白光内镜联合纵轴超声内镜对早期胃癌黏膜下浸润的诊断价值
2021-03-21周建梅王乔胡祥鹏张舒李慧陶莉方倩倩徐帆
周建梅,王乔,胡祥鹏,张舒,李慧,陶莉,方倩倩,徐帆
我国是胃癌的高发国家,近年来随着内镜技术的快速发展,越来越多的早期胃癌(early gastric cancer, EGC)被发现。内镜下黏膜下剥离术(endoscopic submucosal dissecton, ESD)已被接受为无黏膜下(submucosal layer, SM)侵袭的EGC的标准治疗策略[1]。与外科手术相比,内镜治疗具有创伤小、术后并发症少、病人生活质量高、住院费用低的优势[2-3]。然而,ESD术前需要对肿瘤的组织学类型、大小、浸润深度、是否存在溃疡和癌变范围进行评估[1]。在所有因素中,有无SM浸润是决定EGC患者行ESD或手术切除最关键的因素。另一方面,胃癌的淋巴结转移率也与肿瘤浸润深度相关[4-5],因此术前准确判断浸润深度对选择合理治疗方式十分重要。
目前判断EGC浸润深度的主要方式有白光内镜(white light endoscopy, WLE)和超声内镜(endoscopic ultrasonography, EUS)。EUS包括纵轴EUS(longitudinal-endoscopic ultrasonography, L-EUS)、环形扫描EUS及小探头EUS。既往研究结果多数是使用环形扫描EUS或微探头EUS得出;L-EUS诊断EGC患者SM浸润的准确性,以及WLE联合L-EUS能否进一步提高准确性都尚不清楚。L-EUS结合内镜、超声及超声介导穿刺三重功能,能够直接观察胃壁各层次结构的改变,对临近脏器及周围淋巴结分辨率较高;同时,其可在超声引导下对可疑淋巴结穿刺行细胞病理学检查而提高N分期诊断准确性。若L-EUS判断EGC有无SM浸润的准确性高,则可作为EGC一种较好的术前评估方式。因此,本文进行了这项回顾性研究,以术后病理为金标准,评估WLE、L-EUS以及两者联合对EGC有无SM浸润的诊断价值。
1 资料与方法
1.1 研究对象
本研究通过医院伦理委员会审核,回顾性选取2018年11月至2021年6月在安徽医科大学第二附属医院经WLE活检病理证实为EGC患者。纳入标准:①接受ESD或外科切除手术;②ESD或术后病理证实为EGC;③术前均进行WEL、L-EUS检查。排除标准:临床病理资料丢失或不完整。最终47例患者纳入研究,其中男25例,女性22例,平均年龄(62.19±8.507岁)。胃上1/3有24例(51.06%),胃中1/3有13例(27.66%)、胃下1/3有10例(21.28%)。直径≤3.0 cm有40例(85.11%),直径>3.0 cm有7例(14.89%)。溃疡型EGC有11例(23.40%),无溃疡型有36例(76.60%)。病理组织类型以分化型为主(91.49%),仅有4例为未分化型。根据病情、术前评估及及家属意愿,13例行外科手术,34例行ESD术。最终ESD或手术后病理显示,41例(87.23%)无SM浸润,6例(12.77%)浸润至SM或更深。
1.2 研究方法
1.2.1 WLE浸润深度判断方法 翻阅术前WLE静态图像,阅片、判断浸润深度由两位有经验的内镜医师(对术后病理结果不知)进行,当诊断意见不一致时,以两名内镜医师讨论后的结论判定为最终浸润深度。具体判断标准如下,如果病变为:①表面光滑的隆起,直径<3 cm,②浅凹陷,③溃疡伴边缘稍隆起,④平坦或浅表广泛型病变,则诊断为Tis/T1a[6];如果病变为:①表面不规则凹陷,②表面呈结节状,③异常皱襞汇聚(如皱壁纠结和中断),则诊断为T1b[7]。
1.2.2 L-EUS浸润深度判断方法 直接记录L-EUS报告的判断的浸润深度,L-EUS由2名主治及以上医师操作并完成浸润深度判断。具体判断标准如下:根据不同层次结构的回声图像判断肿瘤浸润深度,Tis/T1a被定义为肿瘤局限于第一和第二层(黏膜层,第一层高回声,第二层低回声);T1b被定义为肿瘤侵及第三层(SM,高回声);T2指肿瘤侵及第四层(固有肌层,低回声);T3指肿瘤侵及浆膜下但未侵及浆膜;T4指肿瘤侵及第五层(浆膜层,高回声)。胃癌在EUS上主要表现为低回声病灶,一层或多层结构模糊、不规则、中断、增厚或消失。
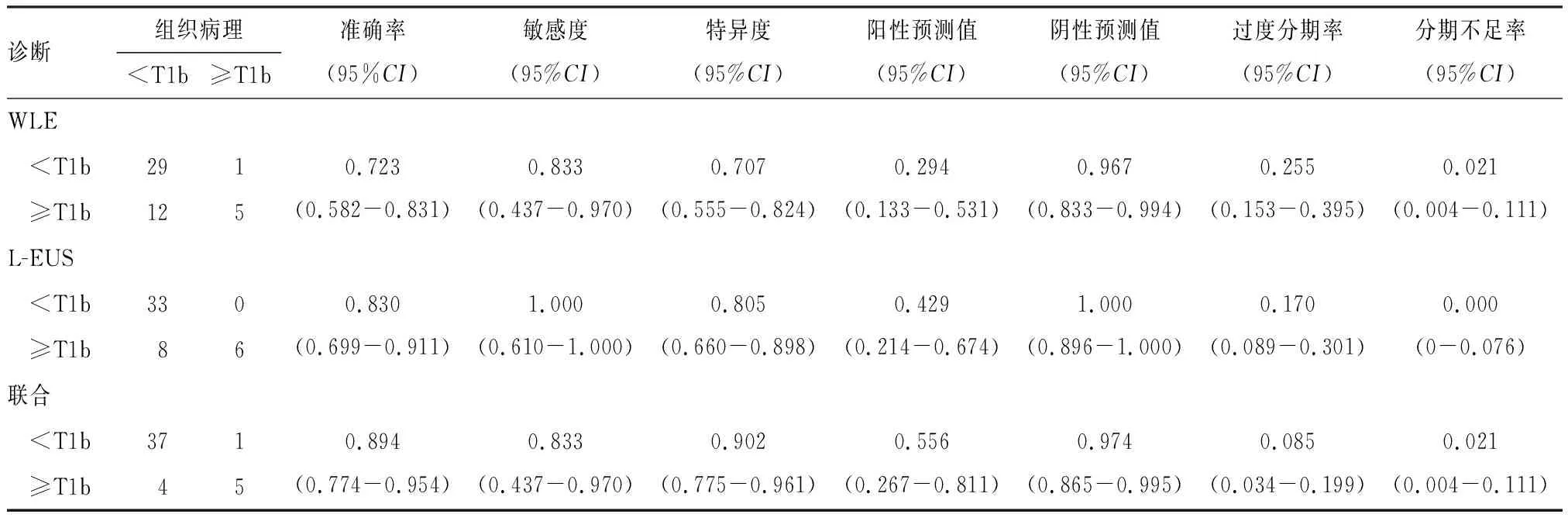
1.2.3 L-EUS和WLE二者联合浸润深度判断方法 ①WLE诊断 图1 是一位47岁女性诊断为EGC,在WLE下,EGC位于胃体下部前壁,表现为一褪色稍陷病变(IIb),局部皱襞中断,诊断为T1b(A);在L-EUS下,EGC表现为黏膜内的低回声病变,黏膜下层完整,诊断为T1a(B);病理组织学检查表现为局限黏膜内的低分化腺癌,主要为印戒细胞(C)。WLE和L-EUS联合诊断T1a,与病理结果一致 1.2.4 胃癌病理浸润深度诊断标准 高级别上皮内瘤变/Tis:原上皮内肿瘤未侵犯固有层;T1a:肿瘤侵犯至固有层或黏膜肌层;T1b:肿瘤侵犯至SM;T2:肿瘤侵犯至固有肌层;T3:肿瘤浸润至浆膜下组织,但未侵犯脏层腹膜或邻近结构;T4:肿瘤侵犯浆膜层(脏层腹膜)或邻近组织(根据AJCC第8版[8])。其中,肿瘤细胞浸润深度未达SM的高级别上皮内瘤变、Tis、T1a记录为 ①一般资料:年龄和性别;②肿瘤的部位:分为胃上1/3(胃底、贲门、上胃体)、胃中1/3(下胃体、胃角)、胃下1/3(胃窦、幽门);③肿瘤的大小:根据病变直径可以分为≤3.0 cm和>3.0 cm;④WLE、L-EUS以及病理对EGC浸润深度的分期,分为未浸润SM( WLE诊断EGC有无SM浸润的准确率为72.3%(34/47),敏感性、特异性、阳性预测值、阴性预测值、过度分期率、分期不足率分别83.3%、70.7%、29.4%、96.7%、25.5%、2.1%。L-EUS诊断EGC有无SM层浸润的准确率为83.0%(39/47),敏感性、特异性、阳性预测值、阴性预测值、过度分期率、分期不足率分别为100%、80.5%、42.9%、100%、17.0%、0。L-EUS诊断有无SM浸润的准确率高于WLE, 但差异无统计学意义(P=0.267),见表1。 WLE、L-EUS联合诊断EGC有无SM浸润的准确率为89.4%(42/47),敏感性、特异性、阳性预测值、阴性预测值、过度分期率、分期不足率分别为83.3%、90.2%、55.6%、97.4%、8.5%、2.1%。其中,联合诊断有无SM浸润的准确率(P=0.008)、特异性(P=0.004)显著高于WLE,见表1。 表1 WLE、L-EUS以及二者联合判断EGC浸润深度的准确性 单因素分析表明,当EGC病变伴有溃疡(P=0.001)且EGC病理类型未分化(P=0.013)时,L-EUS的诊断准确率显著降低。对于位于胃下三分之一、肿瘤直径>3.0cm且无SM侵犯的病变,L-EUS的准确性有下降趋势,但差异无统计学意义(P>0.05),见表2。多因素分析表明,溃疡的存在(P=0.003,OR:18.093,95%CI:2.602~125.824)是L-EUS诊断SM侵袭准确性的独立危险因素,见表3。 表2 影响L-EUS判断EGC有无SM浸润准确性的单因素分析 表3 影响L-EUS判断EGC有无SM浸润准确性的多因素分析 根据《早期胃癌内镜黏膜下剥离术和内镜黏膜切除术治疗指南(第二版)》[1],无论是绝对适应症还是扩大适应症都要求病变未侵袭至SM层,因此术前准确判断EGC有无SM浸润是决定能否行内镜下切除的关键。本研究以术后病理为金标准,通过回顾性分析发现,L-EUS在诊断EGC有无SM浸润方面并不优于WLE,与单独WLE相比,WLE联合L-EUS能明显提高诊断的准确率、特异度。 WLE是临床上EGC常用的筛查方法,具有操作简单、花费低的优势。根据内镜下EGC的形态学表现可诊断其浸润深度,但容易受医师个人经验的影响,且临床暂无统一的标准。本研究中WLE诊断EGC有无SM浸润的准确率为72.3%,与既往部分研究基本一致[9]。EUS能直观显示胃壁层次信息,在EGC及胃黏膜下良性肿瘤诊断中比CT诊断效能更高[10],被认为是胃肠道肿瘤局部分期最精确的方法[11]。L-EUS作为EUS的一种常见类型,临床上多用于胆胰病变的诊治[12],诊断EGC有无SM浸润的准确性研究报道较少。本研究中L-EUS判断EGC有无SM浸润的准确率为83%,低于Lan等[13]的90.9%,原因可能是其研究对象为可疑EGC患者,而我们为ESD或外科手术后病理确诊EGC患者,研究对象选择更为严格。目前WLE和EUS在术前评估胃癌浸润深度方面仍存在争议。Mouri等[14]认为EUS对比WLE更具有客观性,其准确性高,在EGC治疗前需要EUS辅助诊断浸润深度。也有研究[6, 15]表明,与WLE相比,EUS并不提高EGC浸润深度判断的准确性。本研究发现,总体而言,WLE与L-EUS对EGC有无SM浸润的准确率基本一致,差异无统计学意义,但还需要大样本、多中心进一步证实。 WLE和L-EUS对EGC浸润深度的诊断均有一定作用,但准确性不够理想,二者联合能否进一步提高准确性尚不清楚。Yanai等[16]认为EUS对WLE分期不足的EGC诊断具有重要作用。Tsujji等[17]认为EUS能有效挽救WLE过度诊断的病变。林言等[18]建议EGC术前先行WLE判断浸润深度,若存在SM浸润,则进一步行EUS评估。张婷等[19]的研究也表明对非溃疡型病灶WLE怀疑有SM浸润时可行EUS进一步明确。上述研究结果多是WLE联合环形扫描EUS或微探头EUS, WLE联合L-EUS诊断EGC浸润深度的研究较少。WLE对EGC黏膜内癌阳性预测值很高[18, 20],需要联合一项对黏膜下癌诊断准确性高的检查方式。L-EUS对较深病变的分辨率高,可能对黏膜下癌诊断准确性较高。因此我们参考Tsujji等[17]研究的联合检查,对WLE诊断为 本研究还分析了影响L-EUS诊断EGC有无SM浸润的临床病理因素。单因素分析表明,EGC合并溃疡,病理类型为未分化时,L-EUS诊断的准确率明显降低。多项研究[22-23]已证实溃疡型EGC能显著降低EUS的准确率,分析其原因可能为溃疡型病变底部存在不同程度的炎症、水肿或纤维化,在EUS上表现为类似肿瘤浸润的低回声病变,容易使EUS过度分期。既往也有研究表明未分化的病理类型导致EUS诊断准确性下降[22-23]。原因可能是未分化的组织学通常表现为单个或小巢状肿瘤细胞的弥漫性浸润,这使得EUS难以检测。值得注意的是,在我们的研究中,8例L-EUS分期错误的患者中有6例为溃疡型或未分化型EGC。L-EUS容易高估溃疡性和未分化EGC,这对临床实践具有指导意义。本文的研究中没有发现病变的部位[24-25]、大小[23-26]影响L-EUS的准确性,可能与样本量有一定关联。 本研究有以下不足:首先,这是一个单中心的回顾性研究,样本量相对较小,需要在大样本的临床前瞻性研究中获得更为准确的结论;其次,本研究可能存在选择偏移, 87.23%为未侵及SM层EGC,仅6例为SM层浸润癌;最后,WLE对浸润深度的判读仅依靠术前所采集的静态图像,可能缺乏全面有效的信息。 综上所述,L-EUS在诊断EGC有无SM浸润方面并不优于WLE,对WLE怀疑有SM浸润时可行L-EUS进一步明确。两者联合诊断具有准确性高、特异性强等优势,有望广泛用于临床EGC术前T分期。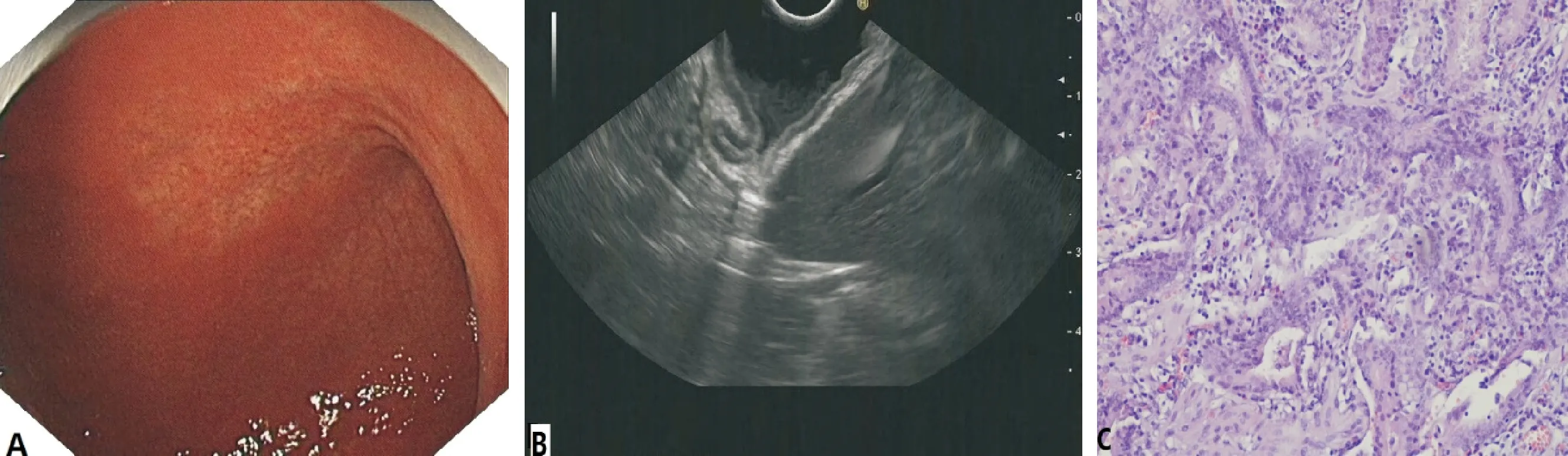
1.3 记录患者临床病理数据
1.4 统计学方法

2 结果
2.1 WLE、L-EUS两单项检查对EGC有无SM浸润深度的评估
2.2 WLE和L-EUS两者联合对EGC有无SM浸润深度的评估
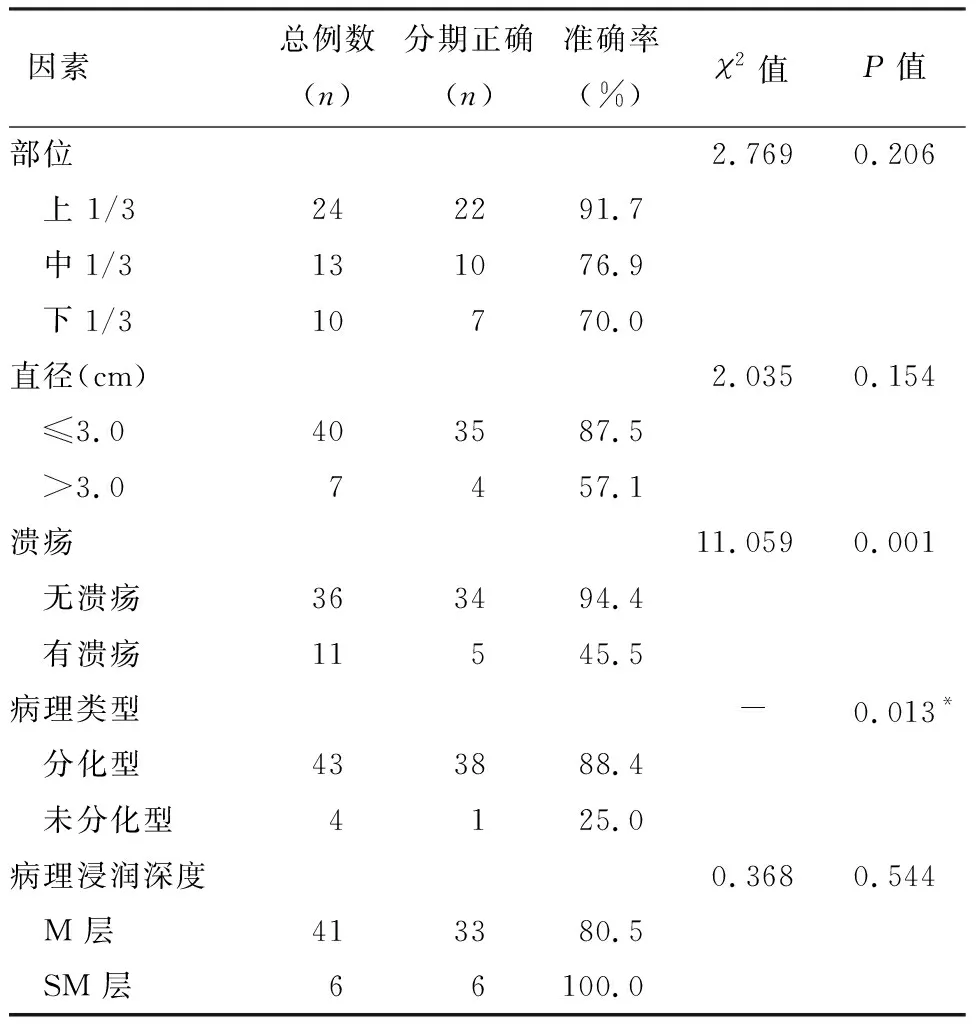
2.3 影响L-EUS判断EGC有无SM浸润准确性的因素

3 讨论
