儿童头颈深部间隙巨大脂肪瘤临床分析
2021-03-20陈淑梅吴佳欐李晓艳
陈淑梅 吴佳欐 李晓艳
脂肪瘤是来源于脂肪组织的良性肿瘤,多发于肩背、臀及四肢皮下,较少发生于头颈深部,累及咽旁间隙更是少之又少,目前国内外仅有个例报道。本文通过分析我科2010年8月~2017年6月收治的2 例儿童颈深部脂肪瘤的诊断治疗并加以讨论,为临床工作提供更广阔的思路。
1 临床资料
1.1 病例资料
病例1:男,7 岁3月,因“发现右侧颈部肿块3年”就诊,查体:右侧咽侧壁膨隆,双侧扁桃体II°,右侧扁桃体挤压至中线,右侧下颌角处可及约4cm×4cm×3cm 肿块,质软,表面光滑,无压痛,活动度差。辅助检查:内镜:右侧鼻咽侧壁膨隆。增强CT:右侧翼颚窝内见大片低密度灶,边界清楚,大小约为7.3cm×6.6cm,内部密度欠均匀,CT 值约为-90Hu,内可见多发条形略高密度影,周围肌肉组织受压推移,鼻咽部右侧壁受压,鼻咽腔变窄,见图1。
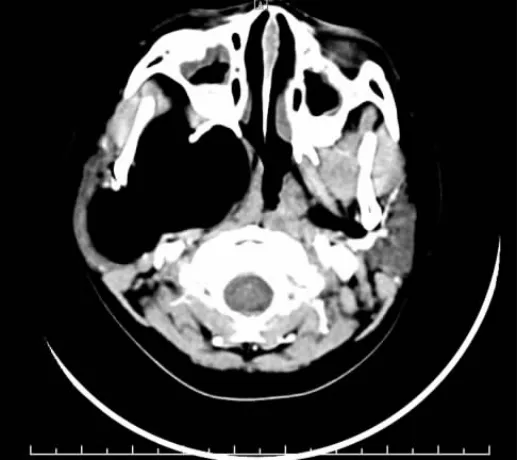
图1 病例1 患儿CT 图像
病例 2:女,7 岁 9月,因“发现左侧扁桃体肥大1年,发现左侧咽部隆起11 天”就诊。查体:左侧咽部隆起,双侧扁桃体II°肥大,左侧扁桃体被推移至中线,悬雍垂偏右。左侧腮腺区较右侧略大。辅助检查:增强CT:鼻咽和口咽区的左侧咽旁软组织间隙内见一团块状低密度影,CT 值约-67Hu,大小约4.8cm×2.9cm×3.0cm,边界清晰,增强后未见强化,鼻咽受压、变窄,周围骨质未见破坏等异常改变,见图 2。声导抗:右耳“A”型,左耳“B”型。DPOAE:双耳通过。电测听:右侧气导17dBHz,骨导8dBHz,左侧气导 30dBHz,骨导 10dBHz.
1.2 治疗
2 例患儿均采用静吸复合插管麻醉,病例1 采用经左侧鼻腔插管,病例2 采用经口插管。开口器撑开口腔,用射频刀头沿扁桃体被膜消融扁桃体。在软腭处悬雍垂旁开1cm 做纵形切口,在70°Stryker 内镜镜头辅助下钝性分离及射频分离至肿块边缘,可见肿物呈大块脂肪成分,包膜完整,质软,色灰黄,见图3,完整切除。对位缝合软腭切口。术后给予胃管喂养,静脉抗炎。
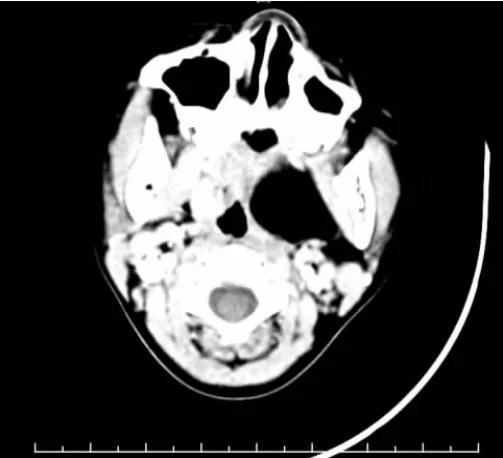
图2 病例2 患儿CT 图像
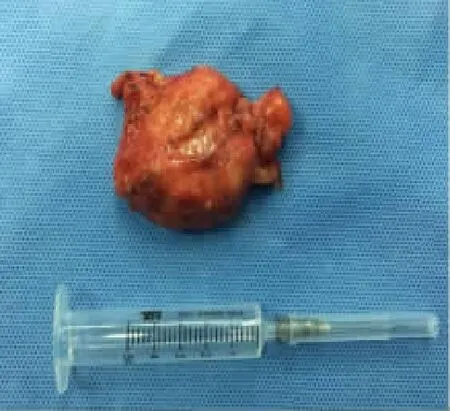
图3 病例2:脂肪瘤标本
2 结果
2 例术后均给予胃管喂养4 天,后改为经口进食半流质,均术后6 天出院。病例1 和2 术后病理证实为脂肪瘤。
病例1 术后无并发症,随访1年无复发。病例2术后有开放性鼻音,术后第5 天拔除胃管后有鼻腔返流,术后第9 天进食硬食后手术切口裂开,急诊给予清创缝合。术后随访2 周,声导抗:双耳“A”型;术后1 个月返流消失;半年后开放性鼻音逐步恢复,随访1年无复发。
3 讨论
颈部肿块在儿童中很常见,但是脂肪瘤较为少见,主要发生在颈后三角[1]。在颌面部、鼻咽部、口咽部、咽旁非常少见[2]。
头面部存在多个筋膜间隙,颌面部间隙包括咬肌间隙、翼颌间隙、颞下间隙、下颌下间隙;颈部间隙包括舌下间隙、颌下间隙、咀嚼肌间隙;颊间隙、腮腺间隙、颈动脉间隙;咽黏膜间隙、颈后间隙、咽旁间隙;咽后间隙、脏器间隙、椎前间隙,这些间隙中填充疏松结缔组织,还有神经血管穿行,从而是相邻的间隙彼此相通。咽旁间隙与翼颌间隙、颞下间隙、下颌下间隙、咽后间隙相通。翼腭间隙(翼腭窝)位于颞下窝前内侧,上颌骨与翼突之间,为一狭窄的骨性间隙,前界为上颌骨,后界为翼突及蝶骨大翼之前界,顶为蝶骨体下面,内侧壁为腭骨的垂直部。此窝上部较宽,下部渐窄,窝内容物有颌内动脉,上颌神经及蝶腭神经节。翼腭窝向外经翼上颌裂通颞下窝,向内上经蝶腭孔通鼻腔,向前经眶下裂通眼眶,向后上经圆孔通颅中窝,借翼管通颅底外面,向下移行于腭大管、腭大孔通口腔。翼腭窝病变可沿自然通道向相关联的腔隙蔓延。咽旁间隙是咽部两侧疏松结缔组织间隙,由厚的筋膜围成,位于翼内肌、腮腺深叶与咽侧壁之间,呈倒立的椎形,上达颅底并紧靠颈静脉孔,下至舌骨大角,外侧壁为翼内肌及腮腺深部,内侧壁为咽侧壁,后壁为椎前筋膜外侧。向下借颈动脉鞘与纵隔相通,前下与下颌下间隙相通。内后与咽后间隙相通,外侧与腮腺间隙及咀嚼肌间隙相通,向下通过翼颌缝、翼腭窝和颞下窝相通。茎突及茎突诸肌将其分为前后两部:咽旁前间隙(或称茎突前间隙)和咽旁后间隙(或称茎突后间隙)[3]。
颈深部间隙位置深,小的脂肪瘤可无临床表现,随着肿瘤逐步增大而出现症状,并因位置不同而呈现不同的临床表现。病例1 中CT 图像可见右侧翼板形态异常,内外板间距扩大,外板向外推移,考虑肿瘤缓慢生长导致,故而初期并无临床表现,随着肿瘤的逐步生长,翼板间的空间不足以容纳,从而向外膨出,可达咽旁间隙,出现了颌下区的膨隆。病例2 中肿瘤向上延伸至鼻咽部引起咽鼓管堵塞,引发渗出性中耳炎导致轻度传导性听力下降,术后阻塞解除后中耳积液很快吸收,听力恢复。2 例病例中查体口咽腔均可见到咽侧壁的膨隆,病例2 中患儿还出现吞咽不畅、睡眠打鼾的症状。两者不同之处在于病例1 肿瘤向外生长,而病例2 中肿瘤向内生长,故而临床表现截然不同。因该类肿瘤生长缓慢,临床症状具有隐匿性,故而不容易及时发现及诊治。
颈部占位的诊断需要根据症状、体征及辅助检查。但是目前脂肪瘤的诊断多依赖CT,脂肪瘤有特殊的密度和信号表现,一般不易和其他肿瘤混淆。脂肪瘤的CT 值一般为低于水的负值,病变边界清晰。有时肿瘤内可有纤维条索分隔。CT 平扫,脂肪瘤多呈圆形或类圆形,边界光整,均匀低密度灶,CT 值为-120~-40Hu,较大的病灶边缘常出现弧线形或斑点状钙化。CT 增强扫描,肿瘤无强化[4]。MRI 在脂肪的诊断中也具有积极的意义,MRI 有多方位扫描,无骨伪影等优点,能发现较小的病灶[5]。CT 和MRI都可以很好的反应肿瘤的位置大小和周围组织的关系,但也有学者认为脂肪瘤在MRI 上有特征性表现,T1 和T2 像上均为高信号,且随回波时间延长,信号依次衰减。脂肪抑制序列上呈低信号[2,5,6],所以MRI 检查优于CT 检查。在临床中,CT 和MRI 均有重要的诊断意义。
颈深部脂肪瘤以手术切除为主要治疗方式,手术方式较为成熟,可分为颈外径路和经口径路。巨大的颈深部脂肪瘤多见报道颈外径路,尤其是向颈部膨胀性生长,多建议颈外径路以保证手术视野,以保护颈部重要血管神经。颈外径路包括经颈腮腺径路、经颈侧切开径路、经颈颌径路、经侧颅底径路,但在本组病例中,均采用经咽腭的口内经路,基于以下考虑:第一,本组2 个病例,均可见颈内动静脉位于脂肪瘤后外侧,向外推移,依据脂肪瘤的膨胀性推移性生长且边缘较为圆润的特点,所以考虑随着术中肿瘤的分离,原有的结构回归正常位置,只要不再继续深挖,就可避免颈部重要血管的损伤。本组病例中,脂肪瘤同周围组织有粘连,但并不严重,故而术中使用射频消融,必须坚持贴近肿块消融以避免术中“打洞”;第二,颈外径路需要解剖腮腺及面神经,故而出现腮腺及面神经的并发症可能性更高;第三,美观也是选择手术方式必须要考虑的要点之一。也有学者为避免颈外入路的手术并发症,采用机器人经口入路切除咽旁间隙脂肪瘤[7],提示我们在尽可能充分暴露手术视野的情况下,经口入路具有极大的临床意义。本组病例手术采用内镜暴露术腔,钝性分离及射频消融剥离肿瘤。术中可见肿瘤后界和后上界与周围组织的粘连,为避免过度牵拉导致颈部血管神经的损伤,采用射频分离并给予止血,以保证术野清晰及肿瘤边界分离清楚。
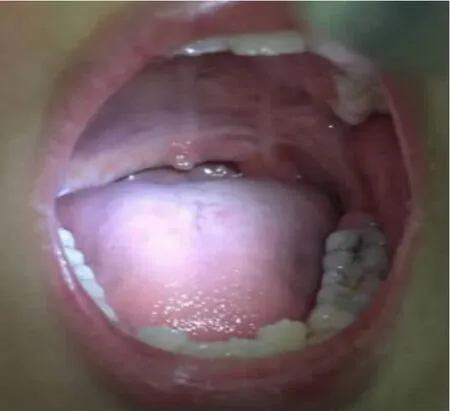
图4 病例2:术后1年切口情况
术后并发症也是本组病人中需要重视的部分。病例1 肿瘤巨大,并未出现任何并发症;而病例2中,患儿术后出现了开放性鼻音及返流,综合本组病例,考虑病例1 肿瘤位置较低,手术切口足以暴露并且分离肿瘤;而病例2 中肿瘤位置较高,占据鼻咽部,导致咽鼓管功能障碍,故而手术切口不足以充分暴露,在手术过程中,分离还可能导致了切口的撕裂,加之肿瘤巨大,从而可能损伤腭腱膜、腭帆张肌、腭帆提肌、腭垂肌的功能;其次,病例2 中患儿术后围手术期反复呕吐及第9 天进食硬质食物导致切口裂开,当时创面白膜污秽,考虑创面感染可能,加重腭部肌群的损伤;此外,术后咽峡部因瘢痕使软腭明显上提而出现吞咽反流;手术及术后创面感染还会破坏位于软腭游离缘的感觉神经末梢感受器结构,使食物经咽腔时没能得到有效刺激,软腭发生延迟收缩,不能及时封闭鼻咽腔,从而出现返流[8]。病例2 中,患儿返流在术后一个月消失,提示可能软腭游离缘感受器结构的修复需要时间;开放性鼻音则在半年后才恢复,考虑损伤的肌群肌张力逐步恢复需要较久的时间,见图4。
4 结论
儿童颈深部脂肪瘤具有隐匿性,发现时多已生长巨大,诊断并不困难,内镜下肿块的剥离加以射频消融辅助,经口入路可完整切除,术后并发症因人而异,大多可自愈,注意术后护理、喂养及出院宣教。
