孕期不同阶段贫血患病率调查及危险因素分析
2021-03-19陈海迎郑智陈海棠张红萍郑建琼
陈海迎 郑智 陈海棠 张红萍* 郑建琼
缺铁性贫血是常见的孕期营养障碍性疾病,也是全球孕产妇孕期贫血的最主要原因[1]。发展中国家妊娠期间贫血患病率为非洲53%~61%,东南亚44%~53%,欧洲和北美17%~31%[2]。随着孕周的增长,母体血容量增加及铁需求量的增加,容易导致缺铁性贫血的发生[3]。一旦发生贫血,对母体、胎儿和新生儿均会造成近期和远期影响,可导致妊娠期高血压疾病、流产、早产及低出生体重儿等不良妊娠结局的发生,尤其是重度贫血,可导致机体严重缺氧,易引起心血管疾病及胎儿缺氧及供血不足[4-6]。本资料调查了定期产前检查并分娩的452 例孕妇病例资料,分析妊娠不同阶段铁缺乏及贫血的患病率、危险因素及对妊娠结局的影响,为临床干预治疗提供理论依据。
1 资料与方法
1.1 一般资料 (1)入选标准:选取2016 年1 月至2018 年12 月在本院产科产前检查并住院分娩的单胎孕妇452 例,均经末次月经和孕早中期B 超检查核对孕周。(2)排除标准:多胎;合并甲状腺疾病、慢性肾炎、高血压、糖尿病史者;孕前贫血症。合并慢性高血压、多胎妊娠、死胎等。根据孕周不同,分为孕早期组(0~11+6周)、孕中期组(12~27+6周)、孕晚期组(28~40 周)[6]。
1.2 方法 (1)回顾性调查:内容包括孕妇基本信息:年龄、教育程度、孕前体重、体质量指数(body mass index,BMI);妊娠基本信息:孕周、孕产次;妊娠结局包括妊娠期糖尿病、妊娠期高血压疾病、胎膜早破、胎儿窘迫;早产、低出生体重等。参与此次调查的人员均经过统一培训。(2)妊娠期贫血的诊断标准:根据世界卫生组织推荐,Hb 浓度<110 g/L 时诊断为妊娠期贫血。铁缺乏的诊断标准:血清铁蛋白以20 ng/ml 为界[7]。
1.3 统计学方法 采用SPSS 21.0 统计软件。计量资料以(±s)表示,呈正态分布且方差齐计量资料两组间比较采用t检验,三组之间数据比较采用单因素方差分析;计数资料比较采用χ2检验,不同计数变量间的相关性分析采用Logistic 回归分析,P<0.05 为差异有统计学意义。
2 结果
2.1 孕妇一般情况比较 选取孕妇共452 例,平均年龄(29.32±4.74)岁,其中大专以上学历占39.38%。根据采血孕周,将其分为孕早期组、孕中期组、孕晚期组,三组孕妇年龄(岁)、孕次(次)、产次(次)比较差异均无统计学意义(P>0.05),见表1。
表1 孕早期组、孕中期组、孕晚期组一般情况比较(±s)

表1 孕早期组、孕中期组、孕晚期组一般情况比较(±s)
组别 n 年龄(岁) 孕次(次) 产次(次)孕早期组 55 29.92±4.66 2.45±1.53 0.76±0.72孕中期组 181 29.20±4.44 2.14±1.25 0.57±0.60孕晚期组 216 29.25±5.02 2.13±1.25 0.60±0.59 F 值 0.52 1.44 2.04 P 值 0.69 0.24 0.13
2.2 孕妇孕期各阶段血清铁蛋白、血红蛋白、铁缺乏及贫血患病率情况比较 见表2。
表2 三组血清铁蛋白、血红蛋白、铁缺乏及贫血患病率情况比较(±s)

表2 三组血清铁蛋白、血红蛋白、铁缺乏及贫血患病率情况比较(±s)
组别 n 血清铁蛋白(ng/ml) 血红蛋白(g/L)铁缺乏[n(%)]贫血[n(%)]孕早期组 55 29.51±12.25 122.27±8.97 6(10.9) 5(9.1)孕中期组 181 26.49±21.29 117.41±10.9 83(45.86) 43(23.76)孕晚期组 216 16.66±11.96 115.05±9.95 151(69.91) 61(28.24)F/χ2 值 24.05 11.31 67.63 8.70 P 值 0.00 0.00 0.00 0.01
2.3 孕期贫血危险因素的Logistic 回归分析 两因素回归分析显示孕妇孕前BMI(kg/cm2)、食用红肉(两/周)、血红蛋白水平(g/L)OR 值分别为1.45(95%CI:1.06~2.00,P<0.05)、0.80(95% CI:0.65~0.99,P<0.05)、0.15(95% CI:0.68~0.34,P<0.01),提示孕期BMI 及低血红蛋白水平是贫血的独立危险因素,孕期食用红肉是贫血的保护因素,但与孕母年龄(岁)、文化程度、两次妊娠间隔(年)、是否补充叶酸(例)、食用鸡蛋(g/周)、血清铁蛋白水平(ng/ml)无明显相关(P>0.05)。通过对452 病例调查发现,常规补充铁剂的孕妇仅为40.04%(181/452)。
2.4 贫血对妊娠结局的影响 见表3。
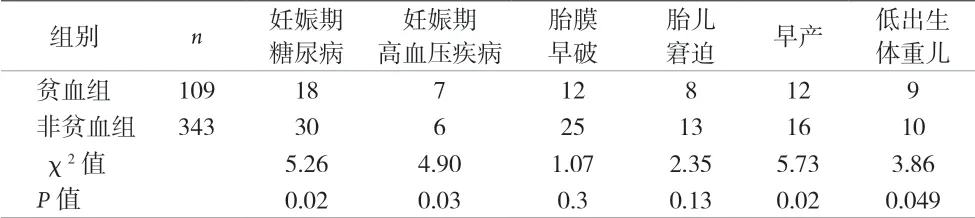
表3 贫血组及非贫血组对妊娠结局的影响比较(n)
3 讨论
贫血是最普遍的营养障碍,约占全球人口的25%。缺铁被认为是贫血的主要原因,尤其是孕妇及婴幼儿[8]。根据贫血及铁缺乏诊断(血红蛋白浓度<110 g/L 及血清铁<20 ng/ml),本资料显示孕妇铁缺乏总体发生率为53.10%,贫血总发生率24.12%,孕晚期铁缺乏(69.91%)及贫血发生率最高(28.24%),说明孕期贫血在温州仍是一个值得重视的公共卫生问题。温州地处于经济较发达的东南沿海地区,孕妇营养状况好,但本次调查研究发现孕期各阶段均存在不同程度的贫血,且随着孕周的增加,贫血患病率及铁缺乏率逐渐升高,两者呈现出相同的趋势。原因分析如下:(1)妊娠期妇女除了满足机体自身需要外,还要为宫内的胎儿提供足够的营养,营养需求量急剧增加;(2)妊娠妇女血容量以及红细胞在孕10 周开始增加,随着血容量的改变易出现生理性贫血;(3)饮食结构不同,本次研究人群为温州地区,虽为经济较发达地区,但地处沿海,喜食海鲜不喜红肉等导致摄入不足。
本资料两因素Logistic 回归分析结果提示孕期BMI及低血红蛋白水平是贫血的独立危险因素,孕期食用红肉是贫血的保护因素,基本同前人研究一致。根据本次研究,孕期适当控制体重,保持合适的BMI 指数有利于铁的吸收,降低孕妇缺铁的风险。但本次资料未发现文化程度、孕妇年龄、妊娠间隔与妊娠期贫血有显著的相关性,原因考虑与本次的样本量偏少相关。
本资料研究发现贫血组妊娠期糖尿病、妊娠期高血压、早产、低出生体重儿的发生率高于非贫血组(P<0.05)。因此临床上需要干预以降低妊娠期贫血的发生率。通过本次对452 病例调查还发现,常规补充铁剂的孕妇仅为40.04%,说明孕期补铁尚未受到广大孕妇的充分重视,仍需加强宣教。根据指南推荐[7],诊断明确的缺铁性贫血孕妇应补充铁元素100~200 mg/d,2周后复查血红蛋白评估疗效。血清铁蛋白<30 μg/L 的非贫血孕妇应摄入元素铁60 mg/d,8 周后评估疗效。
综上所述,妊娠期贫血及铁缺乏的在经济较发达的温州地区患病率仍较高,且随着孕周的增长,铁缺乏及贫血的发生率逐渐升高,且对妊娠结局存在较大影响,因此,建议孕妇孕期应积极补充铁剂及调整饮食结构,改善母儿结局。另本次研究尚有不足之处,如样本量偏少,只横断面进行研究,未追溯每个孕妇在妊娠各期的血红蛋白变化及血清铁变化情况,需有待大样本、前瞻性、连续性多中心研究进一步明确。
