EGFR突变型肺癌患者引起吉非替尼耐药的危险因素分析及列线图模型建立
2021-03-19吴芬赵继京曾武章周勇
吴芬 赵继京 曾武章 周勇*
肺癌(Lung cancer,LC)指原发于肺、气管及支气管的恶性肿瘤,又称为原发性支气管肺癌,常发生肝、脑、骨等脏器转移,尤其是脑转移,严重危害人类生命健康。LC 是目前已知病死率最高的恶性肿瘤[1-3]。化学治疗是多数LC 患者的主要治疗方法之一,目前化疗药物主要包括铂类、紫衫类、吉西他滨和长春碱类,通常是以铂类为基础的两药联合化疗。近年来,肿瘤的靶向治疗已成为生命科学研究的热点,如表皮生长因子受体(Epidermal growth factor receptor,EGFR)抑制剂,包括吉非替尼、厄洛替尼、埃克替尼、阿法替尼、奥希替尼等。临床结果表明,吉非替尼针对非小细胞肺癌(Non-small cell lung cancer,NSCLC)可以明显延长EGFR 突变的中晚期,提升对疾病的治疗效果[4]。然而,作为经典的靶向抗癌药物,吉非替尼在多数临床治疗中会出现耐药现象,其耐药机制被认为与EGFR 的另外突变有关[5],严重影响了临床治疗。因此,找出引发EGFR 突变型NSCLC 患者服用吉非替尼耐药的危险因素对NSCLC 的临床治疗具有深远的指导意义。而目前我国有关吉非替尼耐药的危险因素分析研究仍然较少,因此,本文利用Logistic 回归分析筛选出NSCLC患者发生吉非替尼耐药的独立危险因素,随后纳入筛选出的独立危险因素建立列线图预测模型。
1 资料与方法
1.1 一般资料 选取2018 年7 月至2019 年7 月收治入院的360 例中晚期NSCLC 患者作为研究对象。纳入标准:(1)病理诊断和TNM 分期明确的NSCLC Ⅲ期或Ⅳ期患者;(2)有单独的吉非替尼治疗史,无联合用药史;(3)存在EGFR 基因位点突变。排除标准:(1)既往有抗癌药的联合用药史;(2)无其他肿瘤相关病史者;(3)缺乏基本信息资料或不全。
1.2 观察指标 调出患者的所有基本资料和疾病相关信息资料,并进行回顾分析。患者一般临床资料包括年龄、性别、BMI 指数、凝血异常、吸烟史、家族肿瘤遗传史、职业接触、组织学类别、PS 评分、饮食口味、呼吸系统疾病史、心理适应力等,以上危险因素发生于耐药发生前。
1.3 统计学分析 采用SPSS 20.0 统计软件。计量资料以(±s)表示,组间比较采用t检验;计数资料以n或%表示,组间比较采用χ2检验。P<0.05 为差异具有统计学意义。选用Logistic 回归方程筛选出独立危险因素,采用R(R3.6.0)软件包和rms 程序包建立列线图预测模型。随后用程序包caret 进行内部验证,利用rms 程序包计算出一致性指数(C-index),制作ROC 曲线图。
2 结果
2.1 两组基本信息资料单因素分析 见表1。

表1 两组基本信息资料单因素分析(n)
2.2 多因素Logistic 回归分析结果 根据发生吉非替尼耐药和未发生耐药组的基本信息及相关资料统计分析结果,对性别、吸烟史、家族肿瘤遗传史、职业接触、组织学类别、PS 评分、呼吸系统疾病史以及心理适应力作相应的二元Logistic 回归分析。结果表明:职业接触、心理适应力分析结果,差异无统计学意义(P>0.05),因此将其剔除。筛选出性别(OR=0.796,95%CI:0.467~1.358)、吸烟史(OR=0.836,95%CI:0.489~1.428)、家族肿瘤遗传史(OR=0.453,95%CI:0.265~0.775)、组织学类别(OR=0.070,95%CI:0.040~0.123)、PS 评分(OR=0.365,95%CI:0.214~0.621)以及呼吸系统疾病史(OR=0.940,95%CI:0.549~1.608)为EGFR 突变型LC 患者发生吉非替尼耐药的独立危险因素,与EGFR突变型LC 患者发生吉非替尼耐药高度相关,并且差异具有统计学意义(P<0.05)。
2.3 预测EGFR 突变型LC 患者引起吉非替尼耐药的列线图风险模型的建立 在本研究确立的性别、吸烟史、家族肿瘤遗传史、组织学类别、PS 评分以及呼吸系统疾病史等6 项影响EGFR 突变型LC 患者发生吉非替尼耐药的危险因素的基础上,建立了预测EGFR 突变型LC患者发生吉非替尼耐药的风险因素列线图模型,见图1。对该列线图模型进行验证结果见图2,由图可知预测与实测值基本一致,表明本研究建立的列线图模型具有较好的预测能力。同时内部验证法对EGFR 突变型LC患者发生吉非替尼耐药的列线图模型进行验证,结果见图3,C-index 指数达到0.826(95%CI:0.798~0.864)。结果表明该列线图模型具有较好的精准度和区分度。

图1 预测EGFR突变型肺癌患者引起吉非替尼耐药的列线图风险模型的建立
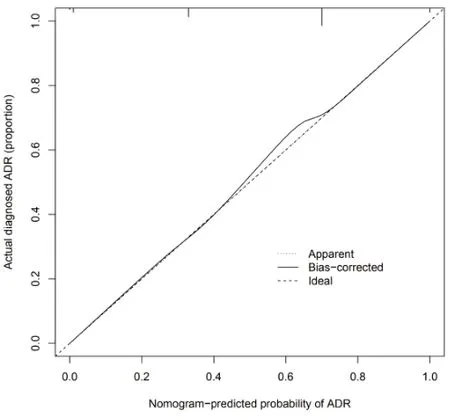
图2 列线图模型EGFR突变型LC患者引起吉非替尼耐药的列线图风险的验证

图3 列线图模型EGFR突变型LC患者引起吉非替尼耐药的ROC曲线
3 讨论
吉非替尼是建立在传统化疗基础上开发出来的新型EGFR 酪氨酸激酶抑制剂(Tyrosine kinase inhibitors,TKI)。多数NSCLC 患者体内高表达EGFR 突变,约占40%~80%,使得TKI抑制剂的靶向治疗可以特异性地结合EGFR的活性区段并抑制EGFR的磷酸化及向下游的信号传导,从而拮抗了EGFR 的生物学效应,对各种实体瘤的存活和生长均产生抑制作用[6]。临床研究表明,吉非替尼可以显著改善EGFR 突变型NSCLC 患者的无进展生存期(Progression-free survival,PFS)、总生存期(Overall survival,OS)和生活质量,治疗缓解率明显优于传统化疗药,有效率高达70%~80%[7-8]。然而,靶向治疗在给NSCLC 患者带来了福音的同时,耐药性问题却也逐渐成为了这一领域的研究热点。研究表明,吉非替尼在治疗EGFR 突变型NSCLC 患者后6~12 个月后无法避免的出现耐药现象,称之为EGFR-TKI 获得性耐药,发生率约为50%[9-10]。目前对于吉非替尼治疗EGFR 突变型NSCLC 患者耐药性机制仍不明确,主要认为可能与以下因素有关[9-10]:(1)EGFR 基因位点的突变,尤其在T790M 位点,晚期突变发生率较高,并且在治疗过程中的突变发生率呈逐渐增高的趋势;(2)K-Ras 基因位点突变;(3)EGFR 发生了内化现象;(4)肿瘤微环境的改变等。本资料中360 例LC 患者,发生了吉非替尼耐药现象患者有191 例,耐药性发生率约占53.1%,耐药率发生较高,与文献中报道的吉非替尼易发生耐药现象一致。
引起EGFR 突变型NSCLC 患者耐药的危险因素较多,文献报道主要与吸烟史、性别、肺腺癌病史、地域因素、遗传、大气环境以及职业接触等密切相关[11-13]。本研究主要根据以往研究报道与NSCLC 患者吉非替尼耐药存在的主要风险因素,通过调出研究对象的一般信息资料以及用药相关信息资料,筛选出影响EGFR 突变型NSCLC 吉非替尼耐药的危险因素。研究结果显示:性别、吸烟史、家族肿瘤遗传史、组织学类别、PS 评分以及呼吸系统疾病史为EGFR 突变型NSCLC 患者发生吉非替尼耐药的独立危险因素并且差异具有统计学意义(P<0.05),与EGFR 突变型NSCLC 患者发生吉非替尼耐药高度相关。性别、吸烟史、家族肿瘤遗传史、组织学类别、PS 评分以及呼吸系统疾病史均与EGFR 突变型NSCLC 患者耐药发生密切相关。因此,在对NSCLC患者进行治疗前须充分考虑到患者性别、家族肿瘤遗传史、肺腺癌史、呼吸系统疾病史对吉非替尼耐药性的影响因素,治疗前进行EGFR 基因检测、降低PS 评分,提醒患者尽早戒烟等,上述影响因素在EGFR 突变型NSCLC 患者耐药性治疗方面具有重要的指导意义。
本研究中吸烟史作为EGFR 突变型NSCLC 患者耐药性的危险因素。在一项不同吸烟史对吉非替尼治疗晚期NSCLC 患者生存情况的多中心研究中发现,吸烟史短或吸烟量少患者的肺癌治疗缓解率和疾病控制率均明显优于具有较长吸烟史或吸烟量较大的患者[14]。另有研究表明非吸烟NSCLC 患者的吉非替尼治疗有效率为38%,明显优于具有吸烟史NSCLC 患者的8%有效率,可能与患者长期、反复、大量地接触烟草成分中的致癌物有关,从而引起了EGFR 相应位点的突变[15]。性别作为EGFR 突变型NSCLC 患者耐药性的另一危险因素。研究表明,女性NSCLC 患者吉非替尼治疗后的疾病进展时间显著延长[16],可能与性别对EGFR 突变有一定的影响有关。肺腺癌史是EGFR 突变型NSCLC患者发生耐药的又一危险因素,具有肺腺癌史的患者对TKI 的治疗敏感性很差,表明肺腺癌患者体内存在EGFR 病理性的过表达,也有推测肺腺癌的发生可能与NSCLC 患者K-Ras 基因位点突变有关,突变发生率约为7%~40%[17]。PS 评分是针对NSCLC 患者是否具有独立的功能,其是评定患者是否具有正常生活和工作能力的指标。临床多根据PS 评分指标对患者实施个体化用药方案,PS 评分为0 或者1 的NSCLC 患者对吉非替尼治疗后耐药率发生的可能性较PS>1 耐药率更高[18]。家族遗传史也是影响EGFR 突变型NSCLC 患者发生耐药的重要因素之一,具有肿瘤家族史的EGFR 突变型NSCLC 患者更易发生吉非替尼耐药,可能与家族遗传基因中EGFR 突变敏感性有关[19]。
列线图是一种建立在多因素回归分析基础上将多个可能性的因素指标进行整合分析后绘制在同一平面上的图形来建立和表达模型中各变量间关系的一种工具[20]。通过本研究中筛选出的独立危险因素,医务人员或患者可根据风险因素积极控制吸烟史、改善PS 评分和呼吸系统疾病,从而降低EGFR 突变型NSCLC 患者发生吉非替尼耐药的风险,为临床合理用药提供依据。
