阴道分娩在剖宫产术后再次妊娠孕妇中的安全性研究
2021-03-15陈妙岚
陈妙岚
(佛山市三水区妇幼保健院 产科,广东 佛山 528100)
0 引言
剖宫产指征开放后,我国剖宫产率开始呈现出上升趋势,瘢痕子宫问题也随之而来,尤其是剖宫产术后瘢痕子宫孕妇再次妊娠时如何选择分娩方式,成为了妇产科临床关注的重点课题[1]。而随着二胎政策逐步开放,筹划生二胎的家庭越来越多,但很多产妇初次妊娠时经剖宫产术分娩,此类孕妇出于担心阴道试产期间瘢痕子宫出现子宫破裂,更倾向于选择再次剖宫产而非试产,但剖宫产可能出现组织损伤、出血增加、住院时间延长等问题,于是剖宫产术后再次妊娠阴道试产的有关临床问题成为近年来困扰临床医生的重要问题[2]。为分析剖宫产术后再次妊娠阴道分娩的安全性,此次研究以我院妇产科2019 年2 月至2020 年2 月收治行阴道分娩的孕妇为研究对象,按照有无剖宫产史分为观察组与对照组,均实行阴道试产,做好分娩指导等,对比两组研究结果。现对我院收治的剖宫产术后再次妊娠孕妇资料进行回顾分析。
1 资料与方法
1.1 基础资料
选择2019 年2 月至2020 年2 月之间在我院分娩的68 例剖宫产术后再次妊娠阴道分娩孕妇,将其作为观察组,其年龄在22~39 岁,平均(29.31±4.25)岁,孕周在37~42 周,平均(39.8±0.8)周,胎儿体重在2.5~4.0kg,平均(3.5±0.5)kg,末次剖宫产至此次妊娠之间时间在1.4~6.5 年,平均(4.0±0.5)年;另选取同期我院行阴道分娩的无剖宫产史孕妇68 例,将其作为对照组,其年龄在21~39 岁,平均(28.45±4.18)岁,孕周在37~42周,平均(39.2±0.6)周,胎儿体重在2.5~4.0kg,平均(3.5±0.6)kg,末次剖宫产至此次妊娠之间时间在1.5~6.2 年,平均(4.2±0.6)年。两组孕妇基础资料如年龄、孕周、胎儿体重等无较大差异(P>0.05),具有可比性。本次研究经医院伦理委员会批准。
1.2 纳入与排除标准
(1)纳入标准:①孕妇胎心、胎位与胎盘功能正常;②均无妊娠糖尿病、高血压等并发症;③均为单胎妊娠;④所有孕妇符合阴道试产指征。
(2)排除标准:①经2 次及以上剖宫产者;②合并有精神类疾病或意识障碍等不能积极配合完成研究者;③中途退出或临床资料不完整者。
1.3 方法
两组研究对象均行阴道试产,在试产前询问与了解其手术方式、术中与术后复发情况、剖宫产次数等,了解是否存在子宫肌瘤及其他疾病。指导其进行B 超检查,测量子宫下端前壁厚度,明确盆骨大小、羊水及胎儿大小等情况,如胎儿体重在4.0kg 以上则需行剖宫产分娩(研究对象符合阴道试产指征)。组织两组孕妇检查骨产道与软产道,测量宫底高度,以明确胎儿位置、胎头大小等内容,引导其行血常规、肝肾功能、凝血功能与心电图等常规检查,注意与孕妇及其家属积极沟通,以加深其对阴道试产风险的了解,并做好分娩指导,帮助其放松心情,掌握缓解疼痛的方法,使其以最佳的状态迎接分娩。分娩过程中还要观察子宫下段压痛、宫口情况、宫缩、胎儿心率等情况,可适当使用0.5%催产素以加强宫缩。分娩困难者可行阴道助产,试产失败则应经剖宫产方式完成分娩。
1.4 观察指标
统计两组阴道试产成功率,记录两组新生儿出生10min apgar 评分(满分为10 分),比较两组产妇总产程与产后2h 内出血量。
1.5 统计学分析
本次研究中所涉及数据资料均纳入到数据库,再选取软件SPSS 21.0 进行统计学处理,分析过程中产程时间、产后出血量、新生儿评分等资料采用t检验,表示为均数±标准差(),阴道试产成功率等资料采用卡方检验,表示为百分数或率。经统计学处理,P<0.05 为差异具有统计学意义。
2 结果
2.1 两组阴道试产成功率对比
观察组68 例产妇阴道试产成功56 例(82.4%),对照组68 例产妇阴道试产成功57 例(83.8%),两组阴道试产成功率不存在显著性差异(P>0.05),详情见表1。
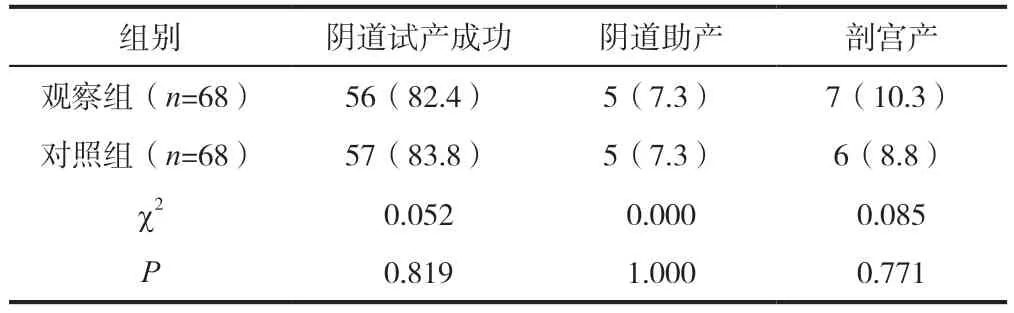
表1 观察组、对照组阴道试产成功率对比[n(%)]
2.2 两组新生儿评分对比
观察组与对照组新生儿评分(4~7 分、8~10 分)不存在显著性差异(P>0.05),详情见表2。
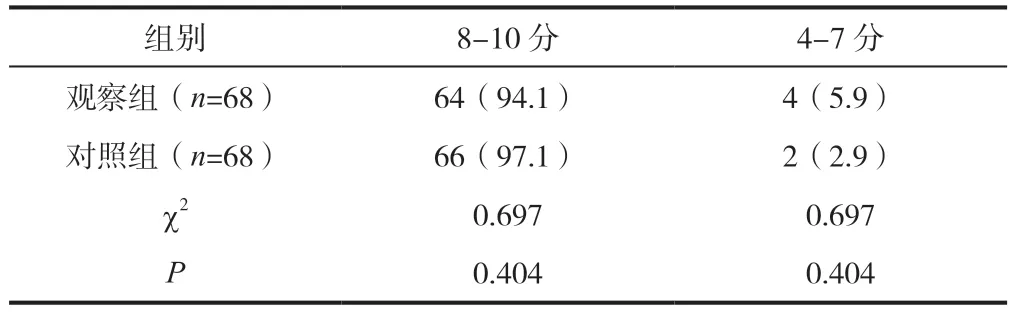
表2 观察组、对照组新生儿评分情况对比[n(%)]
2.3 两组总产程、产后出血量对比
观察组总产程、产后出血量均与对照组不存在显著性差异(P>0.05),详情见表3。
表3 观察组、对照组总产程、产后出血量对比()
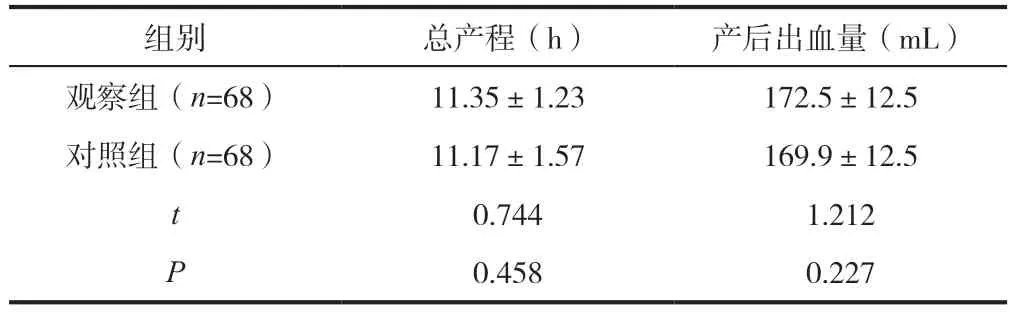
表3 观察组、对照组总产程、产后出血量对比()
3 讨论
随着医疗技术的快速发展,人们的思想发生了巨大改变,很多孕妇倾向于通过剖宫产分娩,因为剖宫产不仅可减轻阴道分娩的巨大痛苦,同时还可避免很多并发症,但相比剖宫产的新生儿,阴道分娩的新生儿免疫力更高,同时产妇阴道分娩后也可以较快恢复,因此一些孕妇在二胎时更倾向于阴道分娩[3-5]。剖宫产史是临床上产妇行剖宫产术的重要指征,很多具有剖宫产史的产妇再次分娩时会继续通过剖宫产完成分娩过程,但剖宫产毕竟是一项有床操作,容易增加分娩风险性,还可能带来很多并发症,如术后尿失禁、下肢静脉血栓形成、子宫收缩乏力及切口感染等,所以孕产妇选择分娩方式时需对多项因素进行综合考虑,最终选择一种最佳的分娩方式[6-8]。
本次研究中以我院68 例剖宫产术后再次妊娠阴道分娩孕产妇为观察组,同时选取同时期在我院行阴道分娩的无剖宫产史孕产妇68 例设为对照组,经统计学分析显示,观察组、对照组孕产妇阴道试产成功率之间差异不显著,P>0.05;观察组、对照组新生儿评分之间差异不显著,P>0.05;观察组、对照组孕产妇总产程、产后出血量之间亦差异不显著,P>0.05。从该结果可以看出,剖宫产术后再妊娠产妇行阴道分娩安全性较高,具有一定可行性。笔者认为,剖宫产术后仔妊娠产妇选择分娩方式时,需对其各方面情况进行综合考虑,严格按照阴道试产相关指征、剖宫产指征作出最终的选择。大量研究证实[9-12],剖宫产术后再妊娠产妇可进行阴道试产,临床上可不再将剖宫产史作为手术指征,此次研究中阴道试产成功率可达82.4%,主要是因为我院在产妇产前进行充分评估,同时严格把握阴道试产的适应证,目前剖宫产多采用子宫下段横切的手术方式,沿肌纤维剖切可有效减少对子宫造成的损伤,同时切口愈合效果较好,可减少瘢痕组织形成,因此极大的提升剖宫产术后再妊娠产妇经阴道分娩的可行性。
综上所述,对于剖宫产术后再妊娠的孕产妇,需严格把握阴道试产指征,同时对其产程情况进行严密监测。如果不再存在上次剖宫产指征,且无新剖宫产指征出现时,完全可以进行阴道试产,具有较高的安全性,建议推广。
