经内镜逆行胰胆管造影相关穿孔临床分析
2021-03-09沈心禾陈永忠仝亚林
沈心禾,陈永忠,仝亚林
(郑州大学第一附属医院 消化内科,河南 郑州 450000)
经内镜逆行胰胆管造影(endoscopic retrograde cholangiopancreatography,ERCP)是诊断及治疗胆胰梗阻性疾病的重要手段。随着医疗技术的发展,单纯诊断性ERCP已被诊疗性ERCP所取代,而此项诊疗技术也已在各级医院开展。ERCP诊疗技术被广泛地应用于临床中部分胆道及胰腺疾病的诊疗过程中。ERCP相关并发症很多,其中穿孔是较严重的并发症之一。ERCP相关穿孔发生率为0.3%~1.5%[1]。本文通过回顾性分析施行ERCP诊疗术发生穿孔的病例的临床资料并结合文献资料,探讨ERCP并发相关穿孔的诊疗方法。
1 资料与方法
1.1 一般资料收集2018年1月至2020年10月于郑州大学第一附属医院行ERCP诊疗术的2 968例患者的临床资料,其中发生穿孔6例,发生率为0.2%。6例患者包括男1例,女5例,年龄为46~84岁;2例为胆囊切除术后患者,1例为剖宫产术后患者,1例毕Ⅱ式胃大部切除术后患者,其余2例无既往手术史;5例诊断为胆总管结石,1例为胆管扩张。所有患者知晓治疗过程且签署知情同意书。对所有患者的信息进行保密。
1.2 方法回顾性分析6例施行ERCP诊疗术发生相关穿孔的资料,探讨穿孔的部位、原因、治疗方法、患者的预后以及如何预防穿孔。按当前国内外常用的Stapfer分型标准对穿孔进行分类[2]。Stapfer分型共有4型:Ⅰ型,即十二指肠外侧壁或内侧壁穿孔;Ⅱ型,即十二指肠乳头周围穿孔;Ⅲ型,即胆总管穿孔;Ⅳ型,即仅有腹膜后积气。
2 结果
2.1 穿孔的诊断1例患者在ERCP术中胆道造影时发现胆总管下段对比剂弥散外泄,胆总管下段显示不清(图1A)。1例患者在ERCP术后出现胸部及臀部皮下气肿,急查CT,明确穿孔诊断(图1B)。1例患者在术后6 h后出现腹痛、持续发热,术后第2天查CT明确穿孔诊断(图1C)。3例患者在ERCP术中发现十二指肠壁穿孔(图1D、1E、1F)。
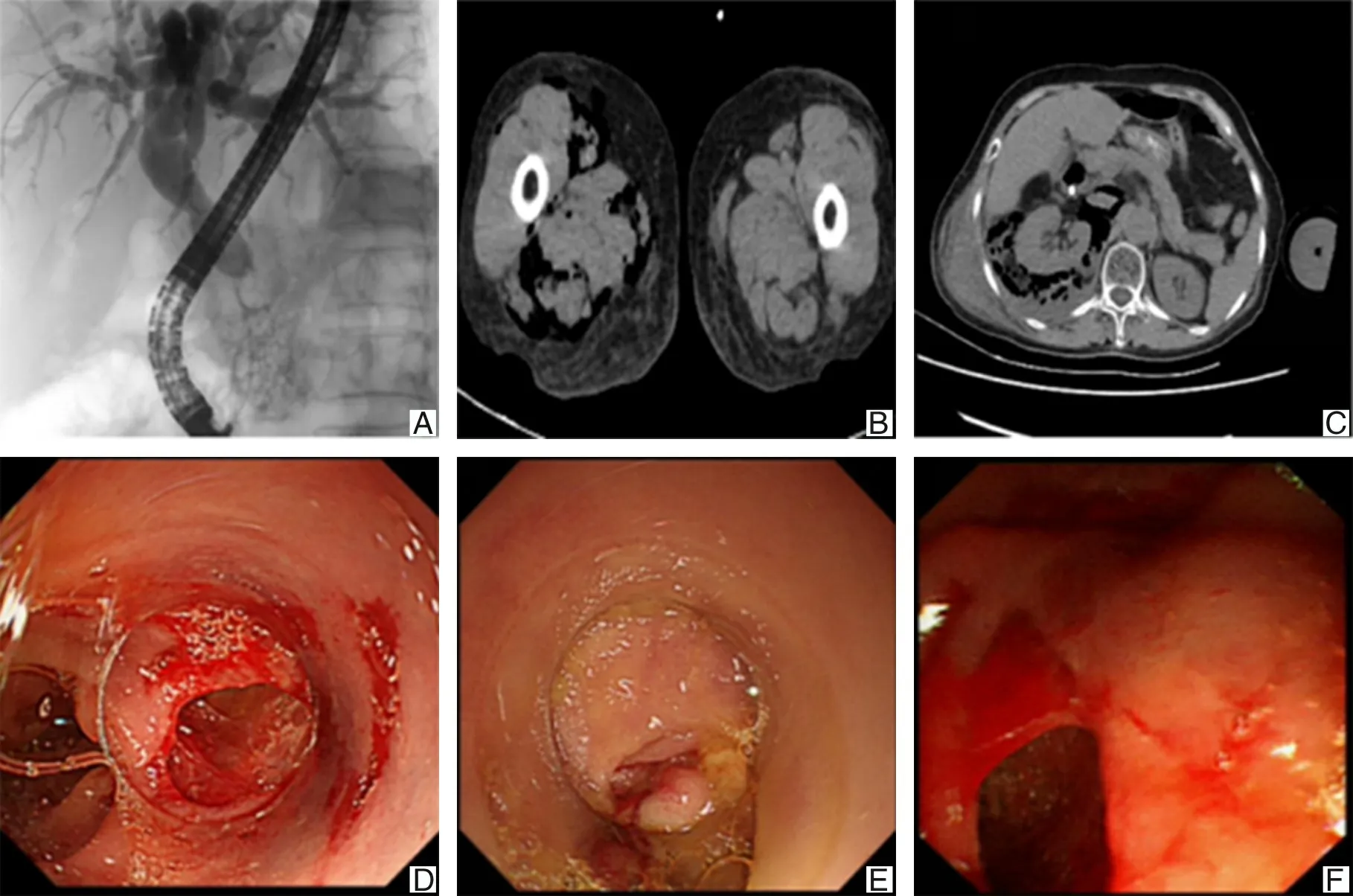
A为术中造影见胆管下段穿孔;B为CT显示穿孔后皮下气肿;C为CT显示穿孔后腹膜后积气;D、E、F均为术中十二指肠壁穿孔。
2.2 穿孔的治疗6例穿孔患者禁食水,给予其胃肠减压、质子泵抑酸、广谱抗生素抗感染、生长抑素抑制消化液分泌及静脉营养支持的保守治疗。有3例Ⅰ型穿孔在术中被发现后,立即更换直视镜,以钛夹夹闭穿孔口(图2A)并留置鼻胆引流管,均治愈出院。1例Ⅰ型穿孔患者,术后第2天借助CT明确穿孔后,术后第3天行内镜检查,明确穿孔处(图2B),利用内镜通过穿孔处进入后腹膜腔,清理后腹膜腔内坏死组织,并在内镜下留置引流管至后腹膜腔,在彩超引导下经皮穿刺后腹膜引流,后反复多次应用经鼻胃镜从穿刺口进入后腹膜行内镜下清理坏死组织,经过充分后腹膜冲洗引流后,治愈出院(图2C、2D、2E、2F)。术中发现1例Ⅲ型穿孔后,留置鼻胆管充分引流胆汁,3 d后复查鼻胆管造影未见对比剂外漏,并行胆道镜探查,见胆管内明确撕裂瘢痕,治愈后出院。1例Ⅳ型穿孔患者仅接受内科保守治疗,术后12 d治愈出院。患者详细情况见表1。
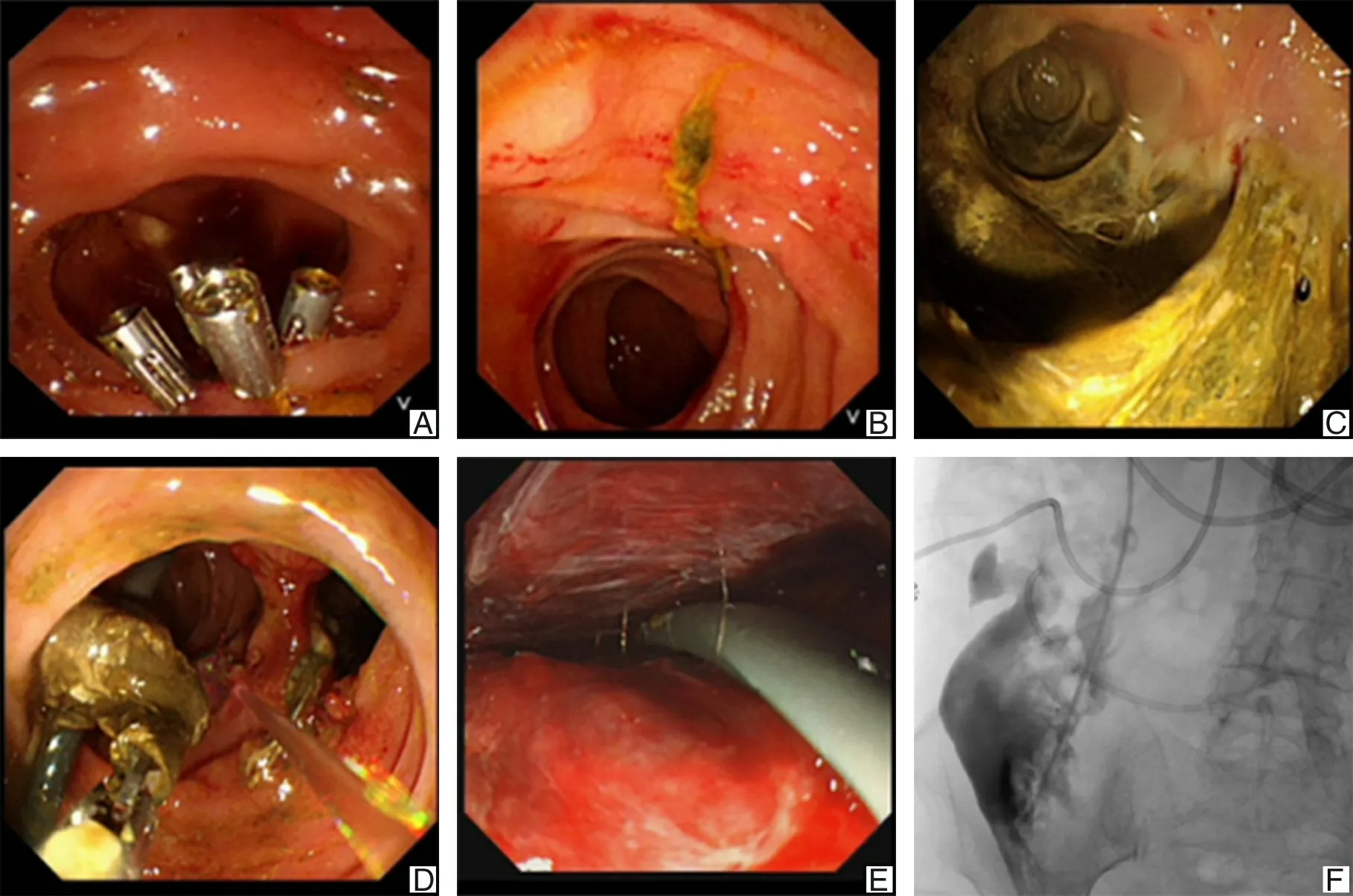
A为钛夹封闭十二指肠穿孔;B为术后第3天内镜下发现穿孔;C为腹膜后脓腔内镜探查;D为腹膜后脓腔内镜探查及清理;E为腹膜后脓腔留置引流管;F为腹膜后脓腔造影。
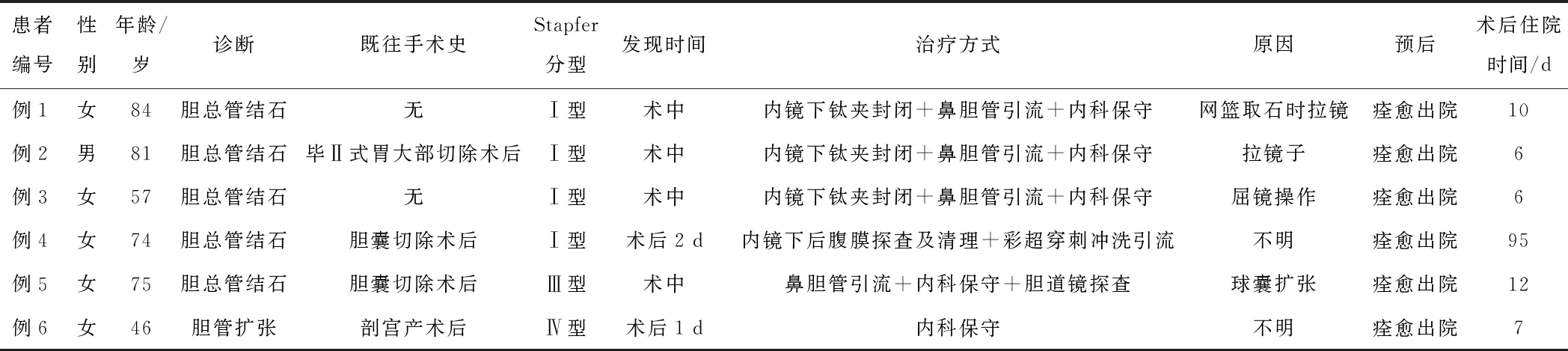
表1 患者穿孔详细情况
3 讨论
ERCP常见的并发症有出血、穿孔、术后胰腺炎、感染等[3-4]。ERCP相关穿孔发生率不高。在本研究中,ERCP相关穿孔发生率为0.2%,与既往报道中的0.3%~1.5%[1]基本一致。穿孔可导致腹腔感染、肠瘘、出血甚至死亡[5]。随着内镜下治疗技术的发展,临床医生可借助内镜处理部分穿孔[5-7],但若对患者病情判断和处理不及时,穿孔仍会成为临床内镜医生棘手的问题。
引起Ⅰ型穿孔的原因多为十二指肠镜操作不当,如不熟练地进境,拉镜时速度过快,屈镜身操作以及操作时用力过猛等[7]。本组有3例穿孔为Ⅰ型,其中1例因镜身无法拉直,只能以屈镜身操作,加之结石较大,术中取石难度较大,取石时术者用力送镜取石,导致十二指肠壁穿孔。在操作过程中,术者要充分熟悉十二指肠镜,术中熟练的进境手法及轻柔有效的操作往往可预防穿孔的发生。Ⅱ型穿孔常常在进行十二指肠乳头括约肌切开时发生。术者在切开十二指肠乳头时应注意方向与切口大小,若为胆管结石,需要根据结石大小评估切口大小,或尝试采用中、小切口切开十二指肠乳头配合扩张球囊导管扩张。对于不易取出的结石或难度较大的操作,应及时停止手术,避免发生穿孔。Ⅲ型穿孔往往由暴力的网篮及球囊取石所致,有时不用导丝引导直接向胆管内送入球囊、网篮或是扩张探条也可导致此类穿孔,这要求术者操作时流程规范、动作轻柔。本组病例中1例Ⅲ型穿孔是采用球囊扩张十二指肠乳头及胆管下段狭窄处后所致,而单纯恰当的球囊扩张并不会引起胆道穿孔,对十二指肠及胆总管狭窄处进行逐级球囊扩张,往往可减少此类穿孔的发生。Ⅳ型穿孔主要表现在CT检查过程中发现腹膜后积气。本组病例中1例Ⅳ型穿孔患者便是在术后检查CT时明确,再次行内镜检查及鼻胆管造影未见胆管及消化道明确穿孔的证据,患者无腹痛及发热,经保守治疗后治愈出院。Ⅳ型穿孔原因不明,要求术者术后密切观察患者的临床体征,及时评估、诊断并治疗。有文献报道ERCP相关穿孔因素有Oddi括约肌功能障碍、高龄、胆管扩张、十二指肠乳头括约肌切开术后等[1,3-4]。手术操作者术前应仔细评估此类患者的详细情况。
与直视镜不同,十二指肠镜为侧视镜,在循腔进镜时往往只能观察到消化道的半个腔道,多数情况下需要内镜医生预见性进镜,对内镜医生的操作技能要求较高。对于高龄及有上腹部既往手术史的患者,除了术中规范操作、动作轻柔外,必要时可先行直视镜探查,明确消化道情况,再决定手术方式,必要时应用直视镜进行胰胆管造影及治疗以避免手术相关穿孔的发生。
及时发现穿孔并处理直接影响预后,若未及时发现穿孔,将会为以后的治疗带来巨大的困难,患者死亡风险也会升高[5]。术者在操作过程中要注意胆道造影的情况,留意有无对比剂弥散,同时在治疗结束后使用内镜观察十二指肠肠壁情况,以便及时发现穿孔。CT检查能够清楚地显示腹腔及后腹膜积气和渗出的情况。一旦怀疑患者出现穿孔,应该立即行CT检查以明确诊断,以便及时拟定后续治疗方案。
外科手术是治疗ERCP相关穿孔的重要方法,以往均主张外科修补联合充分引流或者胃空肠转流术[8-11]。随着当前内镜技术的发展,对部分及时发现的穿孔采用内镜下治疗联合内科保守治疗也能取得理想的效果[5-6]。本研究病例情况也证实了这一点。对于十二指肠壁穿孔,可行金属钛夹封闭,充分引流胆汁及胰液并行胃肠减压。对胆管穿孔要求充分引流胆汁,术者可根据具体情况选择胆管支架或鼻胆引流管。本组中1例患者因穿孔发现不及时,明确穿孔诊断后已丧失外科手术机会,腹膜后大量积液及积气,最终结合患者个体情况决定行内镜下后腹膜探查、清理,并留置引流管充分冲洗、引流,经过多次内镜下治疗最终治愈出院。但长达95 d的术后住院时间不仅增加了患者的身心痛苦,也增加了临床医生的工作难度。对于未及时发现的穿孔,无论外科手术还是内镜下治疗,充分引流是治疗的关键。
对于ERCP相关穿孔,术前应全面分析患者既往病史及当前病情,评估手术风险。及时发现并诊断穿孔,针对穿孔患者的具体情况拟定合适的治疗方案,除外科手术外,内镜下治疗技术也日渐成熟。
