急诊内科昏迷患者病因分析、迅速诊断与急救效果研究
2021-03-05罗立成刘祖华马河洲
罗立成,刘祖华,马河洲
(台山市人民医院急诊科,广东江门 529200)
昏迷是临床急诊内科中常见的症状,昏迷的主要原因是人体受到外界强烈刺激或者精神高度紧张后,突然出现意识中断,不语不动,没有自主的活动。昏迷的发生,提示患者的脑皮质功能发生了严重障碍,对于昏迷的发生临床没有统一的判定标准,且原因相对较多[1]。通常来院就诊时,患者已出现意识模糊,丧失语言表达能力,医师无法进行问诊,这就大大增加了急诊内科昏迷的诊断难度,因此,急诊内科的紧急抢救和临床处理需要有极强的专业性,才能有效提高患者生存率[2-3]。故本研究旨在探究采用病因分析、迅速诊断及急救措施对急诊内科昏迷患者呼吸功能与生活质量的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取台山市人民医院2016 年1 月至2020 年5 月急诊内科收治的300 例昏迷患者作为研究对象。其中男性154 例,女性146 例;年龄48~76 岁,平均(60.08±1.92)岁;其中浅度昏迷152 例,中度昏迷48 例,深度昏迷100 例。诊断标准:参照《神经症状鉴别诊断》[4]中有关昏迷的诊断标准。纳入标准:符合上述诊断标准者;在昏迷前有头懵、头晕、头痛、视物模糊、心慌、胸闷、乏力等先兆症状者;浅度昏迷患者对外界刺激有轻微的反应;深度昏迷患者对外界任何刺激均无反应,全身肌肉松弛,无任何自主运动者;生命体征已有明显改变,呼吸不规则,血压下降者等。排除标准:特殊类型的意识障碍,植物状态和闭锁综合征;类似昏迷的特殊情况;脑外伤或失血性休克引起的昏迷等。本研究已通过台山市人民医院医学伦理委员会审核批准,所有患者家属均签署知情同意书。
1.2 研究方法
1.2.1 临床应对、病因分析与诊断 ①临床应对:患者入院后第一时间检查患者口腔内有无异物或义齿,如有义齿需要立即取出,保持呼吸道的通畅;口腔内分泌物多时可以采取负压吸引将其吸出;呼吸困难比较严重者行气管插管,以维持患者呼吸顺畅;严密监测患者生命体征,尤其是呼吸情况和肺部体征,患者有呕吐现象时需要把头偏向一侧,防止异物吸入气道造成窒息。实时记录好患者体征变化情况,保证在出现问题时第一时间解决。②病因分析:仔细询问患者家属关于患者的既往发病史,发病前诱因与昏迷持续时间,快速做好全身检查,对各项生命体征进行评估,观察患者是否有意识反应,是否出现身体各部分机能障碍,排除类似昏迷的其他症状。③诊断措施:对有既往脑血管病史的患者做头颅CT 检查;既往心脏病史患者进行心电图监测;疑似低血糖患者进行血糖监测,必要时需要进行动态血气分析。无论哪种原因导致的昏迷均对患者做好心电监护,立即建立静脉通道,及时补液,低流量给氧,提高患者血氧饱和度。
1.2.2 治疗措施 ①有颅内出血患者给予利尿剂、脱水剂、营养脑细胞药物治疗,防止脑出血严重导致脑细胞营养不足,若病情持续严重需要送至脑外科进行下一步治疗;低血糖患者给予葡萄糖注射液静脉滴注;心源性昏迷需要对症治疗,心律失常或有心肌梗死患者给予抗心律失常药物,并及时纠正电解质紊乱,严重心律失常出现心跳停止时要给予直流电复律治疗;中毒引起昏迷需要明确中毒药物名称,若是阿片类中毒需要采用纳洛酮,若是有机磷农药中毒需采用氯解磷定解救,并采用洗胃与导泄的方式清除体内残留药物。②患者抢救成功后,生命体征逐渐稳定,意识恢复后可以转入普通病房或ICU,再进行后续治疗。转运过程需要格外注意,固定好静脉输液通道与氧气通路,防止转运时出现氧气通路脱落或气道阻塞等意外情况发生,护送过程中注意保暖措施,保证患者生命安全。
1.3 观察指标 ①病因分布。对300 例昏迷患者的病因进行分析,包括脑部肿瘤、脑出血、高血压脑病、脑梗塞、颅脑损伤、垂体性脑病、甲状腺危象、肾上腺危象、心律失常、心力衰竭、心源性休克、尿毒症、肝性脑病、低/高血糖昏迷、其他病因等。②成功率与死亡率。统计经临床诊断与治疗后抢救成功率与死亡率的构成比。③呼吸功能分级。于急救前后对所有昏迷患者呼吸功能进行分级,0 级为双肺无啰音;Ⅰ级为少量啰音,分布双肺1/2 以下;Ⅱ级为中大量啰音,分布双肺1/2 以上;Ⅲ级为呼吸或心搏停止[5]。④生活质量。应用生活质量量表(SF-36)[6]对急救患者急救后3、6 个月的300 例患者躯体角色、躯体功能、总体健康、生命力、社交功能、情感角色及心理健康项目进行评分,每项满分均为100分,分值越高,提示生活质量越理想。
1.4 统计学分析 应用SPSS 23.0 统计软件分析数据,计量资料、计数资料分别采用(±s)、[ 例(%)]表示,分别采用t、χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 病因分布 病因分布结果显示,颅内病变是昏迷患者中常见的类型,在本研究中居第1 位,总发生率为37.67%,其中以脑出血发生率最高,为10.00%;颅外病变总发生率为17.67%,其中以垂体性脑病发生率最高,为6.67%;心脏病变总发生率为20.33%,其中以心源性休克发生率最高,为8.33%;代谢性疾病总发生率为19.33%,其中以尿毒症发生率最高,为7.00%;其他总发生率为5.00%,见表1。

表1 300 例昏迷患者的病因分布[ 例(%)]
2.2 成功率与死亡率 300 例昏迷患者通过临床诊断与实施各项治疗措施后,抢救成功率为98.67%,见表2。

表2 300 例昏迷患者抢救成功率分析
2.3 呼吸功能分级 急救后昏迷患者的呼吸功能分级为0、Ⅰ级患者占比均高于急救前,Ⅱ、Ⅲ级患者占比均低于急救前,差异均有统计学意义(均P<0.05),见表3。

表3 300 例昏迷患者的呼吸功能分级分析[ 例(%)]
2.4 生活质量 急救后6 个月昏迷患者的躯体角色、躯体功能、总体健康、生命力、社交功能、情感角色及心理健康评分均高于急救后3 个月,差异均有统计学意义(均P<0.05),见表4。
表4 300 例昏迷患者生活质量变化分析(±s,分)
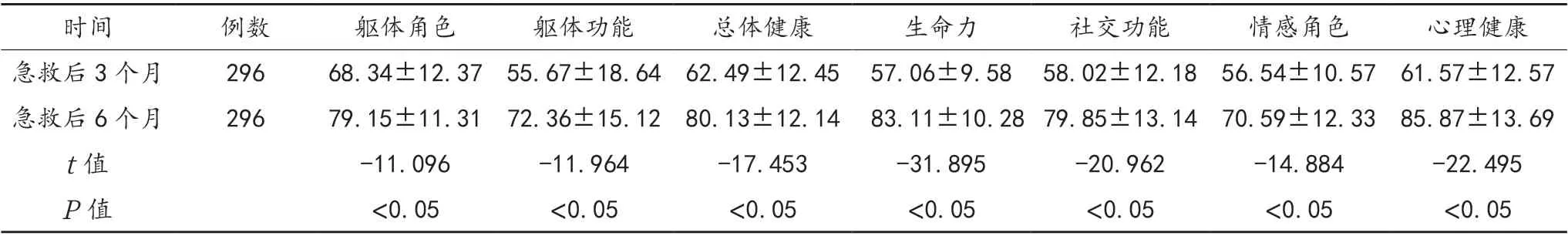
表4 300 例昏迷患者生活质量变化分析(±s,分)
时间例数躯体角色躯体功能总体健康生命力社交功能情感角色心理健康急救后3 个月29668.34±12.37 55.67±18.64 62.49±12.45 57.06±9.58 58.02±12.18 56.54±10.57 61.57±12.57急救后6 个月29679.15±11.31 72.36±15.12 80.13±12.14 83.11±10.28 79.85±13.14 70.59±12.33 85.87±13.69 t 值-11.096-11.964-17.453-31.895-20.962-14.884-22.495 P 值<0.05<0.05<0.05<0.05<0.05<0.05<0.05
3 讨论
昏迷是急诊内科常见的一种急症,患者出现昏迷导致脑部处于缺氧状态,从而逐渐出现意识模糊、躯体运动功能丧失等症状。因此,对急诊内科昏迷患者做出精准的诊断并展开及时有效的抢救措施尤为重要。
在昏迷状态下被送往医院救治,因患者昏迷医护人员无法直接了解到患者的根本致病因素,所以必须对家属询问后尽快做好昏迷因素的评估。根据患者家属提供的简要描述,对病情做出初步诊断,随后对生命体征进行相关检查,如心跳、血压及脉搏等,根据差异值再进行一次病情判断。因导致昏迷的病因有很多种,需要借助一些必要的检查手段,比如头部CT,MRI,血糖监测等,根据患者不同昏迷病因,采取相应治疗,确保患者在最短时间内恢复意识状态,病情稳定后再进行后续治疗[7-8]。本研究结果显示,颅内病变是昏迷患者中常见的类型,在本研究中居第1 位,总发生率为37.67%,颅外病变总发生率为17.67%,心脏病变总发生率为20.33%,代谢性疾病总发生率为19.33%,其他总发生率为5.00%。因此急救过程中最重要核心就是诊断和急救呈一致性,尤其是在短时间内无法确诊的病因,必须在保证患者生命安全下再进行检查,为患者赢得更多抢救时间,为延续患者的生命争分夺秒[9]。抢救之前需准备好各项急救器材,需要药物治疗时,确保药物与剂量的准确性,以便在最短时间内进行有效抢救工作,抢救全程都需要为患者做好保暖工作,防止在抢救过程中出现寒颤症状[10]。本研究结果显示,300 例昏迷患者通过临床诊断与治疗措施后,抢救成功率为98.67%;急救后昏迷患者的呼吸功能分级均优于急救前;急救后6 个月昏迷患者的躯体角色、躯体功能、总体健康、生命力、社交功能、情感角色及心理健康评分均高于急救后3 个月,所以对于急诊内科患者的诊断和抢救需要同时进行,并给予相应的临床治疗措施,这样可以更好地促进患者呼吸功能恢复,使生活质量得以保障。
综上,及时有效的病因分析与迅速诊断治疗可促进急诊内科昏迷患者的呼吸功能恢复,使生活质量得以保障,改善病情的同时使死亡率降到最低,故值得临床广泛借鉴采用。
