微切口超声乳化术对白内障患者视力恢复情况与泪液炎性因子水平的影响
2021-03-05郭红林
李 民,郭红林
(泗洪朝聚眼科医院眼科,江苏宿迁 223900)
白内障是由于遗传、晶状体老化、免疫与代谢异常等诱因引起的晶状体蛋白质变性浑浊导致视物困难。目前临床上通常采用手术治疗,但临床发现,传统常规切口超声乳化术后患者常出现眼部灼烧、模糊等不适情况,严重影响患者治疗后的视觉质量与恢复速度。微切口超声乳化术是一种新型术式,通过作3~5 mm 的角膜或巩膜切口,应用超声波将晶状体核粉碎,使其呈乳糜状,然后连同皮质一起吸出,从而达到治疗白内障的临床效果,该术式具有切口小、创伤小、高效、低损伤的特点,在临床中受到广泛关注[1]。本研究旨在探讨微切口超声乳化术对白内障患者视力恢复情况及泪液白细胞介素 -6(IL-6)、肿瘤坏死因子 -α(TNF-α)、表皮生长因子(EGF)水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2018 年2 月至2021 年2 月期间泗洪朝聚眼科医院收治的150 例白内障患者,按照随机数字表法分为对照组(75 例,75 只眼)和观察组(75 例,75 只眼)。对照组患者中男性39 例,女性36 例;年龄30~65 岁,平均(56.21±6.33)岁。观察组患者中男性41 例,女性34 例;年龄31~66 岁,平均(57.18±6.25)岁。两组患者一般资料经比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《实用眼科学》[2]中白内障的相关诊断标准者;单眼患者;角膜散光低于2 D 者;晶状体核Emery 分级[3]为Ⅱ ~ Ⅳ级者等。排除标准:合并其他眼部疾病者;合并高血压、糖尿病等其他慢性消耗性疾病者;存在麻醉药物过敏史者等。本研究经院内医学伦理委员会批准,且患者签署知情同意书。
1.2 手术方法 两组患者均于术前进行常规检测,并实施超声乳化术,给予0.5%盐酸丙美卡因滴眼液进行表面麻醉,对照组患者在角膜散光轴位置作3.2 mm 透明角膜隧道切口,观察组患者在相同位置作2.2 mm 透明角膜隧道切口,后注入粘弹剂,连续环形撕囊,直径约5 mm,采用超声乳化技术吸除晶状体核和残余皮质,抛光后囊膜,植入人工晶状体。术毕,两组患者均给予妥布霉素地塞米松滴眼液(上海信谊金朱药业有限公司,国药准字H20067439,规格:5 mL/支)滴眼,均于术后随访4 周。
1.3 观察指标 ①裸眼视力恢复情况。使用视力表记录两组患者术前(T0)及术后1 周(T1)、术后2 周(T2)、术后4 周(T3)的裸眼视力水平。②眼表疾病指数(OSDI)、泪膜破裂时间(BUT)、角膜荧光素染色(FL)评分、基础泪液分泌试验(sIt)值。分别在T0、T3时采用OSDI测定[4]患者畏光、异物感、视力降低的情况,总分5 分,分数越高症状越严重。将荧光素钠液注入患者结膜囊内,眨眼3~4 次,于最后1 次至角膜出现黑斑时间即为BUT。在裂隙灯钴蓝光灯下观察角膜颞上、颞下、鼻上、鼻下4 个象限,对荧光素着染量评分,每象限分值为0~3 分,分为无染色(0 分),染色数<30 个点(1 分),染色数>30 个点但未融合(2 分),角膜点状或丝物融合(3分),FL 评分为4 个象限的平均分值,得分越高症状越严重[5]。将无菌滤纸放置于结膜囊1/3 处,闭眼5 min后测量滤纸湿长为sIt 值。③泪液IL-6、TNF-α、EGF水平:分别于T0、T3时使用10 μL 毛细管虹吸患者施术侧眼中泪液样本15 μL,采用放射免疫测定仪检测。
1.4 统计学分析 应用SPSS 20.0 统计软件进行数据分析,计量资料以(±s)表示,行t检验,多时间点计量资料比较采用重复测量方差分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 裸眼视力恢复情况 与T0时比,两组患者T1~T3时的裸眼视力均逐渐升高,且不同时间点观察组均高于对照组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者裸眼视力恢复情况比较(±s)
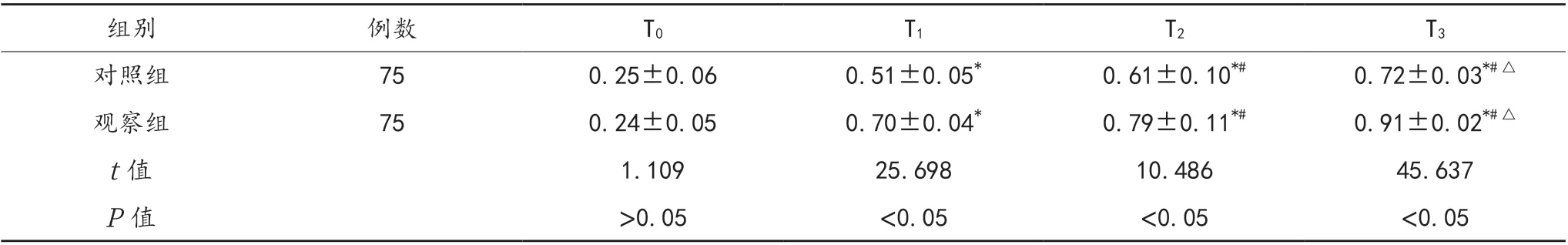
表1 两组患者裸眼视力恢复情况比较(±s)
注:与T0 时比,*P<0.05;与T1 时比,#P<0.05;与T2 时比,△P<0.05。
组别例数T0T1T2T3对照组750.25±0.060.51±0.05*0.61±0.10*#0.72±0.03*#△观察组750.24±0.050.70±0.04*0.79±0.11*#0.91±0.02*#△t 值1.10925.69810.48645.637 P 值>0.05<0.05<0.05<0.05
2.2 OSDI、BUT、FL、sIt 评分 与T0时比,T3时两组患者的OSDI、FL 评分均降低,且观察组均低于对照组;两组患者BUT、sIt 值均延长,且观察组均长于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者OSDI、BUT、FL、sIt 评分比较(±s)
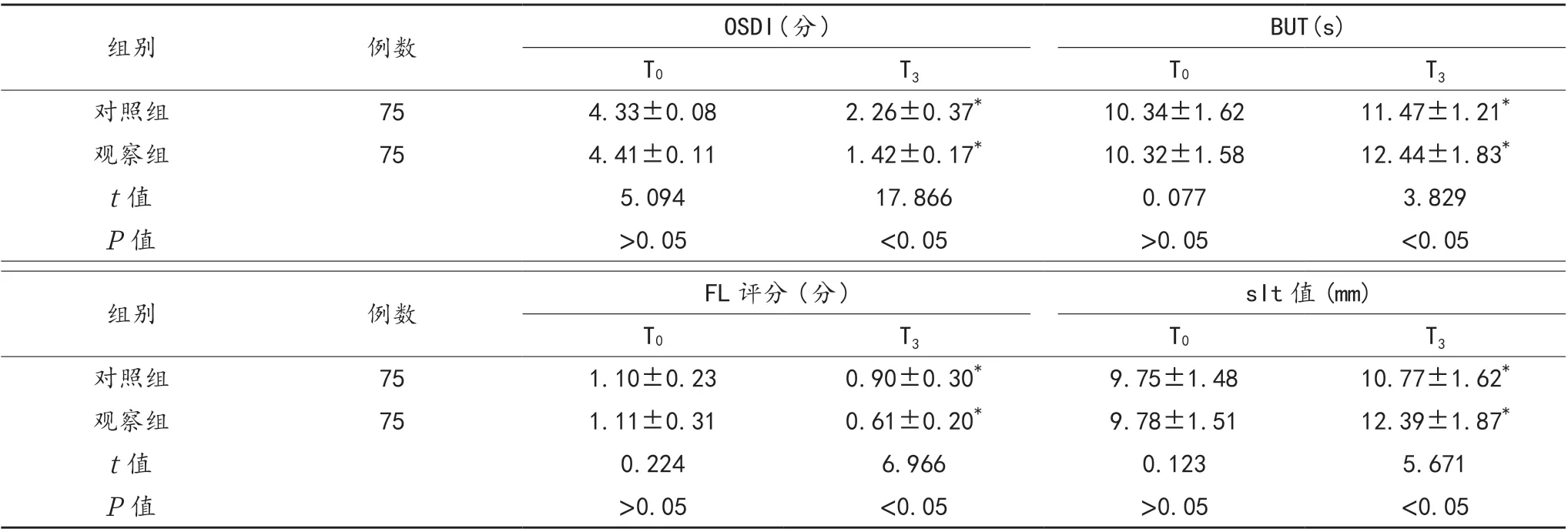
表2 两组患者OSDI、BUT、FL、sIt 评分比较(±s)
注:与T0 时比,*P<0.05。OSDI:眼表疾病指数;BUT:泪膜破裂时间;FL:角膜荧光素染色;sIt:基础泪液分泌试验。
组别例数OSDI( 分 )BUT(s)T0T3T0T3对照组754.33±0.082.26±0.37*10.34±1.6211.47±1.21*观察组754.41±0.111.42±0.17*10.32±1.5812.44±1.83*t 值5.09417.8660.0773.829 P 值>0.05<0.05>0.05<0.05组别例数FL 评分( 分 )sIt 值(mm)T0T3T0T3对照组751.10±0.230.90±0.30*9.75±1.4810.77±1.62*观察组751.11±0.310.61±0.20*9.78±1.5112.39±1.87*t 值0.2246.9660.1235.671 P 值>0.05<0.05>0.05<0.05
2.3 泪液IL-6、TNF-α、EGF水平 与T0时比,T3时两组患者泪液IL-6、TNF-α 水平均升高,但观察组均低于对照组;两组患者泪液EGF 水平均升高,且观察组高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者泪液IL-6、TNF-α、EGF 水平比较(±s)

表3 两组患者泪液IL-6、TNF-α、EGF 水平比较(±s)
注:与T0 时比,*P<0.05。IL-6:白细胞介素 -6;TNF-α:肿瘤坏死因子 -α;EGF:表皮生长因子。
组别例数IL-6(pg/mL)TNF-α(ng/mL)EGF(mg/mL)T0T3T0T3T0T3对照组753.29±0.485.17±0.51*0.16±0.040.77±0.12*4.30±0.414.62±0.33*观察组753.20±0.463.66±0.49*0.17±0.040.25±0.06*4.28±0.375.61±0.42*t 值1.17218.4901.53133.5660.31416.051 P 值>0.05<0.05>0.05<0.05>0.05<0.05
3 讨论
白内障是眼科的常见疾病,严重者甚至可导致失明。手术是白内障常见的治疗方法,传统常规切口超声乳化术后患者常出现干眼症、眼涩等不良反应,效果欠佳。微切口超声乳化术因其手术切口小,对散光影响较小,术后恢复快的特点成为临床白内障治疗的新趋势。微切口超声乳化术能够将手术切口缩小,减轻对患者造成的创伤与刺激,避免角膜损伤,改善角膜、结膜的滋润程度,从而减轻眼部不适症状,改善眼表受损程度,提高泪膜的稳定性[6]。本研究结果显示,观察组患者T1~T3时的裸眼视力均高于对照组;T3时的OSDI、FL 评分均低于对照组,BUT、sIt 均长于对照组,提示微切口超声乳化术相比常规切口超声乳化术,能够有效改善白内障患者术后眼部干涩、灼烧等不适症状,有利于加快视力恢复进程。
研究显示,超声乳化术中的超声能量灼烧、灌注液的冲洗及受手术操作的刺激,易增加炎性因子的释放,进而加重局部炎症反应,进一步影响患者术后的视力恢复[7]。IL-6、TNF-α 等促炎因子水平随着白内障患者炎症反应的加剧而异常升高;而EGF 作为一种表皮生长因子,可以与炎症反应起拮抗作用,促进创口愈合。微切口超声乳化术产生的创口较小,可以减少机体表皮细胞的损伤,抑制炎性因子的分泌与表达,同时较小切口能够保护表皮细胞,促进EGF 的分泌,有助于患者创口愈合[8]。本研究显示,T3时观察组患者泪液IL-6、TNF-α 水平均低于对照组,泪液EGF 水平高于对照组,提示微切口超声乳化术治疗白内障患者能够抑制炎症反应,改善手术整体效果。
综上,微切口超声乳化术能够有效改善白内障患者术后眼部不适等症状,抑制炎症反应,有利于视力恢复,改善手术整体效果,值得临床推广。
