单卵裂期胚胎移植第2天及第3天细胞数与妊娠率的关系
2021-03-02申春艳张建瑞杜姗姗张玉超周鹏飞王兴玲
申春艳,张建瑞,杜姗姗,张玉超,周鹏飞,刘 景,王兴玲
郑州大学第三附属医院生殖医学中心 郑州 450052
随着胚胎培养体系逐步完善,辅助生殖技术的临床妊娠率逐年增高,其安全性也越来越受到人们的关注。如何降低辅助生殖技术的多胎率已经引起广泛关注,最简单的方法就是减少胚胎移植数目。有专家[1]认为全面单胚胎移植的时代已经到来。目前单胚胎移植在临床中的应用多为单囊胚移植,但是由于囊胚培养额外增加了胚胎在体外的培养时间,有可能导致患者无可移植囊胚,从而造成其在临床的全面推广仍有一定的困难。有研究[2]结果显示,采用胚胎时差成像系统培养(time-lapse)技术进行选择性单胚胎移植可以获得与单囊胚移植相似的临床结局,且可以降低单卵双胎率。目前,单卵裂期胚胎移植开始逐步受到人们关注。如何选择最优的卵裂期胚胎进行移植,使其达到不劣于单囊胚移植的临床妊娠率是其推广的必要条件。
目前,胚胎选择的方法已经不局限于胚胎的形态学评估,time-lapse技术及胚胎植入前遗传学检测等均已经在临床普遍应用[3-4]。无创的胚胎植入前遗传学检测如培养液游离DNA检测及拉曼光谱检测等技术也日趋成熟。但是,由于工作量及经济等因素,传统的形态学评估仍然占据着绝对的主导地位。胚胎的形态学评估一般包括第1天的原核评估及第2天和第3天的卵裂评估,在选择胚胎时一般以第1天的原核数及第3天的胚胎评分作为其是否可利用的依据,第2天胚胎形态学评估较少被考虑到。有研究[5]认为第2天发育到4个细胞(C)的胚胎可以获得较高的妊娠率,第3天为8C的妊娠率最高,第3天≥8C移植时其临床妊娠率显著高于<8C时。本文回顾性分析了2016年1月至2019年5月在本中心进行新鲜周期移植的单卵裂期胚胎移植第2天、第3天细胞数与临床妊娠率及继续妊娠率情况,报道如下。
1 对象与方法
1.1研究对象选取2016年1月1日至2019年5月31日在本中心进行新鲜周期单卵裂期胚胎移植的患者560例,对其临床资料进行回顾性分析。纳入标准为:新鲜周期至少有1枚正常受精的可利用胚胎,并进行了移植。排除移植胚胎受精方式为晚补救的周期。
1.2受精方法根据患者个体情况促排卵。取卵日行超声引导下卵泡穿刺术,在体视显微镜下分拣出卵冠丘复合物,冲洗干净,置于内有受精培养液的中央井皿中等待受精。若精子质量好,患者应用绒毛膜促性腺激素(hCG)后38~40 h进行体外受精(IVF),受精后4~6 h进行短时观察,若短时观察2极体的卵子数小于1/3认为受精低下或失败,对明确1极体的卵子进行补救卵泡浆内单精子显微注射(ICSI)。若精子质量差,患者在应用hCG后40 h左右进行ICSI注射,然后将卵子放入卵裂培养液中进行培养。次日观察原核,判定受精情况,以2原核为正常受精。第2天及第3天均进行卵裂观察,第3天对胚胎进行评分,结合临床对胚胎进行移植。卵裂培养液、囊胚培养液均为20 μL/滴, 每滴放置1~2个胚胎,矿物油覆盖,过夜平衡。
1.3观察指标第2天主要记录胚胎细胞数、碎片等级、是否多核、细胞均一度及是否有其他异常,不进行胚胎评级。第3天主要记录胚胎细胞数、碎片等级、细胞均一度、是否有空泡粗颗粒及其他异常,并综合以上情况及胚胎是否停止发育进行胚胎评级。
1.4研究分组按照第3天细胞数分为4~5C组、6C组、7C组、8C组、9C组和≥10C组。根据第2天细胞数分为2C组、3C组、4C组和≥5C组。根据第2天至第3天增长的细胞数分为1C组、2C组、3C组、4C组和≥5C组。临床妊娠为通过超声检查观察到一个或多个孕囊,包括正常宫内妊娠、异位妊娠,可以仅见孕囊未见胎心[6]。继续妊娠为超过12周的妊娠[7]。
1.5统计学处理采用SPSS 22.0进行分析,各组临床妊娠率及继续妊娠率的比较采用χ2检验, 检验水准α=0.05。
2 结果
2.1患者一般资料560例患者年龄为21~49(32.9±5.3)岁,体重指数为16.7~37.4(23.6±3.2) kg/m2,移植日内膜厚度为5.0~21.5(10.9±2.3) mm。其中116例为选择性单胚胎移植(有≥2个可利用胚胎),444例为被迫性单胚胎移植(该周期仅有1枚可利用胚胎),两者之间临床妊娠率差异有统计学意义[48.3%(56/116)vs30.4%(135/444),χ2=13.069,P<0.001]。560枚胚胎其中382枚来源于IVF受精方式,178枚来源于ICSI受精方式,两者临床妊娠率差异无统计学意义[33.2%(127/382)vs36.0%(64/178),χ2=0.396,P=0.529]。患者选择性单胚胎移植的原因为单角子宫、疤痕子宫等有双胎高危因素或个人意愿等。
2.2第3天不同胚胎细胞数妊娠率比较560个胚胎移植第3天不同细胞数组之间的临床妊娠率及继续妊娠率见表1。8C及≥10C组临床妊娠率及继续妊娠率与4~5C、6C、7C组相比,均显著增高。
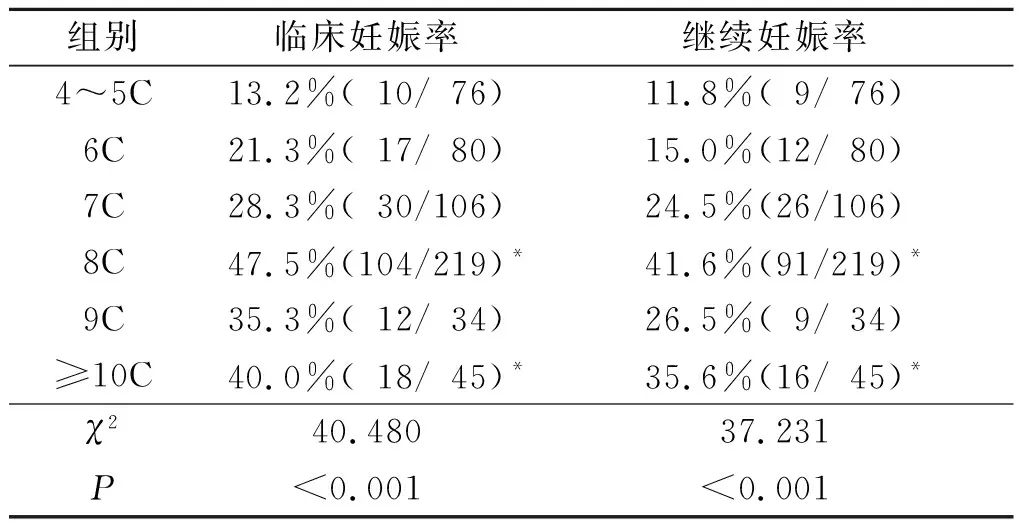
表1 第3天不同胚胎细胞数的临床妊娠率及继续妊娠率
2.3第2天不同胚胎细胞数妊娠率比较第2天4C组的临床妊娠率及继续妊娠率均高于其他组(表2)。
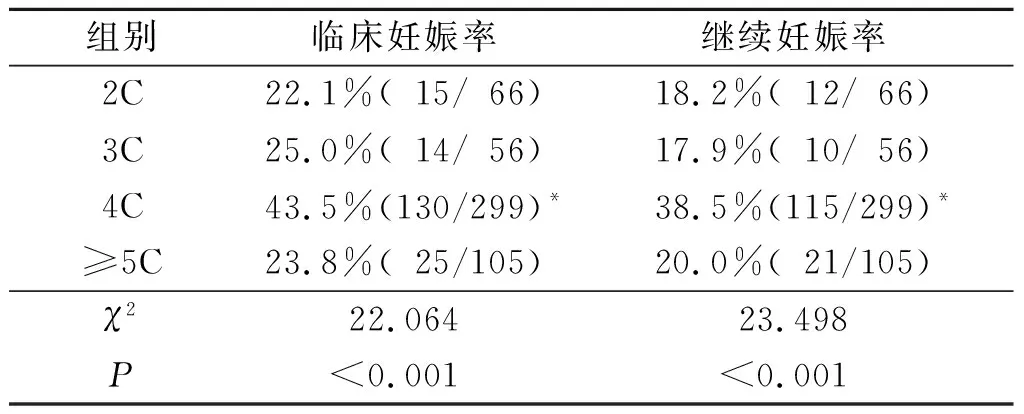
表2 第2天不同胚胎细胞数的临床妊娠率及继续妊娠率
2.4第2天至第3天不同细胞增长数的妊娠率比较细胞数增长为4C和≥5C组的临床妊娠率及继续妊娠率高于其他组(表3)。

表3 第2天至第3天不同细胞增长数分组的临床妊娠率及继续妊娠率
2.5第2天与第3天不同胚胎细胞数组合的妊娠率比较第2天=4C且第3天=8C、第2天=4C且第3天>8C、第2天<4C且第3天=8C组的临床妊娠率高于其他组。第2天=4C且第3天=8C、第2天=4C且第3天>8C、第2天<4C且第3天=8C组的继续妊娠率高于其他组(表4)。
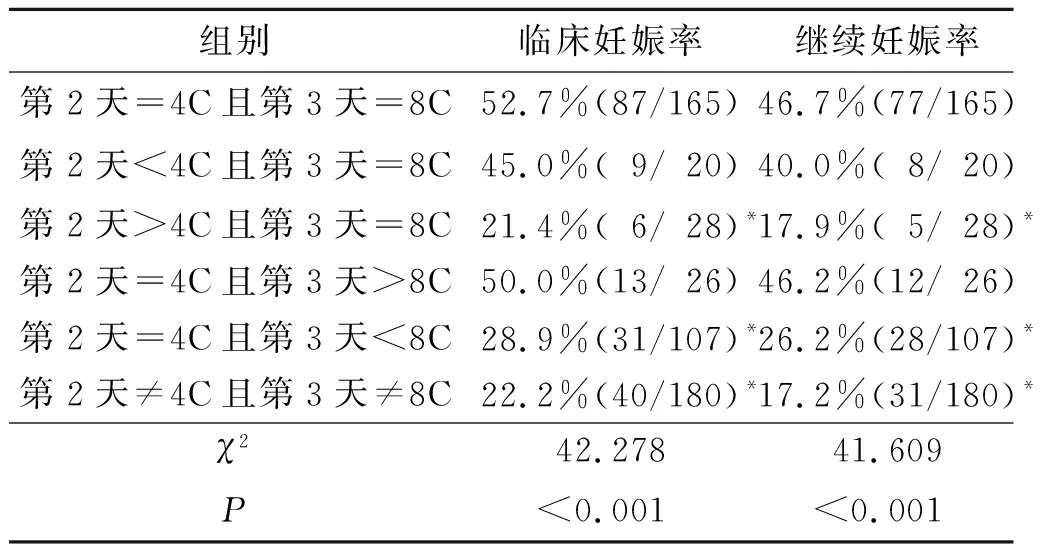
表4 第2天与第3天不同细胞数组合的临床妊娠率及继续妊娠率
3 讨论
辅助生殖技术中,选择真正具有发育潜能的胚胎进行移植是至关重要的一环,虽然目前胚胎评估与选择技术日新月异,传统的形态学评估仍然是最便捷、经济及有效的选择策略。2011年发布的关于胚胎形态学评估的伊斯坦布尔专家[8]认为,胚胎应在第2天发育到4C阶段,第3天发育到8C阶段移植,发育停滞、过快或过慢时,其染色体异常率显著增高。中国胚胎实验室关键指标专家[5]认为第3天发育至7~9C的胚胎为优质胚胎,即移植优选的胚胎。有研究[9]认为细胞数目可以作为预测活产率的独立指标。有利用time-lapse选择胚胎的研究[10]表明,胚胎的细胞数大于等于8C时,临床结局最优,同时偶数组的临床结局优于奇数组。有研究[11]显示,第3天为8C的胚胎囊胚形成率明显高于其他细胞数的胚胎。本研究结果显示第2天胚胎细胞数为4C、第3天细胞数为8C时胚胎临床妊娠率和继续妊娠率高。
研究[12]显示,正常发育速度的胚胎妊娠率高于低发育速度的胚胎,因此胚胎的发育速度也是评估胚胎质量的重要参考指标。第2天至第3天的细胞增长数量反映了胚胎第2天至第3天的发育速度,本研究结果显示第2天至第3天胚胎细胞增长数量4C为最佳。
本文亦比较了第2天及第3天不同胚胎细胞数目组合的临床妊娠率和继续妊娠率,根据结果,临床选择胚胎的顺序建议为:①第2天=4C和第3天=8C。② 第2天=4C和第3天>8C。③第2天<4C和第3天=8C。④第2天=4C和第3天<8C。⑤第2天>4C和第3天=8C。⑥第2天≠4C和第3天≠8C。
综上所述,第2、3天的胚胎细胞数及第2天至第3天的胚胎细胞数增长均对临床结局具有一定程度的预测意义,第3天胚胎移植时最优的选择为第2天为4C且第3天为8C的胚胎。
本文的局限性在于目前本中心多数卵裂期胚胎移植仍为2枚卵裂期胚胎移植或单囊胚移植,因此单胚胎移植的周期数据量较小,可能导致误差。