饮食管理联合运动训练对妊娠期糖尿病孕妇分娩结局的影响
2021-03-02丁佳
丁 佳
妊娠期糖尿病(GDM)是指在孕期或妊娠期首次出现的糖耐量异常现象,是妊娠期产妇最常见的内科合并症之一,占糖尿病孕妇的80%以上[1]。有研究证实,妊娠期糖尿病会对妊娠期产妇造成近期或远期的影响[2],包括妊娠期高血压、早产、羊水过多及先兆子痫等并发症[3],同时还会增加新生儿低血糖及新生儿巨大等不良妊娠结局[4]。妊娠期糖尿病现已成为临床孕妇孕检的一项重要指标,在妊娠期糖尿病治疗过程中确保孕妇妊娠及分娩过程中的血糖水平稳定,避免因代谢异常导致母婴预后不良,现已成为妇产科医护人员关注的重点[5]。因此,加强对妊娠期糖尿病孕妇的科学护理干预尤为重要[6]。为此我院将饮食管理指导联合运动训练应用于妊娠期糖尿病临床护理中,应用效果满意。现报告如下。
1 对象与方法
1.1 对象 选取2017年10月—2019年10月我院收治的246例妊娠期糖尿病孕妇为研究对象。按照入院先后顺序将其分为对照组和观察组各123例。对照组:年龄18~38(28.49±2.64)岁;孕周31~39(35.62±2.14)周;初产妇67例,经产妇56例;体质指数(BMI)≥28 kg/m2有39例,24 kg/m2≤BMI<28 kg/m2有68例,BMI<24 kg/m2有16例。观察组:年龄18~37 (28.17±2.56)岁;孕周30~39 (35.83±2.51)周;初产妇68例,经产妇55例;BMI≥28 kg/m2有40例,24 kg/m2≤BMI<28 kg/m2有66例,BMI<24 kg/m2有17例。两组孕妇年龄、孕周、产程及BMI等比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:临床症状及体征检测均符合妊娠期糖尿病诊断标准[7];均为单胎妊娠孕妇;具备正常的视听、言语及理解能力;心、肝、肾等内脏器官正常者;孕周>31周且初次产检时间<25周;病人及家属均自愿参与该研究。排除标准:孕期已合并有糖尿病者;孕前合并严重的高血压、甲状腺功能亢进及甲状腺功能减退等疾病;合并有其他类内脏器官衰竭者;有精神类疾病史或心理障碍者;中途转院或临床资料不齐全者。
1.3 干预方法 对照组实施常规护理干预,包括产前常规检查、围生期健康宣教及产后常规护理指导等。观察组在常规护理干预基础上实施饮食管理指导联合运动训练干预,具体如下。
1.3.1 成立干预小组 选取科室经验丰富的6名责任护士、3名主管护师及1名护士长成立饮食指导管理联合运动训练干预小组,由护士长担任组长,负责计划制订和监督落实。通过查阅文献及咨询专家等方式,定期开展妊娠期糖尿病治疗与护理等相关知识及技能的培训与考核,提升小组成员的业务核心能力,熟练掌握饮食指导管理联合运动训练的实施内容及方法,以一周一会的形式举行组内交流和讨论,适时进行方案调整和改进,确保病人得到最优质护理服务。
1.3.2 饮食管理指导[8]根据孕妇的年龄、孕周、血糖水平及BMI等各项指标情况,制定符合其个体化的人性化健康食谱,给予相应的饮食健康宣教,要求孕妇严格遵循科学的饮食计划,养成良好的饮食习惯。
1.3.2.1 餐次分配原则 提倡少食多餐原则,将全天食物进行餐次划分为4~6餐,最好按照三餐三点的方式定时、定量进行供餐,各时间段供餐百分比依次为早餐(06:00~08:00)20%,早点(09:45~10:45)5%,午餐(12:00~13:00)30%,下午茶(15:00~16:00)10%,晚餐(18:00~19:00)30%,宵夜(21:00~22:00)5%。
1.3.2.2 能量分配原则[9]每日热量需按照严格的标准进行摄取计算,确保能量摄取总量≥7 531 kJ/d,早餐占10%,午餐和晚餐各占30%,早点、下午茶及宵夜各占10%;蛋白质占20%~30%,糖类占40%~50%,脂肪占30%~40%,配合摄入适量维生素、铁剂及钙等。
1.3.2.3 食物分配结构[10]可根据孕妇孕前BMI进行调整,对于孕早期每天可摄入牛奶250 mL,中晚期可增加至每天500 mL,同时可每天补充800 mg的钙剂或维生素,主食应控制为每天300~500 g。糖类食物可选择含糖指数较低的食物,如红薯、地瓜、粗粮及杂豆类;蛋白质类食物可选取蛋、牛奶、鱼肉及瘦肉等;维生素补给以新鲜蔬菜水果为主,如海藻、豆类、青菜、西红柿、青瓜等含糖较低的食物。
1.3.2.4 饮食记录管理 为住院孕妇建立独立的饮食日志及档案管理,记录孕妇每日食物摄入种类、热量及含糖量,定时定点进行血糖抽检及胰岛素使用情况,根据孕妇病情变化情况及时更换和调整饮食方案,确保孕妇及胎儿宫内发育指标正常。
1.3.3 运动训练 根据糖尿病治疗指南中运动治疗推荐时间,为妊娠期糖尿病孕妇制定符合其实际情况的运动干预训练,区别每日运动时间维持在30~45 min,以促进葡萄糖的代谢,达到治疗妊娠期糖尿病的目的。
1.3.3.1 运动内容 运动内容可包括上肢运动、有氧运动及肌肉锻炼等,主要包括前臂伸展锻炼、上肢体操、慢跑、散步、游泳、孕妇体操、瑜伽、肌肉放松等。需根据孕妇实际体质情况和兴趣爱好等选取适宜的运动锻炼项目。运动强度以轻微出汗、肌肉酸胀且不感疲劳为宜,心率一般控制为(220-年龄)×65%以下。
1.3.3.2 运动频率 由于每种运动内容及方式不同,运动所完成的时间不同,因此一般运动时间必须控制为30~45 min,也可采取组合式运动和分组运动,以达到有效的运动效果,每周4次或5次。如散步,可指导孕妇餐后1 h进行,以平路徒步行走为宜,时间控制为每次30~40 min,步调保持一致,匀速行走,每周4次或5次;上肢运动,可指导孕妇与餐后1 h进行,取坐位双手各拿1 kg的哑铃,交替向上举过头顶,上举时肘关节需保持伸直状态,下放时双臂需向两侧同打开平举,保持肘关节与肩部在一条直线上,时间控制为15~20 min,每一动作保持每次2~3 s,每组15~20次,每天2~3组,每周3~5 d。
1.4 观察指标 ①采取葡萄糖氧化酶法[11]对两组孕妇血糖水平进行检测,包括空腹血糖、餐前30 min血糖、餐后2 h血糖及夜间血糖值,其中空腹血糖标准值为3.3~5.6 mmol/L,餐前血糖标准值为3.3~5.8 mmol/L,餐后血糖和夜间血糖标准值为4.4~6.7 mmol/L。②采取自行设计的调查表对两组孕妇妊娠结局进行比较,包括产后出血、胎膜早破、羊水过多、妊娠期高血压及剖宫产等。③采用自行设计的问卷调查表对两组新生儿并发症发生率进行比较,包括胎儿畸形、早产、死胎、新生儿窒息、新生儿巨大及新生儿窘迫等。

2 结果
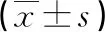
表1 两组孕妇干预后血糖水平比较 单位:mmol/L
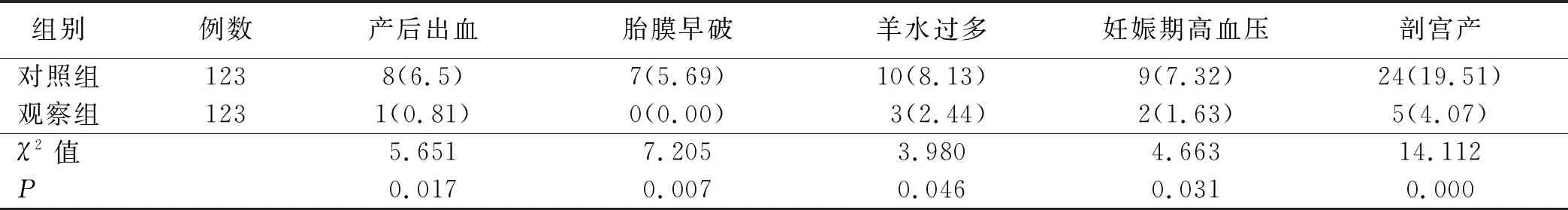
表2 两组孕妇干预后妊娠结局比较 单位:例(%)
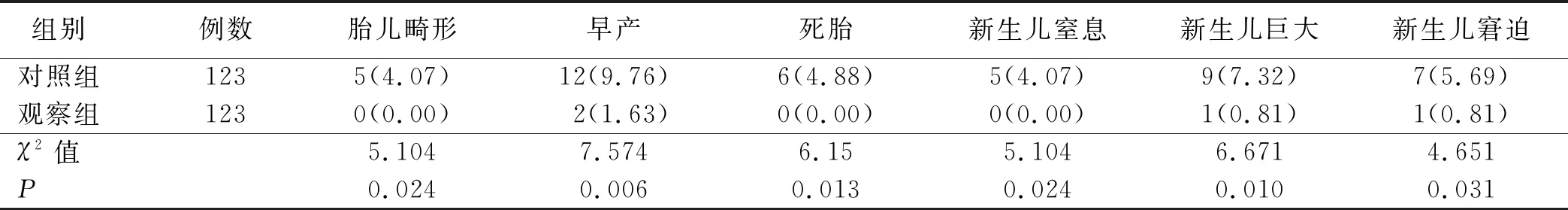
表3 两组干预后新生儿结局比较 单位:例(%)
3 讨论
妊娠期糖尿病是由于孕妇体内孕激素和雌激素水平的变化,导致胰岛结构及功能发生改变,胎盘分泌雌激素和孕酮等多种激素,会使得孕妇机体对胰岛素的敏感性下降,引发胎盘分泌的胰岛素酶会加快胰岛素降解,造成孕妇妊娠期血糖水平上升[12]。有研究表明,妊娠期糖尿病与其他糖尿病之间最大的差异在于孕妇糖耐量下降程度与其自身妊娠时间长短有直接关联,会明显增加母婴并发症发生率[13]。目前,临床针对糖尿病处理的方式,多采取血糖药物控制,但长期的药物使用会影响母婴安全[14]。因此,找寻科学的护理干预措施,以改善妊娠结局,降低妊娠期糖尿病孕妇不良妊娠结局发生率、提高母婴结局已成为目前妇产科的重要课题[15]。
根据有关研究显示,饮食治疗是妊娠期糖尿病孕妇各项治疗的基础,是提升胰岛素功能的前提[16]。饮食管理指导是通过科学的饮食调配管理,合理增加孕妇和胎儿的营养需求,并有效控制和维持最佳的血糖水平,以适当的糖类和脂肪构成比例和量,保持孕期最佳体重,增加能量和限制能量[17]。根据有关研究表明,血糖水平正常的孕妇因过度限制热量,可能会造成尿酮体或酮症酸中毒发生,给母婴结局带来严重危害[18]。因此,在了解妊娠期糖尿病孕妇营养代谢情况下选取合适的食物种类,确定膳食能力摄入量,是临床治疗妊娠期糖尿病关键因素之一。有研究表明,运动是2型糖尿病病人的主要辅助疗法,能够有效促进血糖水平的稳定,改善胰岛素抵抗及高血糖状态,同时也可改善心血管状况及整体健康水平[19]。也有研究证实,运动干预不仅可作为糖尿病的辅助治疗,同时也是预防糖尿病的主要方法[20]。运动锻炼可使肝脏和肌肉中的葡萄糖转换为糖原储存,使血糖逐渐降低,保持稳定状态,同时也可提升糖尿病病人对胰岛素的敏感性和胰岛素诱导的肌糖摄取能力[21]。
本研究将饮食管理指导联合运动训练干预应用于妊娠期糖尿病孕妇临床中,成立饮食指导管理联合运动训练干预小组,制定人性化和符合个体差异化的干预内容和实施步骤,通过制定严格的餐次分配原则、能量分配原则、食物分配结构及做好饮食记录管理,对妊娠期糖尿病孕妇的饮食标准进行详细的规划和记录,同时制定科学的运动锻炼内容和运动锻炼频次,以提高血糖控制水平,改善妊娠结局。本研究结果显示,观察组孕妇的空腹血糖、餐前30 min血糖、餐后2 h血糖及夜间血糖水平均低于对照组 (P<0.05);观察组孕妇孕中选取剖宫产分娩方式少于对照组,产后出血、胎膜早破、羊水过多及妊娠期高血压等不良妊娠结局发生率低于对照组 (P<0.05);观察组发生胎儿畸形、早产、死胎、新生儿窒息、新生儿巨大及新生儿窘迫等不良结局发生率低于对照组(P<0.05)。表明饮食管理指导联合运动训练干预模式能够控制和改善妊娠期糖尿病孕妇血糖水平,促进母婴结局的改善,降低母婴不良并发症发生率,提高妊娠期糖尿病孕妇的妊娠预后[15]。
综上所述,饮食管理指导联合运动训练干预能够有效控制妊娠期糖尿病孕妇血糖水平,降低母婴不良并发症及改善分娩结局。
