不同时机腹腔镜胆囊切除术治疗急性胆囊炎的效果观察
2021-02-24邹旭祥
邹旭祥
(河南省邓州市中心医院普外科 邓州 474150)
急性胆囊炎为临床常见急腹症,典型临床特征为右上腹阵发性绞痛,同时还伴有明显的腹肌强直,诱发病因有感染、胆囊结石、寄生虫等[1]。急性胆囊炎治疗在于有效防止炎症复发。腹腔镜胆囊切除手术为治疗急性胆囊炎的首选术式。随着微创介入治疗技术的不断发展,在胆道疾病诊治中的应用也逐步完善,手术相关风险进一步降低[2]。本研究以我院收治的急性胆囊炎患者作为研究对象,探讨不同手术时机腹腔镜胆囊切除术治疗的效果,为相关诊疗提供一定参考依据。现报道如下:
1 资料与方法
1.1 一般资料 本研究经我院伦理委员会审核批准。选取2020 年3 月~2021 年3 月我院收治的100例急性胆囊炎患者作为研究对象,根据手术时机不同分为对照组和观察组,各50 例。对照组男27 例,女 23 例;年龄 57~73 岁,平均(66.13±5.73)岁;白细胞计数(13.66~16.34)×109/L,平均(14.41±1.39)×109/L;体质量指数(BMI)19.92~27.53 kg/m2,平均(22.68±1.37)kg/m2。观察组男 26 例,女 24 例;年龄 56~72 岁,平均(66.18±5.71)岁;白细胞计数(13.61~16.37)×109/L,平均(14.45±1.37)×109/L;BMI 19.98~27.50 kg/m2,平均(22.66±1.42)kg/m2。两组一般资料对比,差异无统计学意义(P>0.05)。
1.2 纳入与排除 纳入标准:符合急性胆囊炎诊断标准[3],为非结石性胆囊炎;符合腹腔镜手术治疗指征;签署知情同意书;凝血功能正常;手术治疗配合度良好。排除标准:存在腹部外科手术史者;术前评估存在严重腹腔粘连者;继发性急性胰腺炎者;合并麻醉禁忌证者;中途更换治疗方案者;胆囊占位病变者。
1.3 治疗方法 对照组于入院进行基础对症治疗干预,如禁食、抗感染、吸氧、生命体征监护、补液、镇痛等保守治疗,待患者疼痛消失、症状明显改善后1个月再安排开展腹腔镜下胆囊切除治疗。观察组于发病72 h 内进行早期腹腔镜下胆囊切除治疗。完善术前准备,伴高血压、糖尿病者需积极调控血压、血糖到理想范围,伴呼吸系统疾病者需完善肺功能检查,做好相应评估,保持机体处于良好的状态,确认患者签署手术、麻醉同意书;协助患者摆好体位,麻醉方式为气管插管静吸复合全麻,常规消毒、铺巾;首先于脐上10 mm 处作一穿刺入口,建立气腹,控制二氧化碳压在12~14 mm Hg,调整患者体位,保持躯体左倾10°~15°,抬高头部20°~30°;在脐部切口依次置入10 mm Trocar、腹腔镜镜头,剑突下作切口置入12 mm Trocar,此处为主操作孔,于右肋弓下5 mm 作一切口,置入腹腔镜,首先进行探查,观察胆囊与周围组织粘连情况、胆管是否存在扩张,确认肝、肠管、胃等部位无异常;随后对Calot 三角区进行解剖,游离胆囊颈管、动脉并进行夹闭、离断,分离胆囊床并给予电烧灼止血,自剑突穿刺孔取出胆囊,于胆囊窝置入负压引流管进行负压引流,使用生理盐水冲洗腹腔,确认无活动性出血,清点物品,解除气腹,退出Trocar,再次确认无活动性出血后缝合切口;若需中转开腹治疗,均于右侧肋缘下作斜切口;术后密切观察引流情况,于72 h 内拔管。术后给予抗感染3 d,根据疼痛情况遵医嘱给予物理或药物止痛处理,密切监测体温,术后12 h 流质饮食,早期指导患者下床活动,防止腹腔粘连。
1.4 观察指标 比较两组术中情况(术中出血量、手术时间、胆管损伤率、中转开腹率等)、术后恢复情况(术后肛门排气时间、术后住院时间、术后3 d 血清天冬氨酸氨基转移酶(AST)、术后3 d C 反应蛋白(CRP)、并发症发生情况。
1.5 统计学方法 数据采用SPSS22.0 统计学软件分析,计量资料以()表示,行t检验,计数资料以%表示,采用χ2检验,理论频数小于5 时,进行Fisher 确切概率检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组术中情况比较 观察组手术时间短于对照组(P<0.05);观察组术中无胆管损伤率、无中转开腹手术病例,对照组胆管损伤率为14.00%、中转开腹率为12.00%,差异有统计学意义(P<0.05);两组术中出血量比较,差异无统计学意义(P>0.05)。
表1 两组术中情况比较()
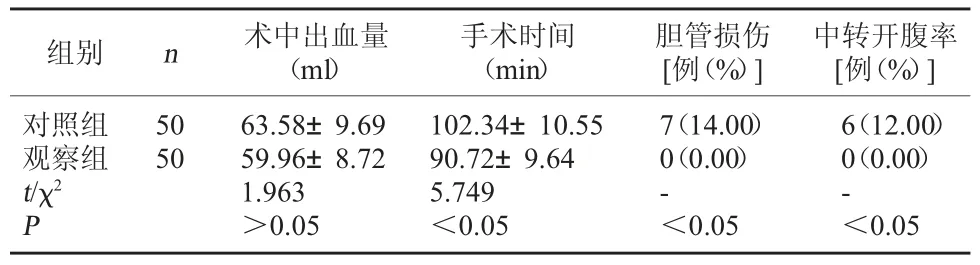
表1 两组术中情况比较()
注:“-”为 Fisher 确切概率检验。
组别 n 术中出血量(ml)手术时间(min)胆管损伤[例(%)]中转开腹率[例(%)]对照组观察组t/χ2 P 50 50 63.58±9.69 59.96±8.72 1.963>0.05 102.34±10.55 90.72±9.64 5.749<0.05 7(14.00)0(0.00)-<0.05 6(12.00)0(0.00)-<0.05
2.2 两组术后恢复情况比较 观察组术后肛门排气时间、术后住院时间均短于对照组,术后3 d 血清AST 水平、血 CRP 水平均低于对照组(P<0.05)。见表2。
表2 两组术后恢复情况比较()
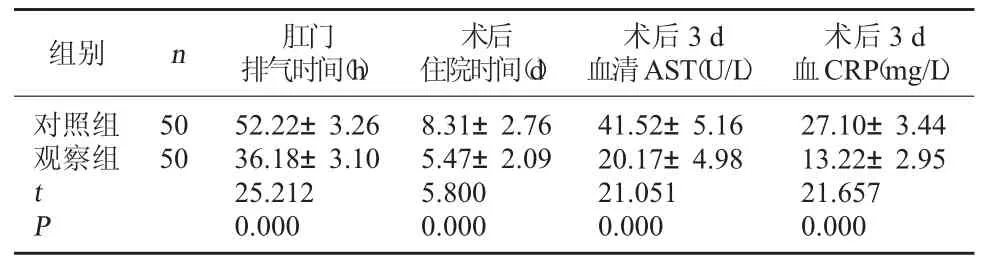
表2 两组术后恢复情况比较()
术后3 d血 CRP(mg/L)对照组观察组组别 n 肛门排气时间(h)术后住院时间(d)术后3 d血清 AST(U/L)50 50 tP 52.22±3.26 36.18±3.10 25.212 0.000 8.31±2.76 5.47±2.09 5.800 0.000 41.52±5.16 20.17±4.98 21.051 0.000 27.10±3.44 13.22±2.95 21.657 0.000
2.3 两组并发症发生情况比较 观察组未出现相关并发症,对照组出现腹腔积液2 例、胆漏2 例,经积极处理后均得到有效解决,观察组并发症发生率为0.00%,对照组并发症发生率为8.00%(4/50),差异有统计学意义(P<0.05)。
3 讨论
急性胆囊炎发病时,患者可表现为剧烈腹痛、胆绞痛,还会伴有发热、恶心、呕吐等症状,随着病情进展,患者甚至出现寒颤、高热、黄疸等严重情况。主要病理基础为胆囊炎症和梗阻,及时控制炎症并防止炎症复发、解除梗阻为治疗关键,治疗不及时容易出现胆囊化脓、穿孔等并发症,还会形成纤维瘢痕组织,增加手术难度及术中损伤周围组织器官的风险[4]。近年来腹腔镜技术的不断应用,进一步推动了微创外科的发展,同时随着临床医生对腹腔镜技术应用经验的不断积累,腹腔镜手术在多种消化系统疾病治疗中发挥作用也越来越大。既往有研究[5]认为急性胆囊炎需要先控制炎症后再考虑进行腹腔镜手术治疗,因早期炎症反应较为严重,局部水肿、组织较脆,术中容易导致周围组织出血、损伤。但近年来也有研究[6]指出,腹腔镜早期手术治疗更有利于促进患者术后康复,因为该阶段以炎症充血性水肿为症状,腹腔组织粘连情况较为轻微,术中容易分离,组织层次清晰,从而降低了手术难度,减少各种并发症发生,延期手术患者因为炎症刺激,炎症介质释放增加,纤维浆液增多,胆囊表面容易粘连大量的纤维蛋白液,形成较多的纤维瘢痕组织,加上局部充血、水肿,手术风险和难度反而更大。本研究结果显示,观察组手术时间短于对照组、术中无胆管损伤率、无中转开腹手术病例、术后肛门排气时间、术后住院时间均短于对照组,术后3 d 血清AST 水平、血CRP 水平均低于对照组,未出现相关并发症(P<0.05)。表明腹腔镜早期手术治疗可进一步加快患者术后康复速度,减轻术中创伤。
综上所述,急性胆囊炎患者于发病72 h 内进行早期腹腔镜下胆囊切除治疗的临床结局相对较优,术中创伤小,术后恢复快,且并发症少。
