HPV基因型检测在ASCUS分流中的临床价值
2021-02-23王国平靳双玲卫庆萍张亚丽
王国平,靳双玲,卫庆萍,张亚丽
(1.长治医学院研究生院,山西 长治 046000;2.长治医学院附属和平医院 妇科,山西 长治 046000;3.长治市人民医院 妇科,山西 长治 046000)
2018年3月,中国国家癌症中心发布了最新数据,我国女性宫颈癌的发病率为15.30/10 万人。研究证明人乳头瘤病毒(HPV) 检测联合宫颈细胞学检查可有效提高宫颈高级别鳞状上皮内病变,包含宫颈上皮内瘤变2 级及以上病变(HSIL)的检出率[1],使宫颈癌和癌前病变得以早期发现并治疗,从而降低宫颈癌的发病率和死亡率。未明确诊断意义的不典型鳞状细胞(ASCUS) 属于细胞学异常的范畴,并非癌前病变。根据2012年美国阴道镜和国家病理协会管理指南建议,所有HPV 阳性(HPV 不分型) 或HPV16/18( 高危型HPV 检测) 的ASCUS 患者均行阴道镜活检[2]。然而有研究表明不同型别的HPV 发展为高级别病变的累积发病风险存在明显差异[3]。可能对ASCUS 中特异型别HPV 患者行阴道镜检查比针对所有ASCUS 患者更具有临床意义。本文通过研究行HPV 基因型检测及阴道镜活检的ASCUS 患者,在感染不同型别HPV 的ASCUS 患者发展为HSIL 的风险基础上评价特异型别HPV 分流ASCUS 的临床价值,探索更有效的分流方法。
1 方 法
1.1 研究对象
2018年1月至2019年11月于长治市人民医院妇科门诊行宫颈癌筛查共3 972 名,根据纳入、排除标准筛选研究对象400 名。根据HPV 基因型将研究对象分为五组,分别为HPV 阴性组、低危型HPV 组、HPV 16/18 组、HPV 16/18 混合组(包含HPV 16 或18 及其他任意型别)、HPV 33/52/58 混合组(包含HPV 33 或52 或58 及其他任意低危型别)。
纳入标准:患者年龄21 ~65 岁;患者细胞学检查结果为ASCUS;患者HPV 型别明确;患者阴道镜检查信息完整;患者无宫颈局部药物治疗史;患者无宫颈锥切术、子宫切除术、宫颈癌根治术等手术史。
排除标准:孕妇、接种HPV 疫苗者、HPV 基因型检测或阴道镜检查结果缺失、有宫颈病变治疗史。
1.2 信息收集
通过妇科门诊问诊、电话或微信等方式采集患者的基本信息( 包括年龄、生育史、教育程度、居住地等)及病史资料,患者均知情同意。
1.3 妇科检查
每名入组女性均行妇科检查,采用特质宫颈刷分别在宫颈鳞柱状上皮交界区及宫颈管内以顺时针旋转3 ~5圈,采样刷的刷头分别放入宫颈液基细胞学保存液及宫颈管细胞保存液中,用于宫颈细胞学检查及HPV 基因型检测。
1.4 实验室检测
1.4.1 细胞学检查
先采用全自动宫颈液基细胞学制片仪将获取的细胞涂成均匀的薄层标本,再使用薄层液基细胞扫描仪进行细胞检测。细胞学检查结果的分类采用2001年国际癌症协会推荐的新TBS 分类标准。
ASCUS 的诊断标准:细胞核增大,是中层细胞核的2.5 ~3.0 倍,细胞核的大小和形状有轻度变化,细胞核的染色质为轻至中度增加,但染色质依然均匀分布,细胞质轻度透亮,外周的空晕边界不清晰。
1.4.2 HPV 检测
基于PCR- 反向点杂交法行HPV 基因型检测,该方法的HPV 基因型检测结果包括:6 种低危型HPV,分别为6、11、42、43、81、83;14 种高危型HPV,分别为16、18、31、33、35、45、51、52、53、56、58、59、66、68。
1.4.3 阴道镜检查
阴道镜检查由专业的阴道镜医师进行,窥阴器暴露宫颈,清除宫颈表面分泌物。于其表面涂擦5%冰醋酸,在阴道镜下放大40 倍观察宫颈醋白上皮的范围;再涂复方碘液,观察宫颈碘不着色的范围,钳取宫颈碘不着色。在阴道镜下放大40 倍观察宫颈醋白上皮的范围;再涂复方碘液,观察宫颈碘不着色的范围,钳取宫颈碘不着色组织后用10% 甲醛溶液固定后送病理检查。当肉眼观察宫颈无明显异常时,则分别从宫颈的3、6、9、12 点和宫颈管内采样并送病理检查。
阴道镜检查满意:原始鳞状上皮、柱状上皮和正常转化区的显示良好,即I 型转化区及II 型转化区。阴道镜活检病理结果:宫颈标本的病理诊断由专业病理科医生完成后,其结果受上级医师复审。宫颈标本病检结果按照 LAST 分级分为低级别鳞状上皮内病变(LSIL) 和高级别鳞状上皮内病变(HSIL)。
1.5 数据处理
使用SPSS 22.0 统计学软件进行统计分析。计数资料以n(%) 表示,以是否为HSIL 及以上病变和是否包含在特定组别确定真假阳性。分别计算HPV 阴性组、低危型HPV组、HPV 16/18组、HPV 16/18 混合组、HPV 33/52/58 混合组对HSIL 及以上病变的检出率和除HPV 阴性组以外的四组分流ASCUS 的灵敏度、特异度、阳性预测率、阴性预测率。
2 结 果
2.1 400 名ASCUS 者不同病理结果的HPV 感染情况
400 名ASCUS 者中,阴道镜结果为LSIL 及以下病变和HSIL 及以上病变的患者例数分别为295 例、105 例。其中LSIL 及以下病变的五组患者例数分别为12 例、12例、65 例、35 例、171 例。其中HSIL 及以上病变的五组患者例数分别为0 例、4 例、44 例、26 例、31 例。如表1 所示。

表1 400 名ASCUS 者不同病理结果的HPV 感染情况[n(%)]
2.2 HPV 基因型检测分流ASCUS 的临床结果
以HSIL 及以上病变作为疾病终点指标时,因HPV阴性组发展为HSIL 及以上病变的风险极低,因此该部分不对该组做分析对比。
低危型HPV组分流ASCUS患者的敏感性、特异性、阳性预测率、阴性预测率分别为 3.8 1%(4/1 0 5)9 5%C I(0.0 8 ~ 7.5 3)、9 5.9 3%(2 8 3/2 9 5)9 5%C I(9 3.6 6 ~ 9 8.2 0)、25.0%(4/16)95%CI(1.17 ~ 48.83)、73.7%(283/384)95%CI(69.27 ~78.12)。HPV 16/18 组分流ASCUS 患者的灵敏度、特异度、阳性预测率及阴性预测率分别为41.90%(44/105)95%CI(32.31 ~5 1.50)、77.97(230/295)95%CI(73.21 ~ 82.72)、40.37(44/109)95%CI(31.01 ~49.73)、79.04(230/291)95%CI(74.33 ~83.74)。HPV 16/18 混合组分流ASCUS 患者的灵敏度、特异度、阳性预测率及阴性预测率分别为24.76(26/105)95%CI(16.37 ~33.16)、8 8.1 4(2 6 0/2 9 5)9 5%C I(8 4.4 2 ~ 9 1.8 5)、42.63(26/61)95%CI(29.85 ~55.39)、77.95(260/33 9)95%CI(72.17 ~81.22)。HPV 33/52/58混合组分流ASCUS 患者的灵敏度、特异度、阳性预测率及阴性预测率分别为29.52(31/105)95%CI(20.65 ~38.39)、4 2.0 3(1 2 4/2 9 5)9 5%C I(3 6.3 7 ~ 4 7.7 0)、15.35(31/202)95%CI(10.33 ~20.36)、76.70(124/198)95%CI(55.83 ~69.42)。该部分95% 置信区间较大,考虑样本容量固定且较其他研究偏低,但部分仍具有参考价值。见表2。
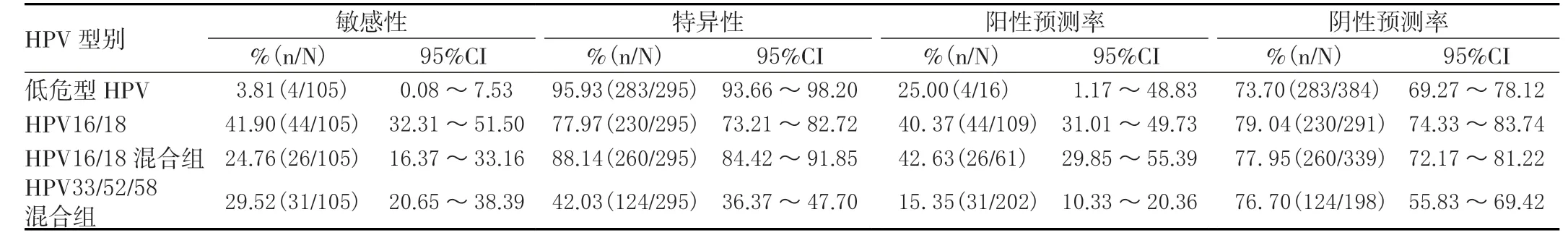
表2 HPV 基因型检测分流ASCUS 的临床结果
3 讨 论
我国作为人口大国,国家统计局2014年的资料显示,我国35 ~64 岁女性约占2.78 亿,是我国需要常规接受子宫颈癌筛查的目标人群。在人群筛查中ASCUS 约为5%~10%[4]。在异常细胞涂片中,ASCUS 占50%以上。ASCUS 女性中高危型HPV 感染率为31% ~60%[5]。本文人群筛查中ASCUS 约为10%,ASCUS 女性中HSIL 及以上病变的高危型HPV 感染率为26.25%(105/400)。
有研究表明ASCUS/LSIL 分流试验中最常见的高危型HPV 的型别依次为HPV 16(16.8%)、HPV 52(9.4%)、HPV 51(8.1%)、HPV 31(7.1%)、HPV 18(6.6%)[6]。我国的资料显示,来自中国9 个地区的718 例子宫颈腺癌患者中,只有75%(33% ~100%)HPV 阳性[7]。有研究发现在中国农村流行的型别88% 为HPV 16、33、51、52、58,尤其是宫颈病理结果为HSIL 的ASCUS 者,HPV 16、18、33、51、52、58 的感染率相对较高[8]。HPV 检测及高危型HPV 检测与宫颈细胞学检查各有其优势与不足。一项涉及多个国家的大样本量研究分析[9]显示共14 万例妇女(20 ~70 岁)接受了子宫颈癌筛查,结果显示,HPV 检测(HC-Ⅱ技术)、液基细胞学检查检出HSIL 的敏感度分别为89.9%、72.9%,特异度分别为89.9%、90.3%。提示HPV 检测很少漏诊HSIL 病例,但会导致过度转诊,虽然如此,HPV 检测为阴性的结果要比细胞学检查为阴性的结果更可信,因为细胞学检查可以呈假阴性,漏诊病变的可能性更大。特异度分析,细胞学检查有其优势。ArbynM 荟萃分析结果显示ASUCS患者行HPV 检测联合细胞学检查HSIL 的检出率(91%)比单纯重复细胞学检查的检出率(72%) 要高[1]。英国的一项研究报道[10],在2013年5月至2014年12月间,基层医疗单位共对578 547 例妇女进行了子宫颈癌筛查并随访3年,其中183 970 例(32%)行高危型HPV 检测,结果显示,高危型HPV 检测检出CIN Ⅲ、子宫颈癌的敏感度较细胞学检查分别提高约40% 及30%。随访3年后发现高危型HPV 筛查妇女高级别子宫颈病变的发生率较液基细胞学筛查者显著下降,提示高危型HPV 检测作为人群子宫颈癌筛查的初筛方法是可行的。同时可以看出,虽然细胞学作为最早采用的宫颈癌筛查技术可有效地发现早期宫颈癌,但其在ASCUS 人群中检出HSIL 的灵敏度较高,但特异度却相对较低。HPV 检测及高危型HPV检测分别用于分流ASCUS 患者的临床结果。有研究显示细胞学ASCUS 中最终被诊断为HSIL <10%,被诊断为浸润癌仅为0.1%~0.2%[11]。在Karaca[12]的研究中,ASCUS/HPV16、18 阳性的患者病理结果为:HSIL 占20.4%,宫颈癌占0.9%;ASCUS/ 非HPV16/18 阳性的患者病理结果为:HSIL 占3.0%。研究认为HPV 基因型检测用于宫颈细胞学结果为ASCUS 患者的补充检查具有很大优势,尽管有研究表明HPV 16/18 阳性的患者病理结果为HSIL 的检出率在不同种群有所差异。
HSIL 及以上病变在ASCUS/ 非HPV 16/18 阳性的患者中的发生率可能极小。本文中HPV 16/18 组的ASCUS患者HSIL 及以上病变的检出率为11%(44/400),检出率最高,可能受地区的影响。以上可以看出HPV 16/18的ASCUS 阳性患者患有HSIL 及以上病变的风险高于HPV 16/18 混合组的ASCUS 阳性患者。
此外,我国有研究认为高危型HPV 作为ASCUS 人群分流措施的效果优于HPV 16/18,可以通过增加特异性的高危型HPV 型别来提高HPV 16/18 的分流效果[13],该研究中高危型HPV 分流ASCUS 人群的灵敏度、特异度、PPV、NPV 分别为84.38%(68.25% ~93.14%)、68.70%(63.74% ~73.26%)、19.29%(13.61% ~26.61%)、98.02%(95.46% ~99.15%);HPV 16/18分流的灵敏度为59.38%(42.26% ~74.48%), 特异度为91.14%(87.75% ~93.65%),PPV 和NPV 分别为59.38%(25.32%~50.98%)和91.14%(93.61%~97.77%)。在本文中,HPV 16、18 组检测筛查HSIL 的灵敏度为41.90%,特异度仅为77.97%,与大多数研究结果相符。
近期有对感染不同高危型HPV 的ASCUS 的患者的临床病理结果进一步分析的报道,如Karaca[12]认为HPV 16、18 用于估测ASCUS患者发展为HSIL 比HPV 16、18、52 有较高特异性,但同时也存在较低灵敏性,这种下情况下更容易发生漏诊。同时Karaca 发现HPV 16、18、52 组、HPV 16、18、52、58 组及HPV 16、18、52、58、33组用于筛查ASCUS发展为HSIL 及以上病变的灵敏度及特异度均高于非HPV 16、18 阳性组,因此认为包含HPV 16、18 阳性感染可作为分流ACCUS 患者的进一步确诊。
HPV 基因型检测分流ASCUS 的临床价值取决于不同HPV 型别中HSIL 及以上病变检出率的高低( 即不同HPV 型别导致HSIL 及以上病变风险的高低) 和不同HPV 型别诊断HSIL 及以上病变的灵敏度的大小( 即不同HPV 型别诊断HSIL 及以上病变的能力的强弱)。低危型HPV 6 组较其他组HSIL 及以上病变的检出率最低,且该组预测ASCUS 女性HSIL 及以上病变的敏感性最低,说明低危型HPV 6 组导致HSIL 及以上病变风险最低,诊断HSIL 及以上病变能力最弱。HPV 16/18 组较其他组HSIL 及以上病变的检出率最高,且该组预测ASCUS女性HSIL 及以上病变的敏感性、阳性预测率相对较高,说明HPV 16/18 组较其他组导致HSIL 及以上病变风险最高,诊断HSIL 及以上病变的能力较强,诊断HSIL 及以上病变的可能性较大。因此本研究认为低危型HPV 组可不转诊阴道镜检查;HPV 16/18 组分流ASCUS 者的临床价值大于HPV 16/18 混合组和HPV 33/52/58 混合组。
4 小 结
宫颈细胞学检查结果不是疾病的诊断依据,不能根据细胞学检查结果进行临床处理。ASCUS 诊断重复性差,易发生诊断不足或过度诊断,是临床的难题。临床上有组织地进行宫颈癌筛查,及时发现并分流ASCUS 患者,可有效降低阴道镜检查的转诊率,然而美国阴道镜检查与子宫颈病理学会(ASCCP) 指南建议对所有HPV阳性(HPV 不分型)/HPV 16/18( 高危型HPV 检测) 的ASCUS 患者行阴道镜检查。本文对已知HPV 型别的400名ASCUS 的患者行进一步的分析,以期能更好的分流ASCUS 患者。根据HPV 基因型检测的结果可以看出不同型别HPV 进展为癌前病变甚至宫颈癌的风险不同,特异型别的HPV 阳性的ASCUS 患者可选择更合理的宫颈癌筛查方法。
本研究不足之处:首先,没有将所有型别的HPV 纳入研究;其次,研究仅限于长治地区,可能在其他国家或地区会得出不同的结论;最后,本研究随访12 个月的病例数失访较多,无法得出有力的随访结果。
