直肠癌腹腔镜手术中远端闭合策略
2021-02-19刘鹏楼征张卫
刘鹏 楼征 张卫
1980年Knight报道了联合使用直线切割闭合器和管状吻合器进行低位直肠前切除吻合术,并将此种吻合方式命名为“双吻合器法”(double staple technique,DST),随后,DST在治疗直肠癌手术的低位前切除术中被广泛使用。近年来,COREAN、COLORⅡ等多项高级别循证医学研究充分证实腹腔镜手术应用于适应证内直肠癌患者安全、可行。因此,腹腔镜直肠癌手术已成为常规术式。但与开腹手术不同,腹腔镜手术由于盆腔狭窄的空间,导致无法形成满意的切割角度,以致需要多枚吻合口钉仓,这不仅增加医疗费用,同时会导致吻合口漏发生率增加[1]。此外,由于缺乏直接的触觉感受,在狭窄盆腔内勉强闭合可能会导致远切缘不足,以致术后吻合口复发。因此,在腹腔镜直肠癌保肛手术中根据不同的肿瘤部位和特点,采取不同的直肠远端闭合策略,具有重要的临床意义。本文结合文献及笔者中心经验介绍了腹腔镜直肠癌手术远端离断的一些做法和体会。
一、体位及Trocar布局
中高位直肠癌患者可采用平卧分腿位,对于低位及极低位直肠癌患者需在会阴部进行手术操作者应采用截石位。调整头高脚低30度、右倾15度体位,利用重力将小肠调整放置至右上腹部。采用5孔法,脐上1 cm处置入10 mm Trocar为观察孔,12 mm Trocar孔位于右下腹麦氏点偏外并靠近腹直肌外侧缘,平脐水平左右各置入5 mm Trocar,左下腹置入5 mm Trocar(图1)。
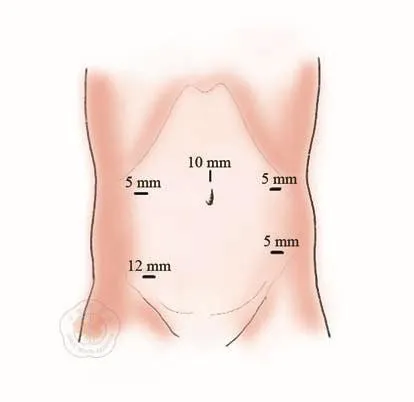
图1 腹腔镜中低位直肠癌Trocar孔布局
二、直肠残端闭合策略及技术要点
直肠远端闭合的过程,是通过切割闭合器的钳口对组织施加足够的压力以排除组织液形成适合的组织厚度以确保完美成钉,从而达到切缘止血同时又保证闭合口有足够的微循环以防止发生组织缺血的目的。在这个过程中,切割闭合器钳口对组织的妥善夹闭是达到上述目的的重要条件,此外,还与肿瘤部位、组织生理学、病理学特点等因素密切相关。因此,腹腔镜直肠癌远端闭合的策略,应根据肿瘤部位、BMI指数、术前是否接受新辅助治疗等条件,并根据术中具体情况,决定采取何种直肠离断策略,而非千篇一律,但基本原则如下:(1)切缘阴性,包括远端、近端及环周切缘均为阴性;(2)闭合满意,无明显组织过度压榨、血供良好且无活动性出血;(3)为后续安全吻合提供基础。
1.中、上段直肠肿瘤
肿瘤位于腹膜返折以上的中上段直肠肿瘤,笔者在预离断肠管部位用美兰注射液进行肠管的环周标记,即可标识裸化部位,也可避免螺旋状裸化肠管的发生,用超声刀充分裸化直肠肠壁,显露宽度约2 cm为宜。使用闭合器前,用肠钳夹持住裸化肠管近端并向头侧牵拉直肠,确保裸化肠管平放于钉仓钳口之间,在闭合前应确定没有肠系膜、血管夹等残留在钉仓钳口内。击发前保持夹闭15 s,以压榨组织,使闭合成钉效果更佳。击发时应保持器械稳定,减少对肠管的牵拉。笔者一般采用60 mm长的直线切割闭合钉仓经腹直接切割闭合,可一次性完成切割闭合。由于切割刀片的切割长度要短于闭合长度,有时闭合线远端肠管已完成闭合但尚未切割,此时只需在闭合钉之间剪开肠壁即可。完成闭合后,应检查肠管断缘是否存在出血或钉合不全,可酌情使用电灼、手工缝合法处理上述不足之处。
2.下段直肠肿瘤
下段直肠肠壁缺乏浆膜组织,组织抗张力能力差;与其他胃肠道组织相比,直肠的血供相对差,更易发生缺血而致愈合不良。此外,下段直肠位于盆腔的最深处,并且有非常复杂的器官毗邻关系,故离断难度更大。
首先应充分游离直肠周围间隙至盆底肌水平以便直肠能够充分的牵拉和提升。女性患者由于盆腔较为宽大,闭合相对较为方便。对于骨盆狭窄的男性患者而言,直肠残端的闭合往往比较困难。60 mm长的直线切割闭合钉仓由于受到骨性结构的限制,往往不能够通过右下腹的主操作Trocar调整到合适的角度,会导致使用3个甚至更多的闭合钉仓,这就可能导致术后吻合口漏发生率的增加,同时加剧患者的经济负担。因此,对于中低位直肠癌,笔者采用45 mm切割闭合钉仓计划性2次闭合技术,即通过右下腹主操作孔置入45 mm直线切割闭合器,将直肠向头侧、左侧牵引并插入闭合器,第一次离断时不弯曲闭合器的头端,直线切割至直肠宽度的2/3左右,然后在第二次离断直肠残端时,将直肠向头侧、右侧牵引,同时向头侧弯曲切割闭合器完成两次闭合(图2)。
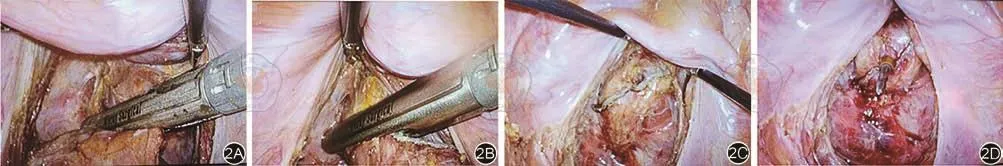
图2 下段直肠肿瘤2次闭合技术。2A:采用45 mm闭合器,第一钉闭合直肠宽度的2/3左右;2B:牵拉直肠并向头侧弯曲闭合器,切断直肠;2C:闭合线笔直;2D:闭合平面无倾斜
3.极低位直肠癌
对于肿瘤下缘位于骨盆侧壁上肛提肌起始部平面的极低位直肠癌,经腹闭合常常无法保证远切缘的肿瘤学安全性,因此,对于这类肿瘤,可采取经肛拖出直视下切除。
(1)标准拖出式直肠切除术:腹部组按标准TME要求游离直肠至盆底,要切断后方的Hital韧带直至内外括约肌间隙。于腹膜返折上方约5 cm处裸化肠管并用60 mm直线切割闭合器离断。会阴组医生自肛门内伸入卵圆钳夹住闭合线向外牵拉,腹部组医生在腔镜指引下辅助会阴组医生将直肠形成内套叠,最终自肛门拉出,肠腔面外翻,可清楚看到肿瘤位置,洗必泰反复冲洗直肠,用直线切割闭合器或弧形切割闭合器在直视下闭合,确保肿瘤切除的安全距离(图3)。

图3 标准拖出式切除术。3A:将直肠于腹腔内离断后,自肛门向外翻出,可见肿瘤位于直肠前壁靠近齿线;3B:直视下肿瘤远端闭合离断直肠,保证肿瘤切除的安全距离;3C:直肠离断后,直肠残端回缩
(2)拖出式适形切除术:如果肿瘤紧邻齿线,此时可采取拖出式适形切除术[2-3]。将直肠拖出后,以电刀于肿瘤侧在肿瘤下方切开直肠,保证肿瘤切除的安全距离,但肿瘤对侧,可以适当多保留一部分肠管,边切边缝,最终形成漏斗样的直肠残端,采用25号吻合器[4]经漏斗样残端吻合以尽可能多地保留正常肠壁组织。此外,对于无法进行吻合器吻合时,也可采用手工吻合。
对于肥胖患者,可使用纱条对直肠进行捆绑,随后向左侧和头侧牵引,用超声刀裸化肠管约2 cm,随后用45 mm钉仓进行闭合。此外,对于极低位直肠癌,由于肥厚系膜,可能无法通过拖出式手术完成远端直肠残端的闭合,此时,需要考虑TaTME技术[5]。
值得注意的是,低位直肠癌术后吻合口漏仍然是临床面临的巨大挑战[6]。腔镜下采用倒刺线进行吻合口连续缝合加固并关闭盆底可降低术后吻合口漏的发生率及C级漏的比例。对于合并危险因素患者,可行预防性末端回肠造口术[7]。
总之,腹腔镜直肠癌手术远端安全、满意的离断是消化道重建的前提。由于组织的解剖学、生理学及病理学特性等因素都会对闭合质量产生显著影响。因此,对于腹腔镜直肠癌手术远端的离断,应根据肿瘤部位、BMI指数、术前是否接受新辅助治疗等条件,决定采取何种直肠离断策略,为直肠癌患者进行最佳的消化道重建提供基础。
