六味地黄丸联合激素替代疗法治疗围绝经期相关郁证的效果
2021-02-10符晓楠
符晓楠
(洛阳市涧西区妇幼保健计划生育服务中心,河南 洛阳 471000)
郁证归属于中医内科学气血津液病证范畴,病因总属情志不舒、气机郁滞,而由PMS引起的郁证则主要以肾之阴阳失衡,天癸衰竭,精血不足,肾脾失司,上下交合失常,冲任不通为因,久而肾水不能滋养肝木,肝失疏泄,故以疏肝解郁、补肾滋阴、健脾和营为治[1]。六味地黄丸属于滋阴补肾传统方剂,能够滋阴补肾、填精益髓[2]。
围绝经期指妇女从性成熟期逐渐过渡到老年期,包括绝经前期、绝经期、绝经后期共3个阶段[3]。围绝经期综合征(PMS)又被称为更年期综合征,围绝经期2 /3的妇女可出现一系列性激素减少导致的躯体与精神症状,例如心情抑郁、情绪不宁、盗汗、眩晕等,而给予激素替代疗法可明显缓解此类症状,人体性激素的补充有利于保持机体生理健康状态[4]。笔者探讨六味地黄丸联合激素替代疗法治疗PMS相关郁证的效果。
1 资料与方法
1.1 一般资料
2018年10月至2020年12月,洛阳市涧西区妇幼保健计划生育服务中心收治的78例PMS相关郁证患者,随机分为观察组与对照组,每组39例。观察组年龄42~55岁,平均(47.4±3.0)岁;绝经时间7~18个月,平均(11.8±1.1)个月;体质量指数18~29 kg/m2,平均(24.1±2.1)kg/m2。对照组年龄43~54岁,平均(47.1±2.6)岁;绝经时间6~19个月,平均(11.9±1.1)个月;体质量指数18~29 kg/m2,平均(24.1±2.1)kg/m2。两组患者一般资料比较,差异无统计学意义(P>0.05)。
纳入标准:①符合《中医内科学》郁证诊断标准[5];②符合《妇产科学》围绝经期综合征诊断标准[6],主证:停经前、后忧郁不畅、情绪不宁、烦躁易怒、潮热汗出;次证:月经紊乱或闭经、腰膝酸痛、头痛头晕健忘、口燥咽干、耳鸣、失眠多梦、眼睛干涩、胸肋胀痛、阴部干涩、性欲下降、皮肤干燥瘙痒、尿频急或尿失禁;舌质红或暗红少苔,或苔薄或薄黄,脉细或细数或弦细。主症必备,次症兼3项或以上,参照舌脉可诊断。
排除标准:①非围绝经期出现的抑郁症;②双侧卵巢切除或卵巢肿瘤;③合并乳腺肿瘤;④存在雌激素依赖性肿瘤;⑤合并原因不明的阴道不规则流血;⑥合并心脑血管疾病;⑦肝、肾等严重原发性病变;⑧临床资料不全。
1.2 方法
两组患者均给予常规对症治疗,对照组采用激素替代疗法,给予戊酸雌二醇片/雌二醇环丙孕酮片(拜耳医药保健有限公司广州分公司,国药准字:J20171040),前11 d予以白片(戊酸雌二醇2 mg)治疗,1次/d;后10 d予以橙红色片(戊酸雌二醇2 mg,雌二醇环丙孕酮1 mg)治疗,1次/d。治疗21 d后停药7 d,进入下1个周期。观察组在对照组的基础上给予六味地黄丸(北京同仁堂科技发展股份有限公司制药厂,国药准字:Z11021283)治疗,剂量为6 g/次,2 次/d。两组均持续治疗3个月。
1.3 观察指标与判定
①治疗效果。痊愈:治疗后症状总积分较治疗前降低>95%;显效:治疗后症状总积分较治疗前降低>75%、≤95%;有效:治疗后症状积分较治疗前降低>30%、≤75%之间;无效:治疗后症状总分较治疗前降低≤30%。治疗总有效率=(痊愈+显效+有效)例数/总例数×100%[7]。②围绝经期症状、抑郁症评分:采用改良Kupperman评分法[8]评价围绝经期症状,从精神抑郁、潮热出汗、感觉异常、失眠、易激动、泌尿系统症状、性交痛、眩晕、疲乏、骨关节肌肉痛、头痛、心悸、皮肤蚁走感12个方面进行评价,总分为63 分。采用汉密尔顿抑郁量表(HAMD)[9]评分评价抑郁状态。③子宫内膜:于治疗前及治疗后3个月经阴道B超,检查子宫内膜厚度。④相关血清指标:血清黄体生成素(LH)、卵泡刺激素(FSH)、孕酮(P)、雌二醇(E2)、去甲肾上腺素(NA)、多巴胺(DA)、五羟色胺(5-HT)含量。⑤不良反应。
1.4 统计学方法
采用SPSS 21.0分析数据,P<0.05表示差异有统计学意义。
2 结果
2.1 治疗效果
观察组临床治疗总有效率94.9%高于对照组79.5%,差异有统计学意义(χ2=4.1294,P<0.05),见表1。
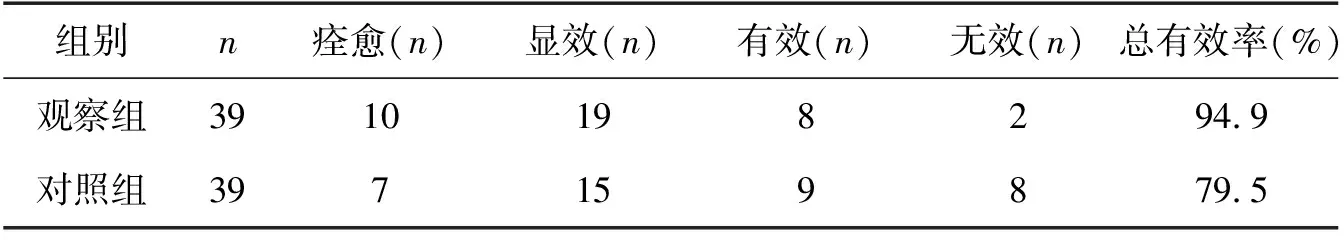
表1 两组治疗效果比较(n,%)
2.2 Kupperman评分及抑郁HAMD评分
治疗后两组Kupperman评分、HAMD评分均较治疗前降低,且观察组低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组围绝经期症状及抑郁评分比较分)
2.3 血清激素水平和子宫内膜厚度
治疗后,两组血清FSH、LH水平较治疗前降低,且观察组低于对照组(P<0.05);血清E2、P水平较治疗前升高,且观察组高于对照组(P<0.05);子宫内膜厚度较治疗前增厚,且观察组增厚多于对照组(P<0.05),见表3。

表3 两组血清激素水平和子宫内膜厚度比较

续表
2.4 血清DA、NA、5-HT水平
治疗后,两组DA、5-HT水平较治疗前降低,且观察组低于对照组;NA水平较治疗前升高,且观察组高于对照组(P<0.05),见表4。

表4 两组血清DA、NA、5-HT水平比较
2.5 不良反应
观察组不良反应发生率10.26%与对照组7.69%比较,差异无统计学意义(χ2=0.157,P>0.05),见表5。

表5 两组不良反应比较(n,%)
3 讨论
中医称PMS为“经断前后诸证”,而郁证则是在“经断前后诸证”中主要的一大症状,认为本病主要由肾气渐衰、精血不足、阴阳失衡、天癸将竭、冲任不通所致,疾病病程不一,短者数月,长者数年,若不及时治疗将严重影响妇女身心健康和生活质量。
激素替代疗法可改善因卵巢功能降低导致的性激素水平下降,减轻PMS中的情绪抑郁症状,对于血管舒缩如潮红、潮热、多汗等症状也有显著效果,还可避免或缓解绝经后骨质疏松,但激素替代治疗可能增加血凝块及子宫内膜癌风险。因此,本研究应用激素治疗时,排除禁忌证,并选择较小剂量激素治疗[10]。六味地黄丸为滋阴补肾传统方剂,主要由酒萸肉、熟地黄、牡丹皮等6味药材制成,方中熟地黄为君药,补肾滋阴、益髓填精;酒萸肉、山药共为臣药,养肝涩精、固精补脾;泽泻、牡丹、茯苓为佐药,清泻肝火、渗湿健脾,三补三泻,补药用量重于泻药,以补为主,肝脾肾三阴并补,发挥滋肾益精之功效[11-12]。现代药理研究表明,六味地黄丸具有改善钙磷代谢、降血糖、调血脂、增强免疫功能、抗氧化、抗衰老、保护肾功能、调节神经内分泌、抗应激、抗疲劳、调控骨代谢等多种药理作用,现已广泛用于绝经前后诸多疾病的治疗[13]。
本研究中,观察组治疗总有效率高于对照组,治疗后两组患者精神抑郁情况均较治疗前改善,且观察组改善优于对照组,说明六味地黄丸联合激素替代疗法可有效改善围绝经期综合征患者的精神抑郁症状,提高临床疗效。内分泌功能紊乱与PMS相关郁证的发生、发展关系密切,患者主要表现为E2、P水平下降,FSH、LH水平增高。PMS患者由于卵巢功能衰退,卵泡数减少,发育不足,致E2产生和分泌减少,引起下丘脑—垂体—卵巢轴功能减退,垂体代偿性分泌FSH和LH。本研究发现,治疗后观察组FSH、LH 水平低于对照组,E2、P水平高于对照组,说明激素替代疗法的基础上给予六味地黄丸,患者卵巢功能改善优于对照组。任维等[14]研究发现,六味地黄丸对大鼠下丘脑—垂体—卵巢轴具有较好的调节作用,可促进卵巢功能恢复,促进内分泌改善。六味地黄丸对于雌激素的干预并不是简单代替或单因素干预,一方面,其借助下丘脑—垂体—卵巢轴促进卵巢功能改善;另一方面,其本身具有雌激素样作用[15]。PMS郁证患者下丘脑—垂体—卵巢激素分泌调节系统功能趋于减弱,导致神经内分泌功能紊乱,DA、5-HT 水平升高,NA水平降低[16]。本研究中观察组治疗后DA、5-HT 水平低于对照组,NA水平高于对照组,说明联合六味地黄丸可有效调节围绝经期综合征中郁证患者神经递质的合成与代谢。
综上所述,六味地黄丸联合激素替代疗法可有效减轻PMS相关郁证患者症状,改善激素水平,保护患者子宫内膜。
