一种术前评分标准在ChiariⅠ畸形手术方式选择中的应用价值
2021-02-08
(安徽医科大学附属省立医院神经外科,安徽 合肥 230001)
Arnold-Chiari 畸形亦称Chiari 畸形或小脑扁桃体下疝畸形,临床上以ChiariⅠ畸形多见。病因可能与胚胎期颅内压增高有关,也可能是胚胎中轴发育紊乱导致的后颅窝狭小,这都导致小脑扁桃体的下移疝出[1]。诊断上,有学者指出,小脑扁桃体下疝在2 mm 以内意义不大,而将ChiariⅠ畸形小脑扁桃体的下疝程度定为5 mm。另有观点认为,ChiariⅠ畸形的诊断不仅仅局限于小脑扁桃体下疝的程度,对于下疝程度不足5 mm,却存在临床症状或者合并有脊髓空洞的,也可诊断为ChiariⅠ畸形[2]。目前手术是该病唯一有效的治疗方式,其中骨性减压、硬脑膜成形术及小脑扁桃体切除术是经典治疗方式[3]。但对于手术方式的选择,暂时无明确标准。研究表明,硬脑膜扩大成形术相对于单纯骨性减压术有更高的缓解率和更低的复发率,但相关并发症较多,因此对于症状较重的患者尤其是合并有脊髓空洞症,硬脑膜扩大成形术是首选方法[4]。本研究尝试制定一种该病的术前评分标准,术前为疾病分层,进而为手术方式的选择提供参考,旨在为Chiari Ⅰ畸形的临床治疗提供帮助,现报道如下。
1 资料与方法
1.1 一般资料 选择2015 年7 月~2019 年7 月安徽医科大学附属省立医院神经外科收治的ChiariⅠ畸形患者60 例作为研究对象,其中男性14 例,女性46 例,年龄为11~71 岁,平均年龄46.03 岁,病程15 d~20 年,行单纯骨性减压术12 例,行硬脑膜扩大成形术17 例,行小脑扁桃体切除术32 例。临床表现:颈神经根症状(颈肩部疼痛、后枕部疼痛等)49 例,与脊髓空洞相关的分离性感觉障碍、上肢肌肉萎缩46例,小脑功能障碍(行走不稳、共济失调等)3 例,锥体束损伤导致的肌力下降或肌张力增高9 例,后组脑神经症状(饮水呛咳,吞咽困难等)10 例,高颅压相关的头痛、呕吐、视物模糊9 例。影像表现:60 例患者术前均行颈椎磁共振,其中合并脊髓空洞49 例(81.67%),小脑扁桃体下疝程度3~21 mm。
1.2 术前评分标准 国外有学者根据枕大池及小脑下疝程度等影像学表现对ChiariⅠ畸形分型,然而在临床实践中,患者存在影像学表现较轻但临床症状严重的情况,以及临床症状轻但影像学表现明显者。本科室结合临床症状及影像学表现,提出ChiariⅠ畸形术前评分标准,见表1。其中ChiariⅠ畸形小脑扁桃体下疝的程度分三度:Ⅰ度:小脑扁桃体下缘超过枕骨大孔水平5 mm,未达到颈1 后弓上缘;Ⅱ度:小脑扁桃体下缘超过颈1 后弓上缘但未超过C1后弓下缘;Ⅲ度:小脑扁桃体下缘下疝超过C1后弓下缘,见图1。

表1 ChiariⅠ畸形术前评分标准

图1 ChiariⅠ畸形影像表现
1.3 手术方法 依据患者病情选择手术方法,单纯骨性减压术:取俯卧位,头架固定患者头部,单纯行减压者头位为轻度屈曲位,以便于手术操作;需行固定融合术者则取中立位。所有患者均行小骨窗后颅窝减压、寰枕筋膜松解术。后正中手术切口自枕外粗隆下方至枢椎水平,去除骨质部分为寰椎后弓、枕大孔后侧方以及部分枕骨鳞部,骨窗大小约4.0 cm×3.0 cm。硬脑膜扩大成形术:Y 形打开硬膜进行硬膜下探查,如下疝小脑扁桃体周围的蛛网膜与脑干有粘连,则在显微镜下行蛛网膜粘连松解术,以人工硬膜修补材料减张、严密缝合硬膜。小脑扁桃体切除术:对于严重小脑扁桃体下疝的患者,显微镜下行下疝扁桃体部分切除术,8-0 无损伤线缝合软膜,并探查脊髓中央管开口,分离第四脑室正中孔附近的蛛网膜。
1.4 评价指标 所有患者均通过门诊及电话随访,根据Chicago-Chiari 预后量表(CCOS)[5]对患者预后情况进行评估,包括疼痛症状、非疼痛症状、生活能力及并发症四项,各4 分,总分16 分。再根据本科室制定的ChiariⅠ畸形术前评分标准为患者打分,将其分为低分组(<6 分)及高分组(>6 分),比较两组中三种手术方式患者的预后差异。
1.5 统计学方法 应用SPSS 23.0 软件进行数据处理,计量资料以()表示,采用Kruskal-Wallis H 非参数检验方法比较,P<0.05 为差异有统计学意义。
2 结果
2.1 术前联系及并发症 术后1 周,行单纯骨性减压术患者中症状好转9 例,无明显缓解3 例;行硬脑膜扩大成形术的患者中症状好转13 例,无明显缓解4例;行小脑扁桃体切除术患者术后症状缓解30 例,2例无明显缓解,三种手术均无症状加重患者。另外,行小脑扁桃体切除术患者中1 例术后出现高热,经腰穿化验脑脊液证实为中枢神经系统感染,经抗感染治疗、腰穿置管引流后治愈。
2.2 两组预后情况比较 行单纯骨性减压术患者总体预后评分(15.42±1.00)分,行硬脑膜扩大成形术患者总体预后评分(13.81±2.07)分,行小脑扁桃体切除术患者总体预后评分(14.66±1.99)分,差异无统计学意义(P>0.05);低分组中,三种手术方式患者的CCOS 评分比较,差异无统计学意义(P>0.05),见表2;高分组中,行小脑扁桃体切除术者CCOS 评分优于行硬脑膜扩大成形术者,差异有统计学意义(P<0.05),见表3。
表2 低分组三种术式预后情况(,分)

表2 低分组三种术式预后情况(,分)
表3 高分组三种术式预后情况(,分)
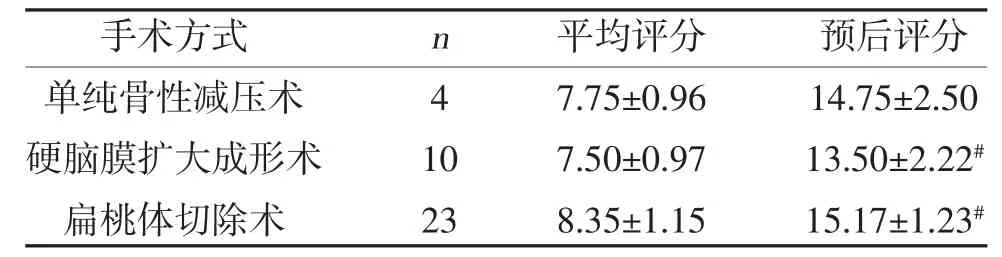
表3 高分组三种术式预后情况(,分)
注:#P<0.05
3 讨论
ChiariⅠ畸形的诊断及病情评估主要依靠影像学计数,颈椎磁共振是必要的检查。近年来,影像技术的发展也给ChiariⅠ畸形的诊疗带来了一些新的思路,如MR 电影成像技术[6],可以观察枕骨大孔区脑脊液流动情况,评估患者脑脊液受堵情况;弥散磁共振可以显示脊髓神经纤维走向及受损情况[7],也能进一步评估患者病情,但这些技术目前尚处于试验阶段,其具体标准尚待进一步完善。
在ChiariⅠ畸形手术方式的选择方面,有研究表明,打开硬膜有增加术后组织粘连、损伤脊髓和出血、增加脑脊液漏及感染的风险。但多项荟萃分析表明[1,4,8],单纯骨性减压术与硬脑膜扩大成形术比较,硬脑膜扩大成形术或能取得更好的疗效,仅仅对于无脊髓空洞的患者,一般倾向于选择单纯骨性减压术。与上述研究观点一直,本研究显示,对于评分较低的患者,不合并脊髓空洞或小脑扁桃体下疝程度低,单纯骨性减压术能减少剪开硬膜带来的并发症,降低复发率。本研究中,三种手术方式患者的CCOS 评分比较,差异无统计学意义(P>0.05);高分组中,行小脑扁桃体切除术者CCOS 评分优于行硬脑膜扩大成形术者,差异有统计学意义(P<0.05)。此外,在是否处理下疝的扁桃体问题上,国内外专家学者意见也不统一,小脑扁桃体没有重要功能,但疝入椎管会压迫延髓与上段颈髓,阻塞脑脊液循环,有学者认为只有切除下疝的小脑扁桃体,显露出第Ⅳ脑室正中孔才能彻底解除小脑扁桃体对延髓、上段颈髓的压迫[9]。但也有学者认为,切除扁桃体造成手术时间的延长,会增加感染风险,同时也增加术后组织粘连的风险[4]。有研究者发现行小脑扁桃体切除后,患者的眼球运动出现轻微的变化,但不影响生活[10]。本研究认为,对于术前评分较高(大于6 分),尤其是小脑扁桃体明显下疝的患者,尽量做到显微镜下处理其下疝的小脑扁桃体。对行硬脑膜扩大成形术的患者,术中蛛网膜如粘连不严重,可在显微镜下行小脑扁桃体软膜下切除,对于下疝程度稍轻的扁桃体也可行电凝灼烧,减少切除小脑扁桃体带来的出血,使其回缩入枕骨大孔上方即可。至于硬脑膜减张缝合所用材料,建议选用人工补片材料,国内外也有学者主张使用自体筋膜[11,12],可降低治疗费用,减少中枢神经系统感染等术后并发症的发生。本研究所有患者均使用人工材料行硬脑膜修补,术后小部分患者出现体温升高,术后5~7 d 自行恢复正常。
本研究的不足之处:纳入病例较少,且为病例回顾分析,术前评分标准的价值有待进一步前瞻性研究进行验证。
综上所述,术前评分标准对ChiariⅠ畸形手术术式选择有一定参考作用,对于评分较低,尤其是不合并有脊髓空洞的患者,建议行单纯骨性减压,可降低患者治疗费用,减少相关并发症的发生。对于评分较高,尤其是小脑扁桃体明显下疝的患者,建议在显微镜下行小脑扁桃体软膜下切除,可提高患者预后,降低复发率。
