自体带骨膜髂骨移植联合PRP治疗HeppleⅤ期距骨骨软骨损伤△
2021-01-28杨宗宇刘核达左俊水袁令晨李森田齐少霞
刘 林,杨宗宇,刘核达,黄 飞,崔 亮,左俊水,袁令晨,李森田,齐少霞
(河北省沧州中西医结合医院,河北 沧州 06100)
距骨骨软骨损伤是踝关节常见慢性疼痛性疾病,门诊此类患者较为常见并容易漏诊,距骨骨软骨损伤是指距骨关节面软骨及软骨下骨病变,软骨多为剥脱,常伴有骨髓水肿及软骨下骨囊性变[1]。
目前,临床上距骨骨软骨损伤使用的分型仍以MRI影像中Hepple改良分型为主,Ⅰ期为单纯关节软骨损伤;Ⅱ期为软骨损伤伴有软骨下骨病变,伴或不伴骨髓水肿;Ⅲ期为软骨与距骨体分离无移位;Ⅳ期为软骨与距骨体分离并移位;Ⅴ期为软骨损伤合并软骨下骨囊肿[2]。大部分学者认为Ⅲ~Ⅴ期距骨骨软骨损伤需手术治疗,但是关于手术方案的选择尚无统一的标准。笔者回顾性分析本科2015年1月~2018年1月经内踝截骨、病灶清理、带骨膜髂骨移植联合富含血小板血浆(platelet-rich plasma,PRP)注射治疗HeppleⅤ期的距骨骨软骨损伤患者,观察其短期疗效,现报道如下。
1 手术技术
1.1 术前准备
术前完善影像学系列片(踝关节正侧位X线片、踝关节CT平扫及踝关节MRI平扫),明确诊断,完善相关化验检查,除外手术禁忌。术前6 h禁食水。
1.2 体位与麻醉
椎管内麻醉,麻醉生效后患者取仰卧位,常规消毒患肢及同侧髂嵴,铺巾展单。
1.3 手术操作
患肢大腿近端上无菌气囊止血带,驱血,止血带充气。于患踝前内侧弧形切开长约8 cm,逐层分离软组织,内踝用摆锯行三平面截骨(图1a),暴露距骨内侧穹隆病损区域,搔刮剥脱软骨,清理坏死软骨,评估病损大小,选择合适直径的环形骨刀,垂直关节面钻入,至软骨下骨(图1b),取出病损组织及囊肿,囊腔和周围硬化骨,克氏针钻孔微骨折处理,形成骨槽。显露同侧髂前上嵴,保留骨膜,用同等直径环钻垂直骨面取出带骨膜骨栓,骨栓直径等于距骨槽直径,长度比缺口略短,再于髂嵴部挖取松质骨。先将少量松质骨植入距骨缺口底部,再将骨栓加压打入,最终使骨栓皮质骨与距骨软骨下骨平齐(图1c),此时骨栓上骨膜基本平齐于距骨软骨面,活动踝关节见关节面匹配后复位内踝截骨块,拧入3~4枚无头空心接骨螺钉加压固定(图1d),逐层缝合切口,抽取患者自身外周血,离心活化后获取富含血小板血浆(PRP)并注射于患踝关节腔。术前诊断距腓前韧带损伤合并踝关节不稳患者同时行距腓前韧带修复术。
1.4 术后处理与康复
遵循早活动晚负重原则,术后第2周开始加强被动屈伸踝关节练习。术后第6周开始部分负重行走,术后第10周完全负重行走。术后6个月恢复正常生活和低强度体育活动。同时行距腓前韧带修复术患者术后石膏固定1个月,1个月后护踝保护下逐渐功能锻炼,术后第10周完全负重行走。
2 临床资料
2.1 一般资料
本组23例患者,其中男13例,女10例;年龄21~56岁,平均(35.21±6.53)岁;病程 6~43个月,平均(27.31±13.32)个月,损伤部位均为距骨内侧穹隆。术前常规检查影像系列片以明确损伤面积及区域,所有患者距骨骨软骨损伤分期均为HeppleⅤ期。本研究经医院伦理委员会批准,所有患者均知情同意。
2.2 初步结果
所有患者均顺利手术,其中3例因患侧距腓前韧带损伤伴踝关节不稳同期行距腓前韧带修复术。均无神经损伤、伤口感染等并发症。所有患者随访12~36个月,平均(19.57±6.45)个月。患者均对手术效果满意。X线片(图1d)证实术后14周内内踝截骨断端愈合良好。VAS评分由术前(4.91±1.22)分减少至术后12个月的(1.43±0.51)分,差异有统计学意义(P<0.05);ROM 由术前(44.31±5.79)°增加至术后12个月的(65.58±11.21)°,差异有统计学意义(P<0.05);AOFAS踝-后足评分由术前(51.68±8.62)分显著增加至术后 12个月的(92.41±6.28)分,差异有统计学意义(P<0.05)。
3 讨论
Ⅰ、Ⅱ期距骨骨软骨损伤患者可行保守治疗,包括减少活动、物理治疗、口服药物治疗、关节腔内注射透明质酸钠、PRP注射等[3~10]。而Ⅲ~Ⅴ期往往保守治疗无效,手术治疗包括:微骨折、髂骨板植骨术、自体或异体骨软骨块移植、自体软骨细胞移植、自体带骨膜骨移植[11]。微骨折手术在关节镜下进行微创操作,是目前最常采用的修复技术,镜下视野清晰、创伤极小,通过软骨下骨微骨折出血诱导血清因子最终使软骨缺损区形成纤维软骨,并分散距骨应力从而减轻临床症状[12]。但是由于微骨折不能解决骨髓水肿及距骨骨囊肿问题,且纤维软骨生物力学性能不如透明软骨,因此对于大面积距骨骨软骨损伤伴有软骨下骨病变患者,微骨折术的效果并不理想。至于微骨折技术适用的病损面积,临床尚存争议,尽管如此,但多数学者[13]仍认为微骨折是治疗Ⅲ、Ⅳ期距骨骨软骨损伤最常用的术式。张波[14]采用取髂骨植骨术治疗距骨软骨损伤17例,得出结果,AOFAS评分较前明显提高,VAS评分较术前明显降低,差异有统计学意义,其认为自体骼骨移植治疗距骨骨软骨损伤能取得较好临床效果。另一方面,采用骨软骨移植技术[15]治疗骨软骨损伤也较常用,包括:自体、异体骨软骨移植。但目前这些手术方案均未完全解决这一难题[16]。带骨膜骨移植目前被广泛应用并取得了较好的临床效果。带骨膜松质骨内含骨髓干细胞及间充质干细胞,植骨后其在关节腔内增殖、分化成为软骨细胞,最终形成软骨组织。刘占宗[17]采用带骨膜的自体胫骨远端松质骨移植治疗25例HeppleⅢ-Ⅳ型距骨软骨损伤患者,术后AOFAS评分较前明显提高,VAS评分较术前明显降低,差异有统计学意义。马永刚[18]回顾性分析41例自体带骨膜髂骨移植治疗距骨软骨损伤患者,得出结论:自体带骨膜髂骨移植可有效缓解距骨骨软骨损伤患者疼痛症状,改善踝关节功能。
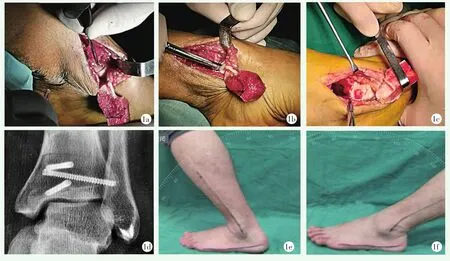
图1 患者,51岁,左距骨内穹隆骨软骨损伤,采用自体带骨膜髂骨移植联合PRP治疗 1a:内踝三平面截骨,显露距骨病灶,搔刮修整软骨 1b:使用距骨环形骨刀,垂直关节面钻入,取出病损组织,形成骨槽 1c:将带骨膜髂骨栓打入距骨骨槽内,嵌紧,使关节面平整 1d:复位内踝截骨块,用空心钉固定,术后14周X线片显示内踝解剖复位,截骨端已愈合1e:术后12个月患足背伸活动 1f:术后12个月患足跖屈活动
富含血小板血浆(PRP)是指经离心活化后的含高浓度血小板的自体血液制品。自体血离心获得浓缩血小板,血小板经凝血酶或氯化钙活化,经活化的血小板通过脱颗粒释放各种生长因子,如血小板衍生生长因子(PDGF)、转化生长因子β(TGF-β)、成纤维细胞生长因子(FGFs)等[19]。PRP具有修复软骨病变,调控炎性反应等作用,尤其在结缔组织和骨骼肌肉系统的损伤修复再生方面具有重要作用,因此近10年,PRP技术逐渐被用于治疗膝关节骨性关节炎、骨软骨损伤、肩袖损伤、跟腱断裂及跟腱末端病等,同样其在足踝外科领域的应用也备受关注。
Jazzo 等[20]和 Guney 等[21]将 PRP 关节腔注射与关节镜微骨折术、关节腔注射透明质酸钠治疗距骨骨软骨损伤进行对比,结果显示相对于其他两组PRP注射短期到中期的效果更佳。Wenqi[22]将松质骨移植与PRP注射联用治疗14例HeppleⅤ期距骨软骨损伤患者,比较术前术后VAS评分、AOFAS评分、踝关节活动度、健康调查简表(SF-36),并记录并发症发生情况。结果显示,术后VAS、AOFAS评分、SF-36评分均明显改善,并且无明显并发症。因此得出结论,对于HeppleⅤ期距骨软骨损伤,松质骨移植联合PRP注射治疗是一种安全有效的方法。
本研究中带骨膜髂骨移植术联合PRP注射治疗HeppleⅤ期距骨骨软骨损伤,PRP作为主要治疗手段下的辅助治疗,释放生长因子,促进带骨膜松质骨内骨髓干细胞增殖分化为软骨细胞,形成软骨组织,提高带骨膜髂骨移植术可靠性,缩短骨愈合时间,加快软骨组织重建,减少并发症发生,从而使术后效果更加确切。
因此笔者认为采用带骨膜髂骨栓移植,联合使用PRP关节腔内注射治疗HeppleⅤ期距骨骨软骨损伤,能在取得较好临床效果同时,最大限度降低并发症发生,优于其他术式。但是带骨膜髂骨栓移植需要关节磨造形成纤维软骨以代替透明软骨,且移植后的髂骨骨膜平面不能与距骨关节面完全匹配,因此该术式仍然未能完全解决距骨骨软骨坏死难题。
本研究结果显示:自体带骨膜髂骨移植联合PRP治疗HeppleⅤ期距骨骨软骨损伤,术后VAS评分较前明显降低,(AOFAS)踝-后足评分较前明显增加,踝关节活动度(ROM)较前明显增加,并且无一例出现并发症,患者满意度高。但是本组病例数量较少,术后复查MRI或行关节镜检查患者较少,且未进行有效远期随访,因此可能对结果的评估造成一定影响。
综上,本研究结果提示自体带骨膜髂骨移植联合PRP治疗HeppleⅤ期距骨骨软骨损伤疗效满意,中短期内可以有效缓解疼痛症状,改善踝关节功能。
