退变性腰椎滑脱发病的相关因素探讨
2021-01-28魏见伟陈龙伟姜良海刘海飞解思毓林玉江王德春
魏见伟,陈龙伟,姜良海,刘海飞,解思毓,林玉江,王德春
(青岛市市立医院东院区脊柱外科,山东 青岛 266071)
退变性腰椎滑脱(degenerative lumbar spondylolisthesis,DLS)是引起腰腿痛的主要原因之一。多见于60岁以上的老年人,女性多于男性[1]。临床研究发现在DLS患者其腰椎的解剖学结构参数会出现明显改变[2,3],但具体机制目前仍不明确。脊柱-骨盆参数及腰椎关节突关节角度的测量可以从三维结构的各个层面对腰椎的解剖学结构进行比较全面的评价,有助于分析腰椎解剖结构变化与DLS的相关性。鉴于此,本临床研究应用站立位全脊柱X线片、CT及MRI等影像学检查,观察DLS患者的脊柱-骨盆参数、关节突关节角及椎间盘退变程度等在内的系列指标是否具有特异性,并与同年龄组不存在DLS的患者进行对照分析,探讨腰椎滑脱的发病机制。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)机械性腰痛和/或下肢放射性疼痛,间歇性跛行;(2)年龄>45岁;(3)X线片示无移行椎;(4)影像学检查存在或不存在退变性滑脱。
排除标准:(1)峡部裂性腰椎滑脱;(2)先天发育不良性、病理性、代谢性、医源性和创伤性腰椎滑脱;(3)脊柱侧凸畸形Cobb角>10°及其他非退变性椎体畸形;(4)椎体骨折、结核或存在骨盆、髋关节及下肢骨骼肌肉等病变;(5)X线片拍摄姿势不标准致难以获得准确的参数数据。
1.2 一般资料
2016年6月~2018年5月,共198例患者纳入本研究。依据影像检查结果将患者分为两组,其中,退变滑脱组95例,全部为Ⅰ度退变性滑脱,男27例,女68例,平均年龄(64.43±10.61)岁;滑脱部位:L3椎体14例、L4椎体69例,L5椎体12例。无滑脱组,共103例,男35例,女68例,平均年龄(62.17±11.93)岁。两组患者年龄、性别构成的差异无统计学意义(P>0.05)。本研究获医院伦理委员会批准,所有患者均知情同意。
1.3 评价指标
站立位全脊柱侧位X线片测量参数:(1)腰椎前凸角(lumbar lordosis,LL):L1上终板垂线与S1上终板垂线的夹角;(2)骶骨倾斜角(sacral slope,SS):沿骶骨上缘作直线与水平线相交的锐角;(3)腰骶角(lumbosacral angle,LA):沿L5椎体及骶骨前缘各作直线相交的钝角;(4)骨盆入射角(pelvic incidence,PI):S1上缘中点至股骨头中心点连线与S1上缘中垂线的夹角;(5)骨盆倾斜角(pelvic tilt,PT):S1上缘中点至股骨头中心点连线与铅垂线的夹角(图1a)。腰椎CT测量参数:采用Kalichman等[4]提出的关节突关节退变程度分级标准进行分级。在CT水平位分别测量L3、L4、L5节段两侧关节突关节角度,取其平均值。测量该角度需通过关节突关节中心平面,即选取下位椎体上缘平行于上终板层面(图1b)。腰椎MRI观察参数:通过改良Pfirrmann退变分级[5]进行椎间盘退变程度分级。
1.4 统计学方法
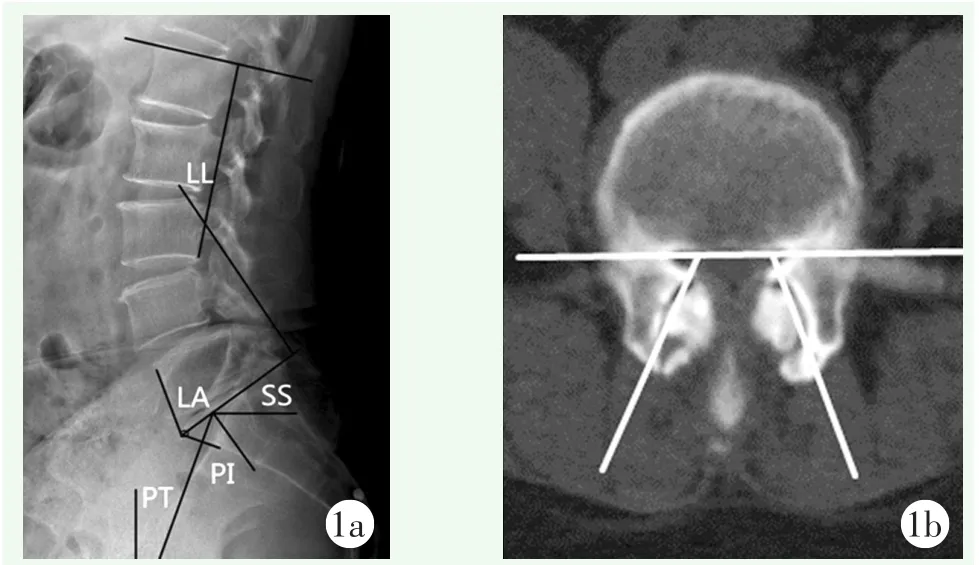
图1 影像测量指标示意图 1a:站立侧位X线片测量PI、PT、SS、LA、LL 1b:腰椎关节突关节角度测量示意图,在CT横切面上,关节面的前内到后外两点的连线与椎体后壁冠状面的夹角即为关节突关节角
2 结 果
2.1 两组患者BMI比较
退变滑脱组平均BMI为(24.59±5.28),无滑脱组BMI为(23.48±6.91),均属于正常至过重范围,两组差异无统计学意义(P>0.05)。
2.2 两组患者X线片测量参数比较
两组侧位X线片影像测量结果见表1,两组间的LL、SS、LA、PT差异均无统计学意义(P>0.05)。退变滑脱组的PI值明显大于无滑脱组,差异有统计学意义(P<0.05)。
表1 两组患者脊柱-骨盆参数测量结果(°,±s)与比较
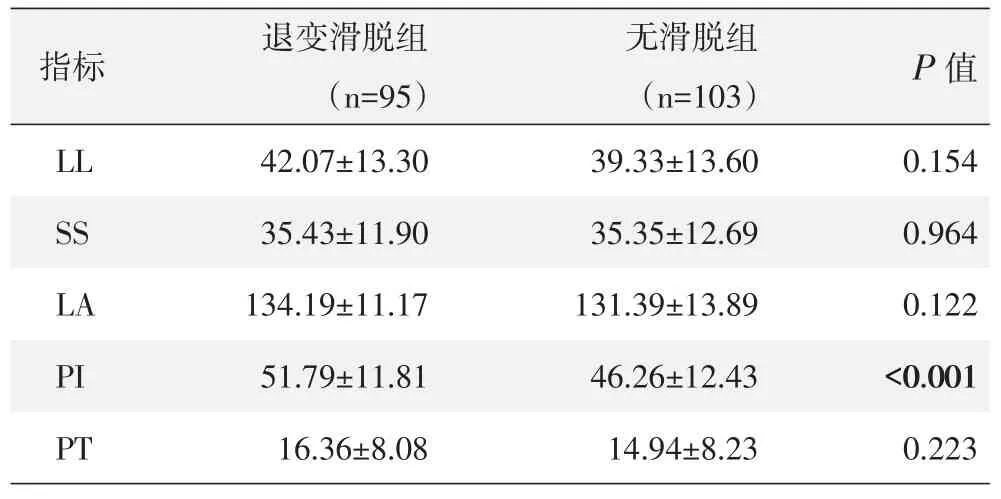
表1 两组患者脊柱-骨盆参数测量结果(°,±s)与比较
指标P值L L S S L A P I P T退变滑脱组(n=9 5)4 2.0 7±1 3.3 0 3 5.4 3±1 1.9 0 1 3 4.1 9±1 1.1 7 5 1.7 9±1 1.8 1 1 6.3 6±8.0 8无滑脱组(n=1 0 3)3 9.3 3±1 3.6 0 3 5.3 5±1 2.6 9 1 3 1.3 9±1 3.8 9 4 6.2 6±1 2.4 3 1 4.9 4±8.2 3 0.1 5 4 0.9 6 4 0.1 2 2<0.0 0 1 0.2 2 3
2.3 两组患者关节突关节角度比较
两侧关节突关节角度CT水平位测量结果见表2,两组L3及L5节段角度测量结果差异无统计学意义(P>0.05),退变滑脱组L4节段角度显著大于无滑脱组(P<0.05)。两组典型影像见图2。
2.4 影像退变程度比较
两组影像Kalichman关节突退变分级和Pfirrmann椎间盘退变分级结果见表3,两组L3及L5节段Kalichman、Pfirrmann分级比较差异无统计学意义(P>0.05),退变滑脱组L4节段Kalichman、Pfirrmann分级均显著大于无滑脱组(P<0.05)。退变滑脱组的滑脱节段Kalichman关节突退变分级显著及Pfirrmann椎间盘退变分级显著重于非滑脱节段(P<0.05)。
表2 两组关节突关节角度测量结果(°,±s)与比较
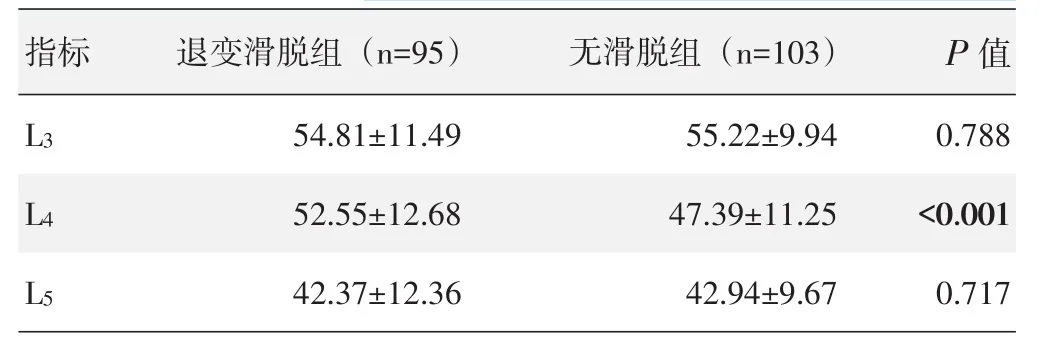
表2 两组关节突关节角度测量结果(°,±s)与比较
指标P值L 3 L 4 L 5退变滑脱组(n=9 5)5 4.8 1±1 1.4 9 5 2.5 5±1 2.6 8 4 2.3 7±1 2.3 6无滑脱组(n=1 0 3)5 5.2 2±9.9 4 4 7.3 9±1 1.2 5 4 2.9 4±9.6 7 0.7 8 8<0.0 0 1 0.7 1 7
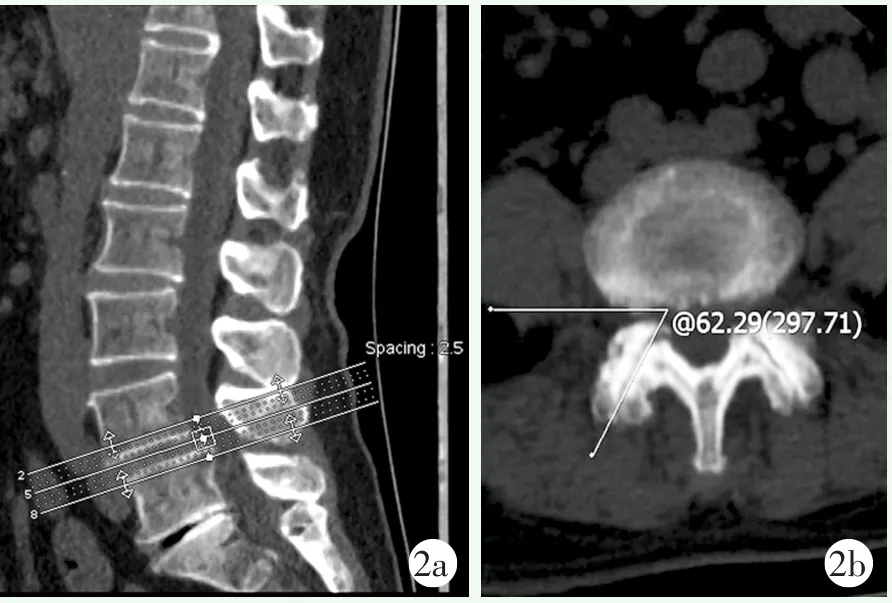
图2 患者,女,61岁,腰椎退变性滑脱(L4),行微创通道下后入路经椎间孔椎间融合内固定术(MIS-TLIF)治疗 2a,2b:术前CT示L4椎体Ⅰ度退变性滑脱,关节突关节角为62.29°,Kalichman退变分级为2度,中度退变
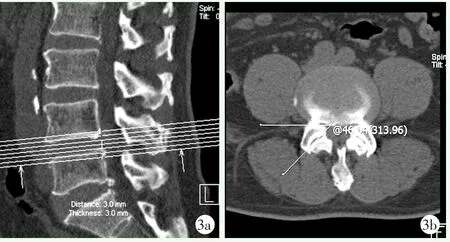
图3 患者,男,67岁,腰椎椎管狭窄症,行保守治疗 3a,3b:腰椎CT示L4/5节段中央椎管狭窄,L4关节突关节角为46.04°,Kalichman退变分级为0度
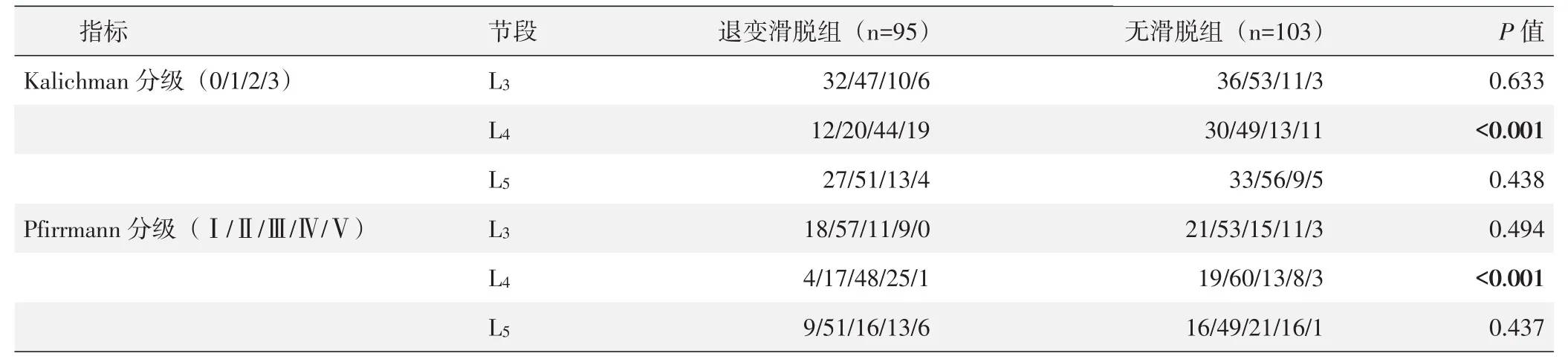
表3 两组患者关节突退变分级和椎间盘退变分级结果与比较
2.5 相关性分析
Spearman相关分析显示,BMI与Kalichman关节突退变分级无相关(r=0.042,P=0.627);BMI与Pfirrmann椎间盘退变分级无相关(r=0.086,P=0.571);Kalichman关节突退变分级与Pfirrmann椎间盘退变分级呈显著正相关(r=0.306,P<0.05)。
3 讨论
引起退变性腰椎滑脱的发病因素很多,主要包括机体的整体因素、局部解剖因素和时间因素。Schuller等[6]发现退变性滑脱患者的BMI明显高于对照组,认为BMI增高会增加腰椎间盘及关节突关节的轴向负荷,并进一步导致滑脱的发生。本研究认为BMI与滑脱不存在相关性,这与程大为等[7]的研究结果相符。虽然BMI较大的人群腰椎垂直方向剪切力会增加,但与年龄、性别等相比,BMI并非是导致滑脱发生的关键因素。
多数研究认为PI与滑脱之间的关系密切[8]。相关研究[9-13]发现腰椎滑脱患者PI高于健康人群,PI的增高与滑脱程度呈正相关,并且是腰椎滑脱的独立预测因素。本研究也证实滑脱组PI明显增大。具体原因是由于腰椎滑脱症患者的脊柱矢状位处于失衡状态,此时脊柱无法前倾,只能通过骨盆后旋进行代偿。骨盆后旋的能力与PI呈正相关,它的角度越大,骨盆后旋越大,相应的滑脱发生率越高。
本研究发现L4/5节段关节突关节角度明显增大,更加偏向矢状化。但关节突关节异常结构与DLS之间的因果关系仍不明确[14]。矢状化改变主要存在先天性和二次重塑两种观点[15]。Boden 等[16]L4滑脱及邻近非滑脱节段的关节突关节均出现矢状化改变,认为矢状化的关节突是先天性的。而Berlemann等[17]发现仅在滑脱节段发现矢状化改变,且滑脱节段关节突退变程度更加严重,认为关节突矢状化的改变可能是应力作用下二次重塑的结果。目前多数研究仅在CT单层横断面上进行角度测量,由于关节突关节是一个三维立体结构,所以从单一层面研究关节突形态存在一定的局限性[18]。
椎间盘退变在腰椎滑脱的发生发展中发挥了重要作用[19]。本研究发现关节突Kalichman分级、Pfirrmann分级与腰椎滑脱存在明显相关性,提示椎间盘的退变是导致滑脱的重要因素,可能的原因是关节突关节与前方椎间盘共同构成脊柱基本运动单位,二者间存在共轭效应,椎间盘退变后由于异常应力集中等因素,导致后方的关节突也发生明显退行性改变。
总之,退变性腰椎滑脱的发生是多因素共同参与的结果。椎间盘退变是发生腰椎滑脱的基本病因,局部异常解剖结构引起继发的应力集中是导致滑脱发生发展的危险因素,过大的PI可能是导致腰椎滑脱发生的始动因素。由于所入选者患腰背痛,多数已出现椎间盘退变,因此得出的结论可能有所偏差,有待后续补充健康人群样本,充实和完善本次研究的结果。
