食管癌直肠转移1例
2021-01-25崔丹丹高永建李晨光高硕徽
崔丹丹,高永建,李晨光,高硕徽
(吉林大学中日联谊医院 胃肠结直肠肛门外科,吉林 长春130033)
食管癌是一种常见的恶性肿瘤,其发病率居世界恶性肿瘤的第八位,死亡率居世界第六位[1]。食管癌的恶性程度高,易发生侵袭和转移,预后极差。现将我院收治的1例食管癌术后发生直肠转移患者的临床资料报道如下,旨在提高对该病的认识。
1 临床资料
患者,男,51岁,因“腹痛、腹胀3天”于2019年9月7日入院。1年前因“下段食管癌”于当地医院行食管癌根治术。术后病理示:食管溃疡型中分化鳞状细胞癌,肿瘤侵透肌层达纤维膜,累及食管胃交界,上下切缘未见癌。免疫组化结果:P63(+),P53(-),Ki67(70%)。PTNM分期:pT3N2。术后第3个月给予放疗1次,具体剂量不详。查体:腹部膨隆,全腹压痛,无反跳痛,未见胃肠型及蠕动波,移动性浊音阳性。直肠指诊:膝胸位,进指约4 cm触及直肠粘膜粗糙,退指指套未见血染。全腹部CT示(图1):食管术后;小肠及结肠扩张明显,其内可见气液平;直肠下段肠壁环形增厚;盆腔渗出性改变。胸部CT示:食管术后;胸腔胃,食管-胃肠吻合口未见明显异常。电子肠镜示(图2):进镜至距肛缘约5 cm肠腔狭窄,内镜无法通过,并可见直肠粘膜弥漫性肿胀、粗糙、增厚,活检4块。肠镜活检结果示:直肠活检粘膜慢性炎症,局部水肿。术前送检2次腹腔穿刺引流液脱落细胞学检查均未见癌细胞。入院后给予胃肠减压等对症治疗病情未见缓解,遂于2019年9月11日全麻下行剖腹探查术,术中探查于直肠膀胱陷凹处可触及直肠肿物,遂行直肠肿物切除术、乙状结肠造口术。术后病理回报:肠管粘膜水肿,粘膜下肌壁层略僵硬;镜下肠管浆肌层及粘膜下层可见转移性低分化鳞状细胞癌浸润(图3A);较多脉管见癌栓;神经可见癌累及;切缘为阴性;肠系膜淋巴结转移癌(11/13),其中转移灶最大径约0.5 cm。免疫组化结果示(图3B-3D):CK(+);CK7(-);CK20(-);Villin(-);Cadherin-17(-);CDX-2(-);P40(+);P63(+);CK5/6(+);Ki67(40%),免疫标记结果支持食管来源。术后1个月于当地医院行TP方案化疗1个周期。出院2个月后随访,自述术后伤口尚未完全愈合,并复查腹部CT示腹腔大量腹水。随访1年,患者死亡。
2 讨论
食管癌是常见的消化道恶性肿瘤之一,转移潜能高,预后差,中位生存时间小于1年,术后5年生存率仅20%-30%[2],根治性切除后复发率极高。在我国食管癌病理类型以鳞癌多见,最常见的转移部位是肝、肺、骨骼等[3]。食管癌发生肠道转移极其少见,有个案报道可发生小肠转移,但发生直肠转移并致肠梗阻者甚为罕见。食管癌肠道转移的临床表现不典型,具体症状主要分为穿孔、出血和梗阻。单纯依据临床表现和影像学检查,早期发现肠道转移较为困难。病理学检查及免疫组织化学检测是诊断本病的金标准。病理标本苏木精—伊红镜染色后镜下可见转移性鳞状细胞癌浸润,通常并伴有淋巴血管的浸润和肠系膜淋巴结的转移。免疫组织化学检测在判断转移瘤原发性病变的来源中具有重要价值。p63和CK5/6等免疫标记物对区分鳞状细胞癌和腺癌具有高度敏感性和特异性[4],术后免疫标记物CK20、CDX-2 阴性可基本排除原发于肠道的肿瘤,P40、 P63、CK5/6均为阳性以及结合病史则高度支持食管癌复发转移。本例患者有食管癌手术史,术后1年出现肠梗阻症状,影像学、腹水脱落细胞及肠镜检查均未明显提示恶性病变,结合术后病理及免疫组化结果考虑食管癌直肠转移。

图1 全腹部CT平扫 图2 电子肠镜结果
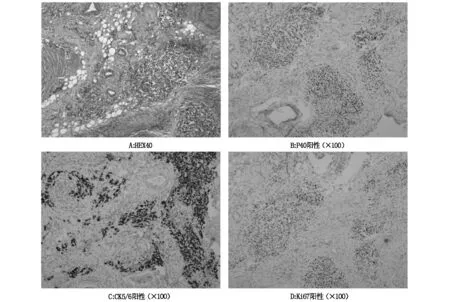
图3 肿瘤组织病理及免疫组化结果
目前关于食管癌肠道转移的机制目前尚无统一的定论。食管癌具有局部广泛生长、血行播散、淋巴结受累、种植转移的特点。因此有研究认为可通过以下途径进行转移:(1)种植转移:患者有食管下段鳞癌病史,可能因手术切开膈肌作食管胃吻合时癌细胞种植在盆腔所致;加上患者术后营养状态差,免疫屏障的破坏,促使种植在盆腔的癌细胞快速生长和侵袭[5]。(2)淋巴道转移:食管具有丰富的毛细淋巴管网络可与腹腔侧支血管及淋巴管交汇,癌细胞可在腹腔内快速隐匿地进行播散。食管鳞状细胞癌可沿食管的纵向淋巴系统广泛扩散,并根据肿瘤的位置流入大量广泛分布的胸腹部淋巴结,促使肿瘤的转移[6]。(3)血行播散:经椎体静脉丛进行血行转移,被认为是转移到腹部的可能机制之一[7]。此外,食管肿瘤较其他肿瘤更易受到挤压从而发生血行或淋巴播散,肿瘤细胞外泌体上表达的整合素亦可促进器官特异性转移[8]。本例患者有食管癌手术史,肠镜活检直肠粘膜呈慢性炎症性改变,术后切除的标本显示肠管的浆肌层及粘膜下层见转移性低分化鳞状细胞癌浸润,多数由于癌细胞种植至盆腔侵犯直肠所致。因此手术中注意无瘤原则十分必要。术后病理提示肠系膜淋巴结转移癌(11/13),脉管内见较多癌栓,淋巴管浸润严重,说明预后较差。具体通过何种途径,鉴于病例资料有限且多为个案报道,需进一步加以研究探索。
手术不作为食管癌肠道转移的常规选择,当食管癌发生直肠转移合并梗阻、穿孔、出血等紧急情况时,建议手术治疗,同时术后根据患者的状态给予一定的放化疗。美国NCCN指南推荐对于转移性食管癌的一线化疗采用顺铂(DDP)、多西紫杉醇(DTX)、氟尿嘧啶(5FU)为基础的联合化疗方案[9]。分子生物学的研究发展使新型分子靶向药物在晚期食管癌的治疗中成为可能。
总之,食管癌发生肠道转移较为罕见,侵袭性强,预后极差,生存期短。因此早发现、早诊断,在一定程度上可改善患者的预后。通过本病例的学习可加深对食管鳞癌术后出现少见部位转移的认识,因此对既往有食管癌手术史且合并腹部症状时,应高度警惕食管癌复发、转移的可能。
