儿童和成人Burkitt淋巴瘤59例临床病理特征与预后分析
2021-01-23李国平陈万紫
李国平,陈万紫
Burkitt淋巴瘤(Burkitt’s lymphoma, BL)属于高度侵袭性淋巴瘤,常发生于结外或表现为急性白血病,与EB病毒感染以及由染色体易位导致的原癌基因C-myc的过表达有关[1]。近年儿童BL的预后明显改善,患者的无瘤生存率较高,但成人患者预后欠佳[2]。本文着重探讨59例儿童和成人BL患者临床特点、遗传学特征和预后,有助于提高临床与病理医师对BL诊断、鉴别诊断及预后的认识水平。
1 材料与方法
1.1 临床资料收集2011~2018年福建医科大学附属协和医院血液科收治BL患者59例,其中男性52例,女性7例,男女比为7.43 ∶1。患者年龄3~79岁,中位年龄14岁;其中0~14岁为儿童组,≥14岁为成人组;依据WHO(2016)淋巴瘤分类进行病理诊断[3]。
1.2 方法免疫组化染色采用SP法,一抗、SP免疫组化试剂盒和DAB显色剂,均购自北京中杉金桥公司。部分病例采用荧光原位杂交法检测C-myc基因断裂重组(北京金菩嘉科技公司)。所有病例均采用B超、CT、MR和PET-CT等影像学检测肿瘤侵犯范围。
1.3 R显带技术核型分析抽取肝素抗凝骨髓液2~5 mL,采用直接法和短期培养法制备骨髓染色体标本。短期培养法经有核细胞计数后按照2×106接种于5 mL含有10%的小牛血清的RPMI 1640培养基中,培养过夜后于1 h前加入80 μL的秋水仙胺终止分裂,加入秋水仙胺4 ℃过夜。离心后经0.075 mol/L KCl低渗液30 min后固定(甲醇 ∶冰醋酸=3 ∶1)3次,采用气干法滴片,并进行R型显带技术分析。染色体核型分析按《人类细胞遗传学国际命名体制(ISCN2016)》的规定进行描述。剩余细胞悬液放至-80 ℃长期保存备用。
1.4 随访随访时间截至2019年5月31日,中位随访时间28个月(1~67个月)。总生存期定义为从诊断到死亡或末次随访的时间。
1.5 统计学分析采用SPSS 18.0软件进行统计学分析,计数资料用率表示,计量资料用中位数表示,样本均值的比较采用t检验,应用Kaplan-Meier和Log-rank进行生存分析,运用Cox进行多因素分析,P<0.05为差异有统计学意义。
2 结果
2.1 临床病理特点59例BL患者发病年龄3~79岁,儿童组30例(50.85%),中位年龄6.25岁,男童28例,女童2例,男女比为13.5 ∶1;成人组29例(49.15%),中位年龄31.67岁,男性23例,女性6例,男女比为3.8 ∶1;儿童组Ⅰ+Ⅱ期8例,Ⅲ+Ⅳ期22例;成人组Ⅰ+Ⅱ期11例,Ⅲ+Ⅳ期18例。镜下典型表现为中等大小的B细胞,弥漫性浸润,核圆形或椭圆形,无裂隙或折叠,可见“星空”现象。成人组6例、儿童组2例未进行免疫组化染色外,其余均进行免疫组化染色。免疫表型:CD20+/CD79a+、CD10+、BCL-6+,Ki-67核增殖指数升高。成人组:CD20+(86.96%,20/23)、CD10+(78.26%,18/23),BCL-6+(78.26%,18/23)、Ki-67+(100%,23/23),MUM1+(6.90%,2/29);儿童组:CD20+(81.48%,22/27),CD10+(85.19%,23/27),BCL-6+(74.07%,20/27),Ki-67+(100%,27/27),MUM1+(11.11%,3/27)。两组在患者性别、白细胞计数和血红蛋白差异均无统计学意义(P>0.05),成人组的血小板计数则明显高于儿童组(P=0.004,表1、2)。
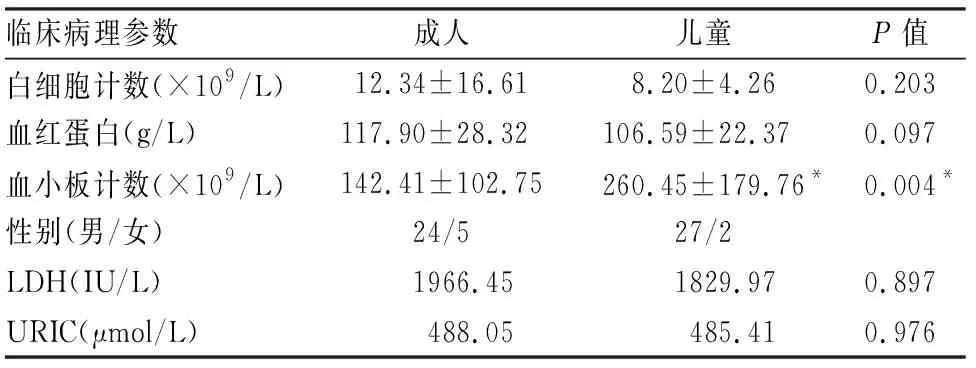
表1 成人组与儿童组Burkitt淋巴瘤的临床检测结果

表2 成人组与儿童组Burkitt淋巴瘤的临床资料
2.2 病毒学检测儿童组有18例行EBV相关检测,其中17例(94.4%)有EBV感染(EBV DNA抗体中和率>30%或EBV VCA-IgA、EA-IgA阳性或组织EBER阳性);有21例进行HBV检测,HBsAg均阴性;29例HIV检测均阴性。
成人组仅5例行EBV相关检测,均有EBV感染(EBV DNA抗体中和率>30%或EBV VCA-IgA、EA-IgA阳性或组织EBER阳性)。有21例进行HBV检测,其中3例(14.3%)为HBsAg阳性。29例中有1例HIV检测结果阳性。
2.3 遗传学检测实验中核型分析和(或)FISH检测C-myc基因阳性或免疫组化检测C-myc蛋白阳性者合计56例,其中进行核型分析38例,检测t(8;14)有14例,47例进行C-myc检测的患者中有44例阳性。同时进行核型分析和C-myc基因或蛋白检测有30例,核型检出率为36.67%(11/30),C-myc基因或蛋白检出率为90.00%(27/30),联合核型和C-myc基因或蛋白检测的异常检出率为93.33%(28/30)。
2.4 治疗及预后所有病例均以化疗为首选治疗方案,儿童组主要采用V方案(Pred+CTX)、R+AA方案(R+Dex+IFO+VDS+MTX+Ara-C+VP16),成人组采用Hyper-CVAD方案、CHOP-E方案及DAAP方案,化疗期间配合预防性鞘内化疗。在治疗初期即给予水化、碱化、利尿、降低尿酸和小剂量化疗等措施,预防肿瘤溶解综合征。本组59例患者中经2个疗程以上规范化治疗患者有55例,自动出院或者死亡5例,其中儿童组1例,成人组4例。儿童组患者的1年总生存期(64.8%)明显高于成人组(27.6%,P=0.038,图1)。

图1 Burkitt淋巴瘤患者生存曲线
Cox多因素分析显示:患者年龄、白细胞计数和LDH水平是影响患者预后的因素,其中年龄≥14岁的患者死亡风险是年龄小于14岁患者的2.298倍,白细胞计数高的患者死亡风险是白细胞计数低的患者2.889倍,LDH水平增高者其死亡风险增加2.760倍(表3)。

表3 Cox多因素生存分析
3 讨论
BL好发于儿童和青少年,地方性BL好发于非洲赤道附近地区,发病年龄小,本组BL的中位发病年龄14.67岁,儿童组的中位年龄为6.25岁,与黄慧等[4]报道相似,符合散发型的特点。散发性BL常以腹部肿物为主诉就诊,最常受累部位为回盲部,其次是腹腔淋巴结、卵巢和肾等[5]。本组59例BL患者散发性,以颈淋巴结、腹部和颌面口咽为主,其中儿童组以腹部症状和颈部等浅表淋巴结为主,而成人组则以浅表淋巴结和口咽鼻等症状居多。成人组和儿童组的男女比例分别为(13.5 ∶1)和(4 ∶1),均为男性发病高于女性。由于BL的肿瘤细胞倍增时间短,往往病情重,进展快,易出现中枢神经系统浸润,无论是成人还是儿童BL,半数以上的患者就诊时已处于疾病的进展期(Ⅲ+Ⅳ期),本实验中Ⅲ+Ⅳ期的患者占67.80%(40/59),其中成人组22例,儿童组18例,与文献报道一致[6]。
国外有HIV相关BL的报道[7],本组59例患者仅发现1例HIV阳性,有研究表明HIV是BL相关的危险因素而不是由HIV感染特点决定的[4]。EBV是嗜人类淋巴细胞的双链DNA线状γ-疱疹病毒,与大量恶性肿瘤相关,包括BL、弥漫大B细胞淋巴瘤、霍奇金淋巴瘤、NK/T细胞淋巴瘤等。本组21例行EBV检测患者均有感染,有研究表明几乎所有的地方性BL病例和一些散发的BL中均可以检测到EBV[8],EBV感染可能是BL发病机制中的辅助因素。有学者认为EBV基因及其编码的miRNA在BL的致病机制中有重要作用,如miR-34b能够调控C-myc的表达、has-miR-9能够正向调控BCL-6表达等[9],从而活化B细胞和驱动B细胞增殖。本实验59例患者有42例进行HBV检测,结果显示3例有HBV感染,与中国普通人群乙肝疫苗的接种率较高,乙肝感染率逐年降低有关,有文献报道[10]乙肝病毒感染可能与BL发病无明显关系。
BL主要分子生物学改变为C-myc等细胞周期中调节基因发生异常。C-myc是一种异源表达的转录因子,在细胞增殖和分化等许多生物学过程中发挥多功能作用[9],其也与许多类型的癌症有关,包括恶性淋巴瘤[4]。t(8;14)(q24;q32)和其变异改变或涉及C-myc基因的重排是BL的特征性表现[11],被认为是诊断BL/白血病的金标准。绝大部分BL患者有C-myc基因异位以及8号染色体的易位改变,其中以t(8;14)(q24;q32)最常见[11]。实验中核型分析和(或)FISH检测C-myc阳性基因或免疫组化检测C-myc蛋白阳性合计56例,同时进行核型分析和C-myc基因或蛋白检测有30例,C-myc检出率为90.00%(27/30),明显高于核型检出率(36.67%,11/30),联合核型和C-myc检测可使异常检出率提高到93.33%(28/30)。由于FISH技术灵敏度高于常规核型分析,检测周期短,是核型分析的重要补充,应作为BL诊断的常规检查手段。
虽然BL的治愈率逐步提高,但仍有少部分患者复发死亡。本组59例患者中有5例自动出院/死亡,生存分析显示儿童患者预后良好,其1年总生存期明显高于成人组(P=0.038),与文献报道[12]相符。Thomas等[13]应用美罗华联合Hyper-CVAD治疗成人BL,提示加用美罗华可以提高疗效,尤其老年患者获益明显。李永新等[12]也建议联合美罗华以提高BL的疗效。Cox多因素分析结果显示:患者年龄、白细胞计数和LDH水平是影响患者预后的因素,年龄≥14岁、白细胞计数≥10×109/L以及LDH值≥1 000 IU/L患者的死亡风险分别增加2.374、2.467和2.760倍。本组中LDH(≥500 IU/L)有30例,其中成人组16例,儿童组14例,两组之间差异无统计学意义(P>0.05)。有研究认为高LDH水平与BL的不良预后紧密相关,可增加患者治疗失败的风险,降低5年生存率[14]。
近年随着细胞遗传学、分子生物学等学科的迅速发展,病理学分类也从原先的形态学分类演变为对其细胞来源、特征性的免疫表型以及遗传学特征的区分。总之,BL属于高度侵袭性淋巴瘤,病变发展迅速,预后差,应根据临床资料和病理形态学表现,结合免疫表型和分子遗传学结果进行诊断和预后评估。
