结直肠黏液腺癌的形态学分类及其临床病理意义
2021-01-23苟思琪李志文杨路路王劲松黄文斌
张 前,苟思琪,李志文,杨路路,王劲松,黄文斌
结直肠癌是消化系统常见的恶性肿瘤之一,随着饮食结构的改变,结直肠癌的发病率逐渐增高且呈年轻化。黏液腺癌(mucinous adenocarcinoma, MA)是结直肠癌最常见的亚型,占结直肠癌的5%~20%,定义为肿瘤由恶性上皮和细胞外黏液池组成,而且黏液池成分占肿瘤区域的50%以上,黏液池内漂浮的恶性上皮细胞可形成腺泡状、条索状或单个散在存在,肿瘤细胞形态多样包括印戒样细胞等[1]。结直肠MA的预后文献报道不一,提示MA内不同形态学特征可能具有不同的临床病理意义[2-5]。目前结直肠MA内漂浮的肿瘤细胞形态学特征与临床病理特征及预后的关系报道较少,其形态学分类也不一致,导致研究结果也不相同。本文观察80例结直肠MA的病理形态学特征,将结直肠MA分为分化型、漂浮型和印戒细胞型3种组织学类型,分析不同组织学类型与结直肠MA临床病理学特征的关系,旨在进一步认识结直肠MA的异质性,探讨结直肠MA进一步分型的可能性,从而更加精准地指导临床治疗。
1 材料与方法
1.1 临床资料收集2013年1月1日~2018年12月31日南京医科大学附属南京医院(南京市第一医院)存档的80例结直肠MA手术切除标本,所有病例术前均未行新辅助治疗。其中男性44例,女性36例,男女比约1.2 ∶1;年龄41~96岁,平均65.53岁。肿瘤直径≤5 cm者31例,>5 cm者49例;右半结肠癌42例,左半结肠和直肠38例;肿瘤侵及固有肌层2例,浆膜下层74例,浆膜外层4例;有脉管侵犯者15例,无脉管侵犯者65例;有神经周围侵犯者11例,无神经周围侵犯者69例;有淋巴结转移者38例,无淋巴结转移者42例;pTNM分期:Ⅰ期1例,Ⅱ期41例,Ⅲ期37例,Ⅳ期1例。
1.2 方法所有病例均为手术切除标本,并经10%中性福尔马林固定,常规石蜡包埋,5 μm厚切片,分别行HE染色和免疫组化染色。免疫组化染色采用EnVision法,切片常规脱蜡,梯度乙醇脱水,3%H2O2内源性生物素灭活,高温高压抗原修复,抗原修复液为枸橼酸钠缓冲液(pH 6.0),随后在Dako Autostainer Link48全自动免疫组化仪上进行染色,具体操作步骤严格按试剂盒说明书进行。MLH1、MSH2、MSH6、PMS2购自福州迈新公司,D2-40、CD31和S-100抗体购自北京中杉金桥公司,均为即用型,二抗及检测试剂盒均购自Dako公司。
1.3 结果判断
1.3.1形态学分类 所有病例均由病理科两名高年资主治及以上职称医师复核。MA的形态学分型根据黏液湖内有无肿瘤细胞以及漂浮的肿瘤细胞形态分为分化型、漂浮型和印戒细胞型。当MA中印戒癌样细胞≥10%为印戒细胞型MA,当黏液湖中漂浮的肿瘤细胞(非印戒细胞癌形态)≥10%为漂浮型MA,而印戒癌样细胞和(或)漂浮的癌细胞<10%,或者无两种结构时为分化型MA。
1.3.2免疫组化 D2-40、CD31和S-100分别标记淋巴管、血管和神经,当标记的淋巴管、血管和神经内见有癌细胞时则分别判读为淋巴管、血管和神经侵犯。MLH1、MSH2、MSH6、PMS2均定位于细胞核,当上述4种错配修复(mismatch repair, MMR)蛋白均表达时判定为错配修复基因完整(proficient mismatch repair, pMMR),而当4种MMR蛋白中至少1种蛋白失表达时判定为错配修复蛋白表达缺陷(deficient mismatch repair, dMMR)。阳性对照以肿瘤间质内淋巴细胞作为阳性对照,以PBS代替一抗作为阴性对照。
1.4 统计学分析采用SPSS 26.0软件进行统计学分析。MA的3种形态学分类和临床病理特征的关系采用χ2或Fisher确切概率法,不同形态学分类MA中微卫星不稳定性(microsatellite instability,MSI)状态采用Fisher确切概率法,以P<0.05为差异有统计学意义。
2 结果
2.1 结直肠MA 3种组织学亚型的形态学特征80例MA中,分化型MA 40例,占50%,其组织学特征表现为肿瘤性腺体衬覆于黏液池周边,腺上皮分化良好,黏液池内几乎无肿瘤细胞,或漂浮着单个肿瘤细胞或散在的肿瘤细胞巢(图1A);漂浮型MA 19例,占23.8%,其组织学特征表现为黏液池内漂浮着多量微乳头或筛状肿瘤细胞巢,胞质明显嗜酸性,细胞核间变较明显(图1B、C);印戒细胞型MA 21例,占26.2%,其组织学特征为黏液池中漂浮的肿瘤细胞呈明显的印戒样,可呈弥漫或成簇分布(图1D)。
2.2 结直肠MA 3种组织学亚型与临床病理特征的关系结直肠MA 3种组织学亚型与患者发病年龄、性别、肿瘤部位、肿瘤最大径和浸润深度均无关(P>0.05),而与淋巴结转移、脉管侵犯、神经周围侵犯以及pTNM分期有关(P<0.05,表1)。进一步分析显示,漂浮型和印戒细胞型MA中淋巴结转移阳性率明显高于分化型MA(P<0.05),但淋巴结转移率在漂浮型和印戒细胞型之间差异无显著性(P>0.05);pTNM分期中Ⅲ+Ⅳ期更多见于漂浮型和印戒细胞型MA,而分化型MA更多为Ⅰ+Ⅱ期,差异有显著性(P<0.05),但漂浮型和印戒细胞型之间差异无显著性(P>0.05)。

表1 结直肠黏液腺癌3种组织学亚型与临床病理特征的关系
2.3 结直肠MA不同组织学亚型中MMR蛋白表达4种MMR蛋白(MLH1、MSH2、MSH6和PMS2)均定位于肿瘤细胞核(图2)。MLH1、MHS2、MSH6和PMS2在结直肠MA 3种组织学亚型的表达差异均无统计学意义(P>0.05)。根据MLH1、MHS2、MSH6和PMS2等4种基因表达情况将MMR分为dMMR和pMMR,它们在结直肠MA 3种组织学亚型的分布,差异无统计学意义(P>0.05,表2)。

图1 结直肠黏液腺癌的3种组织学形态特征:A.分化型,肿瘤性腺上皮衬覆于黏液池周边;B.飘浮型,肿瘤性腺体呈筛状漂浮于黏液池内;C.飘浮型,腺癌细胞呈微乳头状漂浮于黏液池内;D.印戒细胞型,黏液湖内漂浮着印戒细胞癌成分 图2 结直肠黏液腺癌中4种MMR蛋白表达:A.癌组织中MLH1阳性,EnVision法;B.癌组织中MSH2阳性,EnVision法;C.癌组织中MSH6阳性,EnVision法;D.癌组织中PMS2阳性,EnVision法
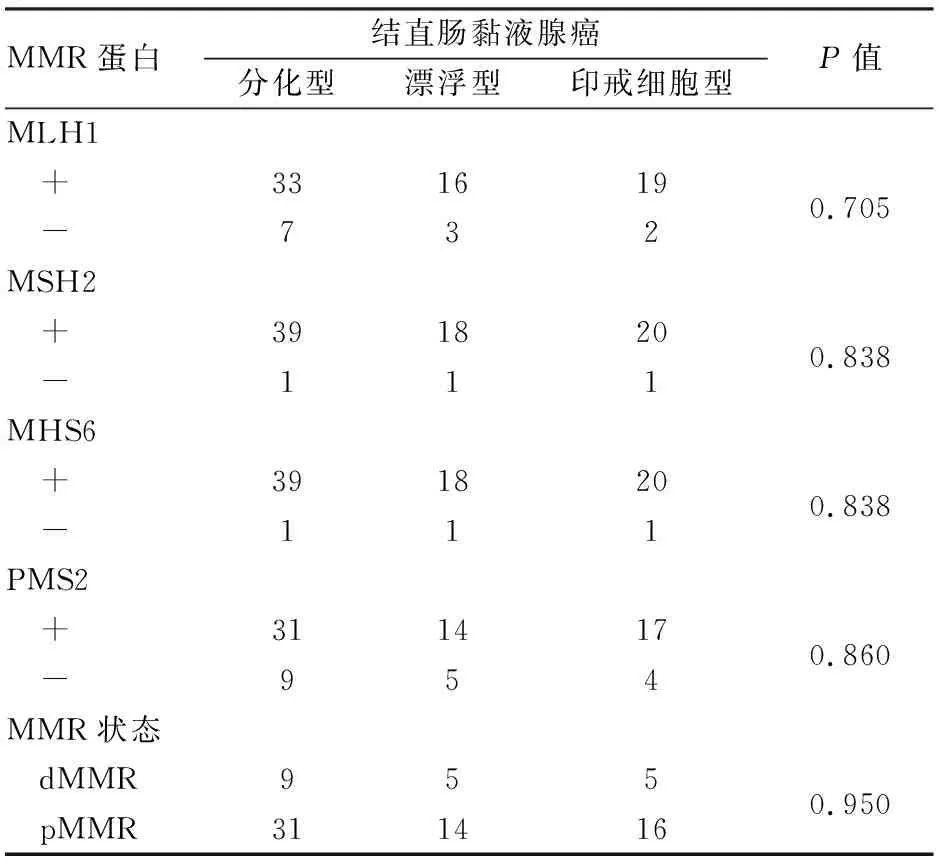
表2 结直肠黏液腺癌3种组织学亚型中MMR蛋白的表达
3 讨论
MA是结直肠腺癌常见的一种组织学类型,该类型腺癌具有独特的临床病理学特征,如患者发病年龄较轻,常见于近端结肠,诊断时多处于进展期以及常伴有遗传性非息肉病性结直肠癌,但其预后文献报道不一[2,6]。
结直肠MA不同的预后除了其固有的分子生物学特征外,可能还与其具有不同的形态学改变有关。Kondo等[7]将33例MA分为乳头管状型(22例)和黏液细胞型(11例),分析其临床病理学特征及微卫星改变,结果发现两者在淋巴管侵犯、淋巴结转移、腹膜转移和Dukes分期差异有显著性,高度MSI在乳头管状型明显高于黏液细胞型,乳头管状型MA患者的5年生存率也高于黏液细胞型,作者认为结直肠MA由于存在明显的临床病理学特征、MSI以及预后差异而应进一步分为上述2型。Ikeda等[8]将MA分为固定型和漂浮型,发现固定型和漂浮型MA在发病年龄、性别、临床分期以及部位上无明显差异,KRAS基因突变和β-catenin蛋白表达虽然固定型高于漂浮型,但差异无统计学意义。p53蛋白表达在飘浮型高于固定型,生存分析显示,5年生存率漂浮型明显低于固定型(21.4%vs68.4%),该研究不仅提示MA不同形态学类型预示不同的预后,而且肿瘤发生机制上可能也存在不同,即固定型MA类似于非MA,而飘浮型则可能通过另外机制发生。Song等[9]根据黏液池内肿瘤细胞形态将结直肠MA分为条带为主型、群集为主型、混合印戒细胞型和印戒细胞为主型,结果显示条带或群集为主型MA主要见于老人,混合印戒细胞型或印戒细胞为主型更常见于左侧结肠,条带为主型MA有高分化非MA成分,而混合印戒细胞型或印戒细胞为主型MA显示差分化腺癌或印戒细胞癌。淋巴血管侵犯、神经周围侵犯、局部淋巴结分期和TNM分期在印戒细胞为主型MA中明显高于其他类型MA,而患者性别、T分期、远处转移和MSI状态在不同类型MA之间均无明显差异。生存分析显示印戒细胞为主型MA预后最差,其次为混合印戒细胞型,作者认为MA应根据肿瘤细胞形态进一步分型,其中印戒细胞为主型应归为印戒细胞癌。国内周良锐等[10]将结直肠MA分为无印戒细胞分化和有印戒细胞分化,结果发现有印戒细胞分化的肿瘤体积较小,患者年龄较小,好发于近端结肠以及分期较高,分子生物学分析显示KRAS/NRAS突变的频率在不伴印戒细胞分化的病例中显著高于伴印戒细胞分化,提示两者具有不同的临床特征和分子基础。
MA不同的形态学分型导致研究结果不一致性。Kondo等[7]和Ikeda等[8]分类未能将黏液池内非印戒细胞癌和印戒细胞癌成分区分,而周良锐等[10]根据有无印戒细胞癌分化进行分类,但忽略了MA的黏液池内漂浮非印戒细胞癌的病例,导致这部分病例未能准确分类使研究结果可能出现偏倚。本组根据MA中肿瘤细胞生长方式和细胞形态分为分化型、漂浮型和印戒细胞型。分化型表现为肿瘤性腺体衬覆于黏液池周边,腺上皮分化良好,黏液池内几乎无或者漂浮着少量单个肿瘤细胞或散在的肿瘤细胞巢;漂浮型类似于乳腺富于细胞型黏液癌,其组织学特征表现为黏液池内漂浮着多量肿瘤细胞巢,呈筛状或实性巢状分布,胞质嗜酸性,核间变较明显;印戒细胞型病理学特征为黏液池中弥漫或成簇漂浮着印戒细胞癌成分。
本组实验结果显示,MA的组织学分类与淋巴血管侵犯、神经周围侵犯、淋巴结转移和pTNM分期均有关,而与患者发病年龄、性别、肿瘤部位、肿瘤最大径和浸润深度均无关。进一步分析显示,淋巴血管侵犯、神经周围侵犯、淋巴结转移和pTNM分期在漂浮型和印戒细胞型MA中明显高于分化型,但所有临床病理特征在漂浮型和印戒细胞型之间差异无显著性。本组实验结果提示,结直肠MA具有高度异质性,其中漂浮型和印戒细胞型具有侵袭性临床生物学行为,建议注明在病理报告中。另外,本组实验结果支持Kondo等[7]和Ikeda等[8]的分类,但与周良锐等[10]的分子研究结果不符,具体的分型还需要从形态学和分子遗传学上进一步研究。
MMR蛋白和MSI检测对于结直肠癌患者是否获益于5-FU治疗、预后评估以及Lynch综合征筛查具有重要价值,近年研究发现高度MSI可以预测免疫检查点抑制剂的疗效[11-13]。MMR蛋白免疫组化检测与MSI检测具有高度的一致性[14-15]。因此,国内外一些指南均推荐结直肠癌进行MMR蛋白免疫组化检测。有研究发现MMR缺陷型结直肠癌组织学多为MA[16-17]。然而,在MA的亚型分型中研究相对较少。Kondo等[7]研究发现黏液细胞型MA中,高度MSI 2例,低度MSI 7例,微卫星稳定(microsatellite stability, MSS)2例,而乳头管状型MA中,高度MSI 12例,低度MSI 3例,MSS 7例,黏液细胞型中高度MSI明显低于管状乳头状型。Leopoldo等[18]根据MSI状态将结直肠MA分为MSS型和MSI型,结果发现MSI型MA常位于近端结肠和分化差,肿瘤复发率和患者生存期明显高于MSS型MA。Song等[9]采用单因素和多因素生存分析显示,缺乏MSI的MA患者预后差。本实验发现结直肠MA中MMR蛋白表达缺失主要以MLH1/PMS2为主,缺失率占23.8%,而MSH2/MSH6仅有1例缺失,MLH1/PMS2缺失病例中,MLH1和PMS2共同缺失7例,PMS2单独缺失2例,MSH2和MSH6共同缺失。4种MMR蛋白缺失和dMMR在结直肠MA 3种组织学分型的分布中未见明显差异,与Kondo等[7]报道不一致,可能是由于本组病例未能进行MSI检测,以及病例数量较少有关,尚待以后进一步积累病例进行深入研究。
总之,MA虽是结直肠癌的一种组织学亚型,但其组织学形态具有高度异质性,不同形态学特征的MA具有不同的临床病理学特征和生物学行为。根据本实验结果和文献复习,MA可以进一步行组织学分类和分子分型,但具体组织学分类和分子分型目前文献尚未统一,还需积累更多病例并结合分子病理学进行深入研究。作者认为在结直肠MA的病理报告中,应注明黏液湖中肿瘤细胞类型及比例,以利于更好地指导临床治疗和预后判断。
