宫颈癌根治术患者盆腔淋巴结转移及5年生存率的影响因素
2021-01-22刘宁阳
刘宁阳
(辽宁省普兰店区中心医院妇科,辽宁 大连 116200)
宫颈癌为女性生殖系统常见的恶性肿瘤之一,宫颈癌根治术是临床治疗早期宫颈癌的主要手段,预后较好,术后5年生存率较高[1-2]。淋巴结转移是其主要播散途径,将直接影响疾病预后。因此,准确判断淋巴结是否转移对评估宫颈癌患者预后尤为重要。本研究回顾性分析2007 年2 月至2014 年2 月在本院行手术治疗的240 例宫颈癌患者的临床资料,旨在分析宫颈癌根治术患者盆腔淋巴结转移及5年生存率的影响因素,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2007年2月至2014年2月在本院行手术治疗的240例宫颈癌患者的临床资料,年龄28~71岁,平均年龄(46.31±6.32)岁;鳞癌211 例,非鳞癌29 例。纳入标准:经组织病理检查确诊为宫颈癌;FIGO分期:Ⅰa~Ⅱb 期;入组患者均行根治性子宫切除术+盆腔淋巴结清扫术治疗,其中Ⅰb2~Ⅱb 期患者给予辅助放化疗。排除标准;临床资料不完整;术前为转移性宫颈癌;宫颈淋巴瘤、宫颈黑色素瘤等宫颈非上皮性肿瘤;肝癌、肺癌等其他系统恶性肿瘤。
1.2 方法 收集入组患者临床资料,包括年龄、FIGO分期、术前血红蛋白水平、淋巴结转移、肌层浸润深度、淋巴血管间隙侵犯、HPV感染、宫旁浸润、肿瘤直径、淋巴结切除数量、病理类型、术后5年生存情况等,分析宫颈癌患者术后5年生存率、盆腔淋巴结转移影响因素。
1.3 统计学方法 采用SPSS 21.0 统计学软件进行数据分析,计量资料采用“±s”表示,用t检验;计数资料以[n(%)]表示,采用χ2检验,多因素使用Logistic 回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 淋巴结转移情况及影响因素 240例患者中无淋巴结转移182例(75.83%),有淋巴结转移58例(24.17%)。
2.1.1 单因素分析 有淋巴结转移组术前血红蛋白<110 g/L、FIGO 分期Ⅱ期、肌层浸润深度≥1/2、淋巴血管间隙侵犯、肿瘤直径≥4 cm比例高于无淋巴结转移组,差异有统计学意义(P<0.05);两组年龄、HPV感染、淋巴结切除数量、病理类型比较差异无统计学意义,见表1。
2.1.2 多因素分析 术前血红蛋白<110 g/L、FIGO分期Ⅱ期、淋巴血管间隙侵犯、肿瘤直径≥4 cm是宫颈癌术后淋巴结转移的独立危险因素(OR≥1且P<0.05),见表2。
2.2 宫颈癌患者术后5年生存情况和影响因素 240例患者术后5年生存率为83.75%(201例),死亡率为16.25%(39例)。
2.2.1 单因素分析 生存组术前血红蛋白<110 g/L、淋巴血管间隙侵犯、肌层浸润深度≥1/2、宫旁浸润、非鳞癌、淋巴结转移比例低于死亡组,差异有统计学意义(P<0.05);两组年龄、HPV 感染、FIGO 分期、淋巴结切除数量、肿瘤直径比较差异无统计学意义,见表3。
2.2.2 多因素分析 术前血红蛋白<110 g/L、淋巴血管间隙侵犯、非鳞癌、淋巴结转移是宫颈癌术后死亡的独立危险因素(OR≥1且P<0.05),见表4。
3 讨论
宫颈癌发病率位居女性生殖系统恶性肿瘤首位,严重危害患者健康与生命,对于早期宫颈癌患者使用宫颈癌根治术治疗,治愈率较高。盆腔淋巴结转移与癌细胞直接扩散是宫颈癌两种扩散方式,其中盆腔淋巴结转移是癌细胞扩散的主要转移途径,也是影响预后的重要因素[3-5]。术前若能充分掌握淋巴结转移危险因素,对于术后治疗方案的制定和预后评估具有重要意义。
本研究结果显示,术前血红蛋白<110 g/L、FIGO分期Ⅱ期、淋巴血管间隙侵犯、肿瘤直径≥4 cm是宫颈癌术后淋巴结转移的独立危险因素。FIGO 分期越晚,肿瘤生物学行为越差,恶性程度越高,肿瘤侵犯周围组织的范围越大,进而淋巴结转移发生风险越高[6-7]。当癌细胞侵入淋巴血管间隙,可促进瘤栓形成,经淋巴管侵入局部淋巴结,从而诱发淋巴结转移。肿瘤直径大小能够反映肿瘤生长时间,而肿瘤生长是一个不断侵袭、增殖的过程,生长时间越长,越容易出现淋巴结转移。随着肿瘤直径增大,生长期延长,会增加浸润深度,肿瘤与淋巴管接触面积会明显增加,诱发淋巴结转移的风险增高[8]。血红蛋白是机体主要携氧工具,其水平直接影响肿瘤的供氧和组织血氧含量。血红蛋白水平较低,则血氧含量会降低,组织氧含量随之下降,缺氧肿瘤的恶性程度更高,易发生淋巴结转移[9-10]。早期宫颈癌预后较好,但临床采用各种治疗方法均难以提高患者生存率。本研究结果显示,术前血红蛋白<110 g/L、淋巴血管间隙侵犯、非鳞癌、淋巴结转移是宫颈癌术后死亡的独立危险因素。淋巴结转移提示肿瘤病期较晚,生物学行为较差,即使实施根治性手术切除病灶,术后仍易出现浸润、转移、复发,而降低术后生存率。非鳞癌恶性程度较高,生物学行为较差,侵袭性强,发生淋巴结转移较快,预后相对较差。
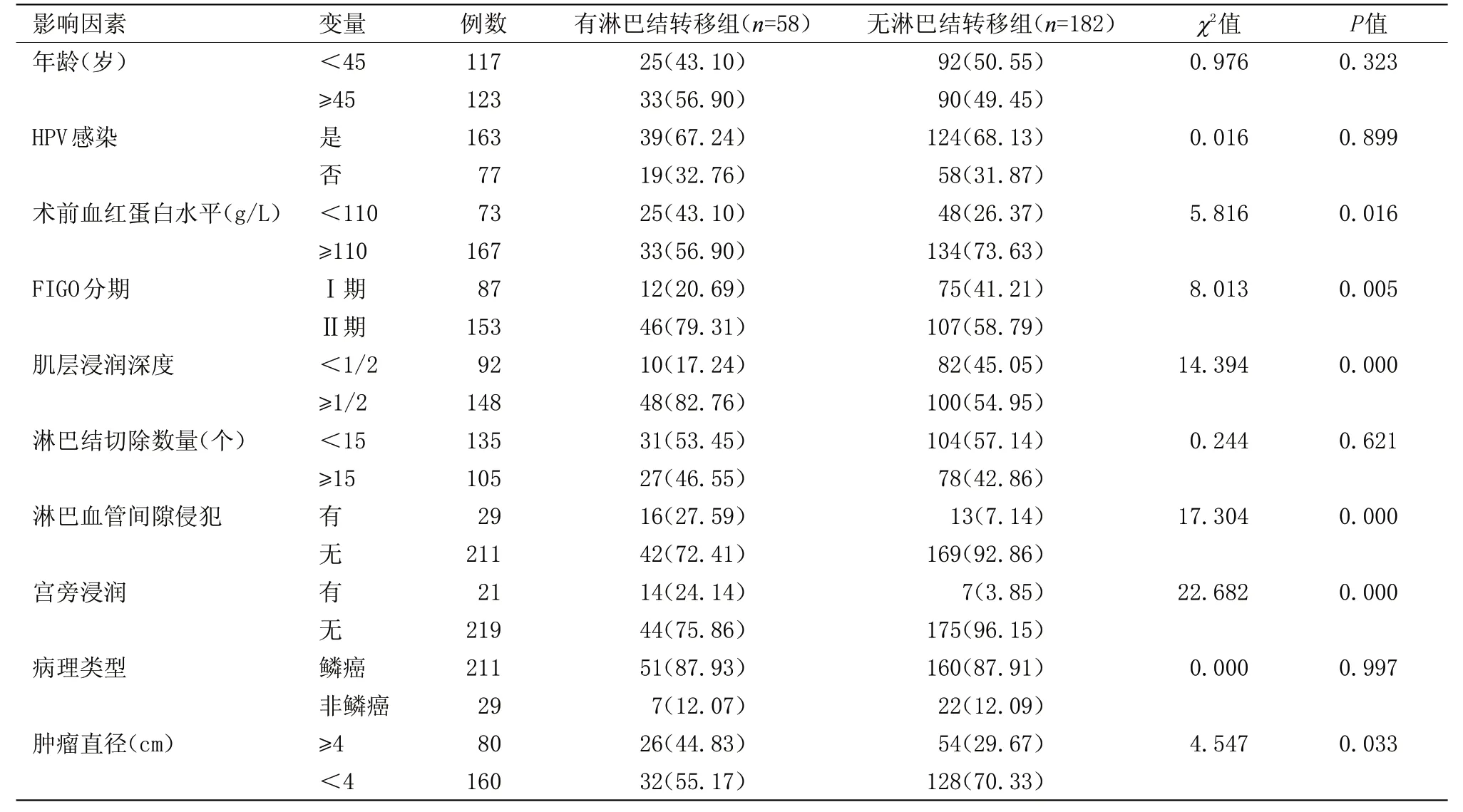
表1 宫颈癌术后淋巴结转移单因素分析[n(%)]
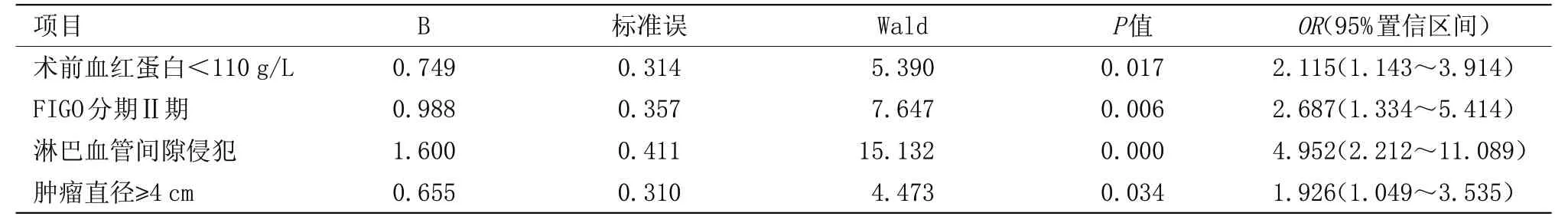
表2 宫颈癌术后淋巴结转移多因素分析
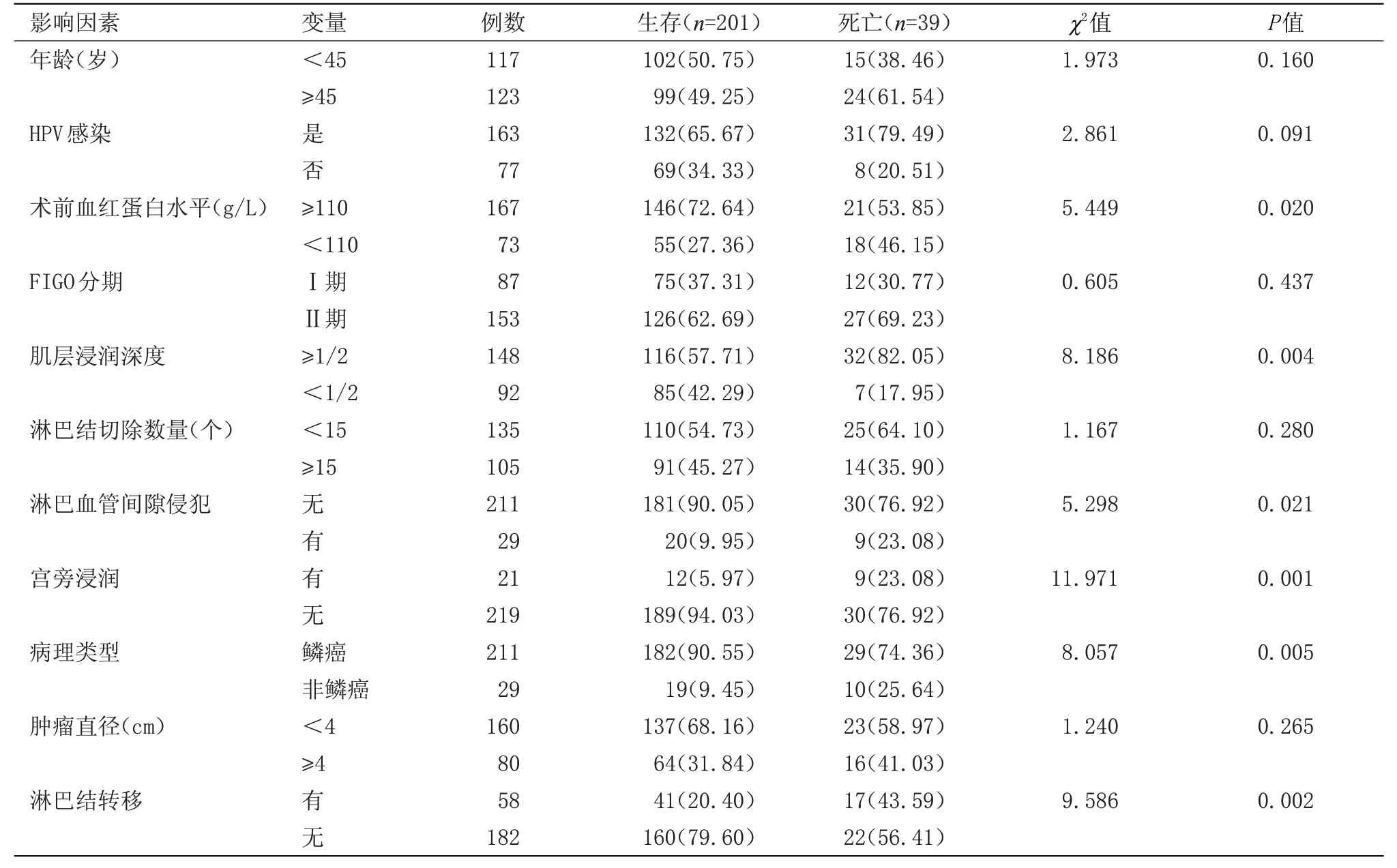
表3 宫颈癌患者术后5年生存率单因素分析[n(%)]
综上所述,术前血红蛋白<110 g/L、FIGO 分期Ⅱ期、淋巴血管间隙侵犯、肿瘤直径≥4 cm 均为宫颈癌术后淋巴结转移的独立危险因素,而术前血红蛋白<110 g/L、淋巴血管间隙侵犯、非鳞癌、淋巴结转移是宫颈癌术后死亡的独立危险因素。

表4 宫颈癌患者术后5年生存率多因素分析
