肺吸虫脑病10例临床分析
2021-01-22赵东霞王映伟邹永胜
肖 科, 赵东霞 , 王映伟, 邹永胜
肺吸虫病,又称并殖吸虫病,是由并殖吸虫感染引起的一种重要的食源性人兽共患寄生虫病。并殖吸虫感染人体后主要寄生于肺部,还可异位至脑部、腹部及皮下等部位,引起相应的器官组织病变。四川省是肺吸虫病的流行区[1],虽然近年来随着生活水平的提高及健康教育的普及,其发病率有所下降,但在某些地区,尤其在农村,仍有喝生水、生食或者半生食溪蟹、蝲蛄的习惯,导致该病仍有散发。大样本统计显示,儿童肺吸虫脑病约占所有肺吸虫病的13%[2],可导致患儿神经系统受损出现肢体及语言障碍等严重后果,死亡率高达5%[3-4]。肺吸虫脑病临床症状缺乏特异性,易与病毒性脑炎、化脓性脑炎、结核性脑膜炎等颅内感染性疾病混淆,从而延误诊治。本文统计分析2014年1月-2018年12月西南医科大学附属医院收治的肺吸虫脑病患者的临床资料,以期为临床在收治此类患者时提供一定的参考依据,减少漏诊及误诊率。
1 材料与方法
1.1 病例来源及诊断标准
2014年1月-2018年12月西南医科大学附属医院收治的肺吸虫脑病患者。肺吸虫脑病的诊断参照国家颁布的卫生行业标准《并殖吸虫病的诊断:WS380-2012》[5],根据流行病学史、临床表现及实验室检查予以诊断。具体如下:(1)有生食或半生食流行区肺吸虫的第二中间宿主(如淡水蟹、蝲蛄等)、转续宿主(如野猪肉、棘腹蛙等)及其制品、或在流行区有生饮溪水等流行病学史;(2)临床主要表现为颅内压增高、脑膜刺激征、脑出血、癫痫等脑组织破坏、脑膜脑炎以及颅内占位性病变的症状和体征;(3)实验室检查及影像学检查可发现①外周血嗜酸粒细胞比例或绝对值明显升高;②肺吸虫成虫抗原的皮内试验阳性;③血清肺吸虫抗体检测阳性;④影像学检查有异常表现;⑤组织学检查有特征性病理改变;⑥病原学检查阳性,包括痰或粪便中找到虫卵,或皮下包块或其他活体组织及各种体液中发现虫体或虫卵。诊断标准:疑似病例应同时符合(1)、(2)和(3)①;临床诊断病例则在疑似病例基础上同时符合(3)②③④⑤中任何一项;确诊病例在临床诊断病例上同时符合(3)⑥。排除临床资料不完整者,共10例患者纳入本研究。
1.2 方法
1.2.1 资料收集 收集患者人口学资料、病程、流行病学特征、临床表现、头颅影像学检查、血常规检查、脑脊液检查、治疗及预后等。
1.2.2 统计方法 通过建立Excel表统计患者的临床资料,SPSS 23.0软件进行描述性统计分析。
2 结果
2.1 一般资料
10例患者均为儿童,男8例,女2例,年龄3~12岁,中位年龄7.8岁,均来自农村,四川本地7例(泸州6例,宜宾1例),云南昭通3例。7例患儿发病前有饮生水习惯,1例患儿曾食用烤螃蟹,2例患儿无确切流行病学史。
2.2 临床表现
10例患儿均以神经系统异常为主要临床表现,包括头痛、抽搐、肢体活动障碍、言语障碍、精神萎靡等,4例伴有发热。
2.3 实验室及影像学检查
外周血白细胞计数中位数11.76×109/L,升高8例[(12.2~20.9)×109/L],白细胞计数降低1例;嗜酸粒细胞计数中位数1.67×109/L,增高9例[(1.02~9.86)×109/L],嗜酸粒细胞比例中位数0.1369,增高9例(0.075 0~0.612 1);血小板计数中位数403.5×109/L,增多7例[(335.0~669.0)×109/ L];轻度贫血2例,C反应蛋白升高2例,红细胞沉降率增快4例。5例患儿胸部CT异常,主要表现为肺叶渗出性病灶,2例合并少量胸腔积液。10例患儿血清肺吸虫抗体检测均为阳性。头颅磁共振成像(MRI)检查表现多样,累及多个部位,依据头颅MRI表现及参考彭雪华等[6]的研究将肺吸虫脑病分为4型:脑炎型、囊肿型、血肿型、陈旧型。本组患儿脑炎型5例(图1a),血肿型3例(图1b),囊肿型2例(图1c)。7例患儿行脑脊液检查:1例合并化脓性脑膜炎,脑脊液白细胞数865×106/L, 脑脊液蛋白1.5 g/L(参考范围<0.4 g/L);6例脑脊液生化检查正常,脑脊液白细胞数正常1例,升高5例[中位数47×106/ L,范围:(25~80)×106/L,均以单核细胞为主(比例>0.60)]。
2.4 治疗及预后
1例3岁患儿入院后脑脊液呈典型化脓性改变(表1,病例3),即给予头孢唑肟钠抗感染治疗,治疗后脑脊液白细胞计数下降,但临床症状缓解不明显,再次详细询问病史后家属提供患儿有进食烤溪蟹史,查肺吸虫抗体阳性,给予吡喹酮驱虫治疗后患儿病情好转,但遗留部分肢体活动障碍。所有患儿均使用吡喹酮治疗(剂量为75 mg·kg-1·d-1),连用3 d为1个疗程,使用1~3个疗程,同时给予对症治疗。临床治愈标准[7]:症状好转或消失,血嗜酸粒细胞明显下降或接近正常,血清肺吸虫抗体转阴,颅内病变消失或者钙化。随访1年,2例年龄较小的患儿遗留神经系统障碍,余8例均治愈。10例患儿临床资料总结见表 1。
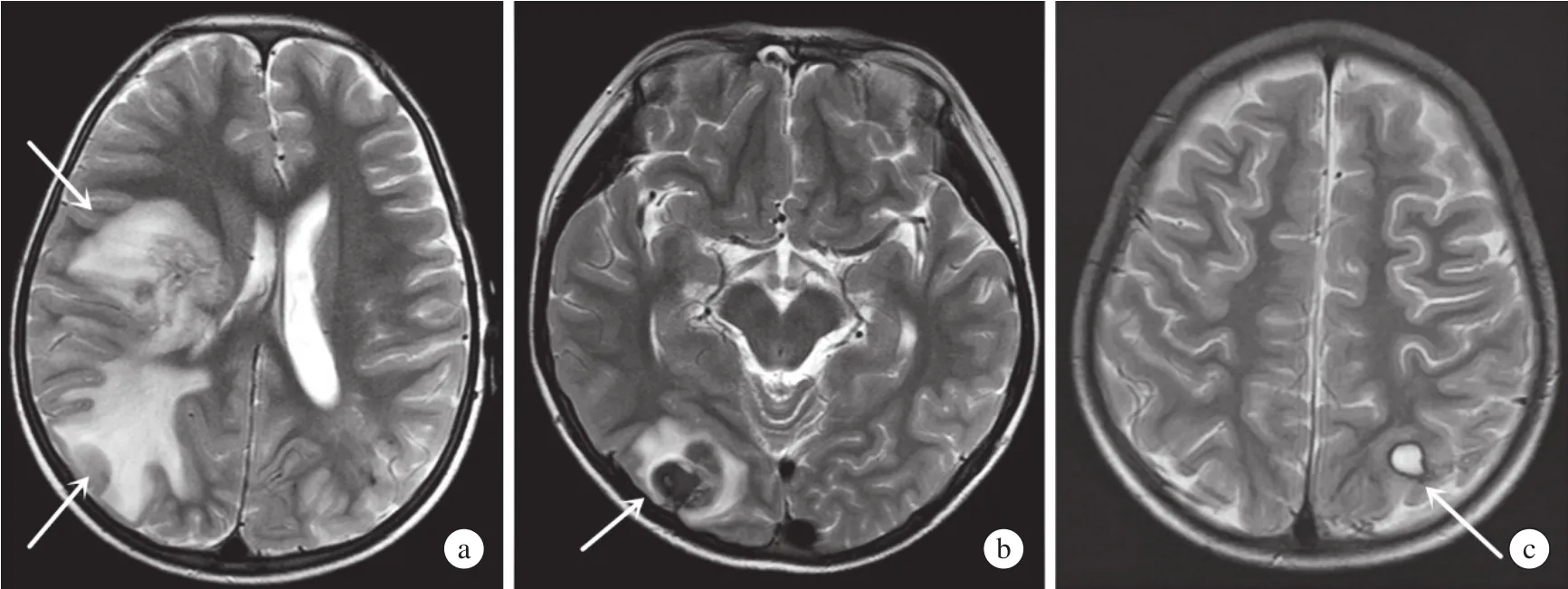
图1 不同类型肺吸虫脑病患者的头颅MRI表现Figure 1 MRI features of different types of cerebral paragonimiasis

表1 10例肺吸虫脑病患者临床资料Table 1 Clinical data of 10 cases of cerebral paragonimiasis
3 讨论
肺吸虫脑病是相对少见的食源性寄生虫病,多见于儿童,本组10例患者均为儿童,与既往报道一致[5]。肺吸虫脑病的病理生理学机制目前尚未完全清楚,多数认为肺吸虫移行至颅内的方式为虫体通过纵隔向上经由包绕颈动静脉的血管鞘上升,最后经破裂孔进入颅内,寄生部位以枕叶、颞叶及顶叶较为多见[8],少数可经颈静脉孔侵入小脑[6]。就感染部位而言,本组患儿颅内病灶部位多样,与文献报道一致[6,9]。
肺吸虫脑病的常见症状有头痛、语言及肢体障碍、颅内出血、癫痫等。这些表现均为非特征性症状,且部分患儿合并胸部CT病灶,使得初诊时容易误诊为病毒性脑炎、结核性脑膜脑炎等其他颅内感染性疾病。血常规检查中嗜酸粒细胞增多是临床考虑寄生虫感染的重要指标,本研究中9例嗜酸粒细胞升高,但升高幅度并不一致,这与既往相关研究发现结果相一致[10];此外,本研究还发现超过半数患者血小板升高(7/10),有研究发现儿童肺吸虫感染中多数会出现血小板计数增多,结合嗜酸粒细胞增多对肺吸虫病诊断意义更高[11]。头颅MRI检查是诊断肺吸虫脑病的重要影像学检查,结合本研究所有患儿头颅MRI表现及相关研究[6,12-13],提示该病的MRI表现有一定特点: 病变多数位于大脑皮层和皮层下灰白质交界处,病变大小与水肿范围不相称,呈现小病灶大水肿改变; 病变有相对聚集性和迁徙性,可散在多发也可局限; 病变形式多样,并可同时存在,如水肿、出血、小囊腔、隧道征等,增强后可见结节状、斑片状、环状强化。寄生虫抗体检查对诊断寄生虫病尤为重要,本研究中10例患儿的肺吸虫抗体均为阳性,为最终的诊断提供了重要依据,但需警惕与其他寄生虫抗体交叉阳性及假阴性的情况[14]。在脑脊液检查方面,本研究中单纯肺吸虫脑病患儿脑脊液生化(6/7)多正常,5例患儿脑脊液白细胞数升高,但均未超过100×106/L,1例初诊时脑脊液呈典型化脓性脑膜炎改变,虽然后经再次详细询问病史并完善肺吸虫抗体后确诊,但因未及时驱虫治疗最终遗留下神经系统障碍。以上结果提示临床肺吸虫脑病的诊断需综合考虑,不能以单一检查结果影响最终判断造成漏诊和误诊。
肺吸虫脑病首选吡喹酮治疗,这与脑裂头蚴病以手术为首选治疗方法不同[15],只有当病变过大造成颅内压增高危象或诊断困难时才考虑手术。本研究中多数患者经吡喹酮驱虫治疗后取得了理想的效果。结合临床经验及文献报道,在使用吡喹酮治疗的过程中,要密切关注患者的症状及体征,并予以降颅内压、控制癫痫、止血、营养神经等综合治疗,建议每个疗程结束后复查头颅MRI,以明确病灶变化情况及指导用药疗程。
综上,通过对本组10例肺吸虫脑病的分析以及相关文献的学习发现,肺吸虫脑病多见于儿童患者,临床症状无特异性且复杂多样,误诊、漏诊或延迟诊断的情况时有发生。因此,临床医师应详细询问患者流行病学史,结合临床表现并综合分析嗜酸粒细胞计数、肺吸虫抗体、脑脊液检查、头颅MRI等检查以提高对该病的诊断能力。多数患者经及时的吡喹酮驱虫等综合治疗后预后均良好。
