小剂量右美托咪定在酗酒患者无痛胃肠镜检查中的应用
2021-01-22李鹏飞陈齐齐刘燕燕赵文静
李鹏飞 陈齐齐 刘燕燕 赵文静
徐州医科大学附属医院1麻醉科,2消化内科,3重症医学科(江苏徐州221000)
研究[1]表明,饮酒已成为导致过早死亡和残疾的主要原因,每年因饮酒直接或间接导致数百万人死亡。酗酒指的是一种慢性、反复性疾病,定义为强迫性饮酒,对饮酒失去控制,不饮酒时处于负面情绪状态[2]。在我国,酗酒人数在持续增加,酗酒严重危害身体健康,包括诱发肿瘤、损害多器官功能等,其中酗酒相关的消化道肿瘤约占50%以上[3]。酗酒也会对胃肠道造成直接损害,如胃肠道括约肌张力下降、胃酸排出障碍等,临床上以胃炎和胃十二指肠溃疡常见[4],通常需要内窥镜检查。然而,内窥镜侵入性操作带来的痛苦和不适使患者难以忍受,常导致检查效果不满意甚至失败,接受内窥镜检查的患者需要辅以镇静帮助完成检查。丙泊酚是一种起效迅速、作用时间短、苏醒迅速的静脉麻醉药,广泛应用于无痛胃肠镜检查[5]。长期大量饮酒诱导肝药酶活性增加及中枢神经系统GABA 受体数量的下降,导致镇静药的药效降低。与不饮酒患者相比,酗酒患者需要更高剂量的丙泊酚达到相同的镇静深度[6],增大丙泊酚剂量加深镇静深度时伴随着剂量相关的不良反应[7-9];另一方面酗酒患者对缺氧的耐受力较差。大剂量丙泊酚势必会增加麻醉的风险,威胁患者生命安全,导致检查中断,联合其他镇静剂可能会降低麻醉风险。右美托咪定[10]作为一种高选择性α2受体激动剂,能够抑制交感神经系统,提供剂量依赖性的镇静、镇痛、抗焦虑作用。以往的研究主要集中在常规剂量的右美托咪定使用上,但是常规剂量的右美托咪定心血管的抑制作用较明显,小剂量右美托咪定的副作用小,在酗酒患者中的相关研究十分少见,临床效果仍尚不清楚。本研究旨在探究小剂量右美托咪定能否改善酗酒患者的镇静效果和减少不良反应的发生,以期获得一个更加优质的镇静方案。
1 对象与方法
1.1 研究对象选取于2018年7月至2020年6月在徐州医科大学附属医院行无痛胃肠镜检查的154 例酗酒患者纳入本试验,通过随机数表法将所有患者随机分为右美托咪定+丙泊酚组(观察组)和安慰剂+丙泊酚组(对照组),各77 例。术前1 d均进行充分麻醉前评估。本研究已通过医院伦理委员会批准,所有患者自愿参与本试验并签署知情同意书。
1.1.1 入选标准(1)符合酗酒诊断标准[11],即AUDIT 量表(酒精使用障碍筛查量表)评分≥8 分;(2)ASA(美国麻醉医师协会)分级为Ⅱ或Ⅲ级;(3)年龄在18 ~65 岁之间;(4)患者自愿参加研究并签署知情同意书。
1.1.2 排除标准(1)既往临床诊断认知功能障碍或长期服用精神类药物;(2)严重的肝、肾、肺脏疾病;(3)6 个月以内曾出现心肌梗死;(4)控制不佳的高血压(收缩压> 160 mmHg)和严重的冠心病;(5)对鸡蛋、大豆、海鲜及本研究的药物过敏;(6)心动过缓(HR < 60 次/min),心脏传导阻滞患者;(7)妊娠或哺乳期妇女。
1.1.3 剔除标准(1)中途要求退出试验;(2)不服从试验的安排或约定;(3)肠道准备不满意。
1.2 麻醉方法
1.2.1 检查前准备所有患者常规进行胃肠道准备、禁食禁饮及麻醉前服用10 mL 盐酸利多卡因胶浆(江苏济川药业集团有限公司,国药准字H10880008)。入室后立即开放外周静脉,通过监护仪(通用电气医疗信息技术公司,SHQ11491877GA)持续监测心电图、脉搏氧饱和度,每3 min 自动测量一次无创袖带血压并记录MAP;酒精清洁皮肤后,将一次性、低阻抗BIS 传感器(浙江一洋医疗科技公司,PC⁃1801303125)粘贴在正中和右前额,监测BIS值,维持在50 ~60[12-13];麻醉后置入鼻咽管(河南驼人医疗器械有限公司,20150046),通过鼻咽管吸入4 L/min 的氧气;将PETCO2传感器连接鼻咽管监测PETCO2。
1.2.2 麻醉实施观察组在检查前10 min 通过微量注射泵泵注右美托咪定(扬子江药业,国药准字H20183220)0.3 μg/kg,随后静脉注射丙泊酚(北京费森尤斯卡比医药公司,国药准字J20160089)1.5 mg/kg;对照组患者同样方法泵注等容量的0.9 %氯化钠(中国大冢制药有限公司,国药准字H20043271),丙泊酚注射方法同观察组。等待患者呼吸缓慢平稳、睫毛反射消失、全身肌肉松弛即可开始内镜(胃镜:EG⁃601WR,日本富士公司;肠镜:EC⁃601WC,日本富士公司)操作,检查过程根据患者的BIS 值和术中体动反应,间断注射丙泊酚0.2 ~0.5 mg/kg[13]直至检查结束。
1.2.3 不良反应的处理当出现持续心动过缓(HR < 50 次/分),可静脉注射硫酸阿托品注射液(华润双鹤药业公司,国药准字H11020766)0.2 ~0.5 mg;当出现收缩压降低超过基础水平30%时,可静脉注射盐酸麻黄碱注射液(东北制药集团沈阳第一制药公司,国药准字H21022412)5 ~15 mg;当SpO2<90%时,立即予以正压通气[14-15]。内镜检查结束后立即送入麻醉后恢复室(post⁃anesthesia care unit,PACU),当改良Aldrete 评分≥9 分时[16],可允许出院。以上由同一名经验丰富的麻醉医生进行麻醉的实施和管理和同一名经验丰富的内镜医生进行检查操作。
1.3 观察指标
1.3.1 主要结局指标平均SpO2,计算方法为麻醉至苏醒期间每3 分钟记录一次SpO2,即可算出平均SpO2。
1.3.2 次要结局指标丙泊酚用量、诱导时间(从诱导开始至达到开始检查标准)、检查时间、苏醒时间(从检查结束到配合指令动作)、出院时间(检查结束至离开手术室的时间)、术中体动反应率[体动反应分级标准[17]:(1)Ⅰ级:无体动反应;(2)Ⅱ级:轻微体动,不影响手术操作;(3)Ⅲ级:明显体动,严重影响手术操作,需暂停手术。发生率(%)=(Ⅱ级+Ⅲ级)/单组总例数×100、内镜医师满意度(由内镜医生在手术结束时按从1 ~10 进行评分)、患者满意度(由患者在出院时从1 ~10 进行评分)。
1.3.3 其他指标记录患者的一般资料,包括年龄、性别、体质量指数(BMI)、ASA 分级。分别于入室时(T0)、麻醉后(T1)、胃镜检查开始时(T2)、胃镜检查开始后5 min(T3)、胃镜检查结束时(T4)、结肠镜检查开始时(T5)、结肠镜检查结束时(T6)记录HR、MAP 和RR。使用数字疼痛评分法(NRS)评估患者出院时腹痛程度,用0 ~10 共11 个数字代表不同程度的疼痛,0 分代表“无痛”,10 分代表“最痛”,0 ~3 分为轻度,4 ~6 分为中度,7 ~10 分为重度。
1.3.4 不良反应低血压、心动过缓(HR < 60 次/min)、呼吸暂停(PETCO2曲线消失30 s 以上)、恶心呕吐、阿托品和麻黄碱的使用。
1.4 统计学方法使用IBM SPSS 23.0 版本统计学软件对所有数据进行处理。首先Shapiro Wilk检验对计量资料进行正态性检验,使用Levene 检验来评估方差齐性,正态分布的计量资料采用均数±标准差表示,两组间比较采用t检验,组内比较采用配对样本t检验;不符合正态分布的计量资料采用M(P25,P75)表示,两组间比较采用非参数检验(Mann⁃WhitneyU)。计数资料以率表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 一般临床资料共160 例患者符合纳入排除标准,其中4 例中途退出试验和2 例患者肠道准备不满意被剔除,最终纳入154 例酗酒患者,每组77例。两组患者在年龄、性别、BMI、ASA 分级等指标间的差异无统计学意义(P>0.05)。见表1。
2.2 麻醉和内镜检查相关的指标比较观察组的丙泊酚用量[(278.28 ± 30.77)mgvs.(309.47 ±30.89)mg)]、诱导时间[(26.70 ± 3.00)svs.(46.30± 3.67)s]、苏醒时间[(9.07±0.99)minvs.(10.64 ±1.10)min]、出院时间[(28.87±3.41)minvs.(34.69± 3.66)min)]明显低于对照组,差异有统计学意义(P< 0.05);而两组在检查时间方面的比较差异无统计学意义(P> 0.05)。观察组的平均SpO2[(95.13±2.01)%vs.(93.12±1.94)%]、内镜医师满意度[(9.03±0.76)分vs.(7.79±1.03)分]明显优于对照组,差异有统计学意义(P< 0.05);而两组的患者满意度差异无统计学意义(P> 0.05)。见表2。
表1 两组酗酒患者的一般资料比较Tab.1 Comparison of general information of two groups of alcoholism ±s
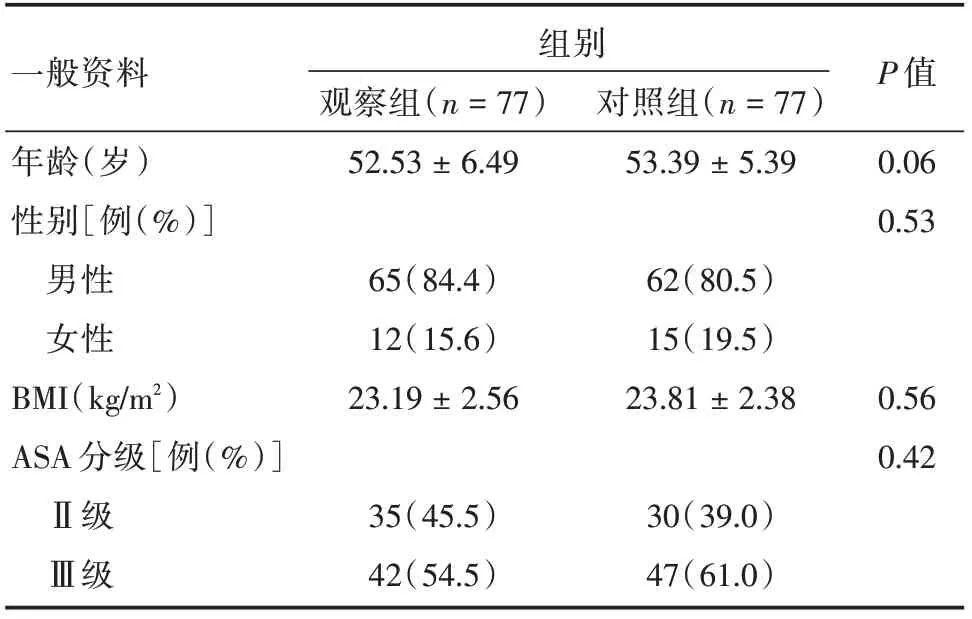
表1 两组酗酒患者的一般资料比较Tab.1 Comparison of general information of two groups of alcoholism ±s
一般资料年龄(岁)性别[例(%)]男性女性BMI(kg/m2)ASA 分级[例(%)]Ⅱ级Ⅲ级组别观察组(n=77)52.53±6.49 65(84.4)12(15.6)23.19±2.56 35(45.5)42(54.5)对照组(n=77)53.39±5.39 62(80.5)15(19.5)23.81±2.38 30(39.0)47(61.0)P 值0.06 0.53 0.56 0.42
表2 两组酗酒患者麻醉和检查相关指标比较Tab.2 Comparison of related indicators of anesthesia and examination between the two groups of alcoholism±s
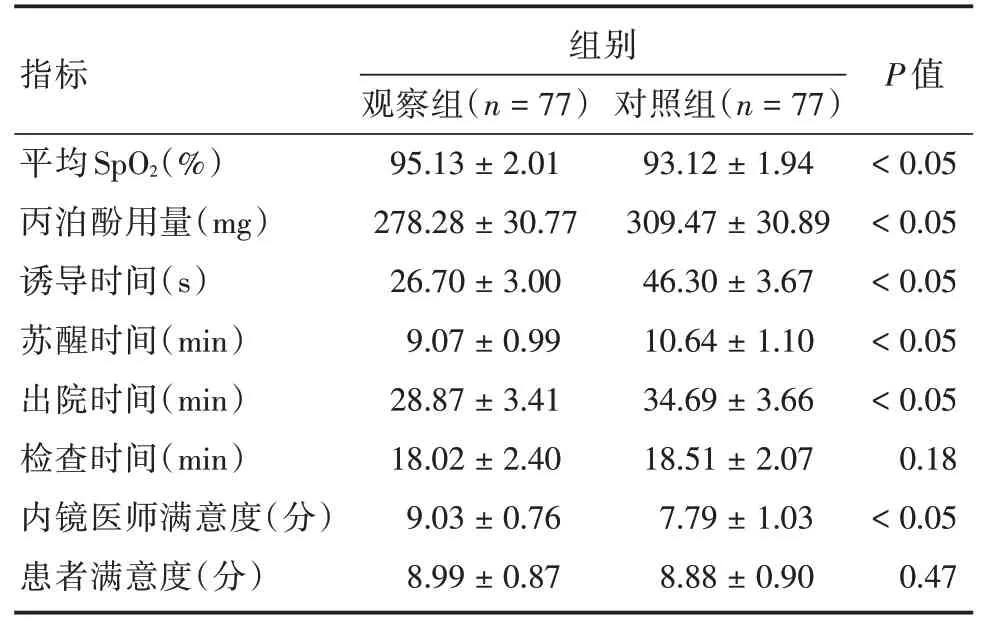
表2 两组酗酒患者麻醉和检查相关指标比较Tab.2 Comparison of related indicators of anesthesia and examination between the two groups of alcoholism±s
指标 观察组(n=77)组别对照组(n=77)P 值平均SpO2(%)丙泊酚用量(mg)诱导时间(s)苏醒时间(min)出院时间(min)检查时间(min)内镜医师满意度(分)患者满意度(分)95.13±2.01 278.28±30.77 26.70±3.00 9.07±0.99 28.87±3.41 18.02±2.40 9.03±0.76 8.99±0.87 93.12±1.94 309.47±30.89 46.30±3.67 10.64±1.10 34.69±3.66 18.51±2.07 7.79±1.03 8.88±0.90<0.05<0.05<0.05<0.05<0.05 0.18<0.05 0.47
2.3 各时间点的HR、MAP 和RR 比较两组患者在T0时刻的HR、MAP 和RR 比较差异无统计学意义(P> 0.05)。麻醉诱导后的T1时刻,两组HR、MAP 和RR 出现下降,较T0时刻差异均有统计学意义(P< 0.05)。T1~T5时刻,对照组的MAP 较观察组患者更低,差异有统计学意义(P<0.05);T1~T6时刻,观察组患者的HR 均低于对照组,差异有统计学意义(P< 0.05)。T1时刻两组的RR 差异有统计学意义(P< 0.05),其余时间点差异均无统计学意义(P>0.05)。见表3。
表3 两组酗酒患者不同时间点HR、MAP 和RR 的比较Tab.3 Comparison of HR,MAP and RR between the two groups of alcoholism at different time points ±s

表3 两组酗酒患者不同时间点HR、MAP 和RR 的比较Tab.3 Comparison of HR,MAP and RR between the two groups of alcoholism at different time points ±s
注:与对照组比较,*P<0.05;与T0比较,#P<0.05
组别观察组对照组时间T0 T1 T2 T3 T4 T5 T6 T0 T1 T2 T3 T4 T5 T6指标HR(次/min)81.16±8.98 63.99±7.26#*73.70±8.58#*75.56±8.66#*71.10±8.35#*73.90±8.72#*78.96±9.66#*83.32±8.33 70.71±7.43#89.42±7.63#85.32±7.43#79.57±6.81#76.79±6.72#82.69±7.43#MAP(mmhg)81.92±7.04 69.69±6.57#*72.88±6.74#*73.42±5.55#*73.19±4.87#*77.36±5.66#82.53±7.08 82.83±6.98 65.77±5.41#68.47±5.27#66.82±5.25#69.52±5.67#78.06±6.34#82.90±7.01 RR(次/min)17.04±1.90 13.06±1.95#*11.86±1.80#12.64±2.00#12.51±1.99#13.06±2.36#14.12±2.36#17.00±1.89 11.82±1.74#12.14±1.79#13.17±1.85#12.62±1.97#13.69±2.17#14.29±2.27#
2.4 两组患者出院时NRS 的比较观察组患者主要为轻度腹痛,程度较轻;而对照组重度腹痛患者明显多于观察组,且差异有统计学意义(P<0.05)。见表4。
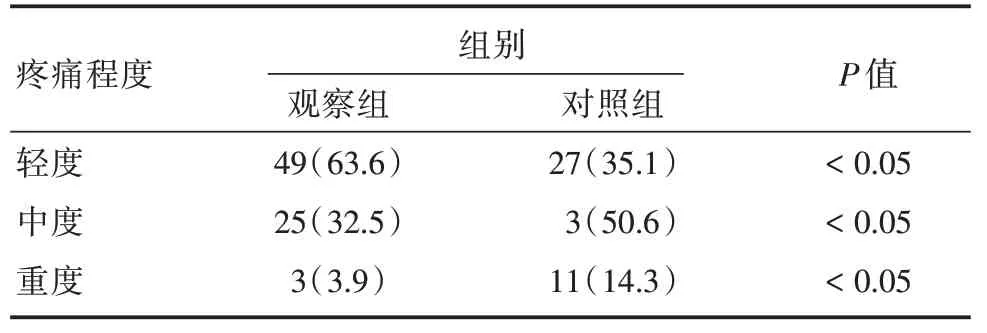
表4 两组酗酒患者出院时腹痛的比较Tab.4 Comparison of abdominal pain on discharge from two groups of alcoholism 例(%)
2.5 两组不良反应的比较观察组患者总的不良反应发生率明显低于对照组患者。两组患者在低血压、心动过缓、体动反应、呼吸暂停方面的差异有统计学意义(P<0.05),而血管活性药的使用、恶心呕吐的差异无统计学意义(P>0.05)。见表5。
3 讨论
调查表明[18]每一个酗酒患者都需要内镜检查以排除或治疗消化道疾病。然而,关于酗酒对麻醉影响的确切机制尚不清楚,多数研究认为长期饮酒诱导肝药酶活性增强,增加药物代谢速率,导致药效降低[19];另一方面酗酒使中枢神经系统的γ⁃氨基丁酸受体(GABA)亚基结构发生改变、表达下调,从而导致酗酒患者对全身麻醉药的耐受,敏感性下降[20]。对酗酒患者进行麻醉时,可能需要更多麻醉药来获得满意的效果。右美托咪定作为α2受体激动剂,通过作用于α2受体而非GA⁃BA 受体产生镇静作用,可避免过量麻醉药物和交叉耐受现象,对心血管系统的影响也较小。在KARANTH等[21]一项研究中发现使用负荷量的右美托咪定组较丙泊酚组患者出现了显著的血压下降;也有研究[22]发现,与高剂量右美托咪定相比,低剂量右美托咪啶具有相似的临床效果,但心血管及呼吸功能抑制明显减少。随着内镜技术的快速发展,内镜检查已成为临床上不可或缺的工具,直视下诊断和治疗的优势使得胃肠道疾病得以早发现、早治疗,尤其是酒精相关的胃肠病变。对于此类特殊的患者,麻醉的实施和管理成为了重中之重。目前传统的镇静方法主要围绕着使用丙泊酚和阿片类药物,但是酗酒患者的病理生理变化使其难以耐受大剂量丙泊酚,从而产生严重副作用;另外,酗酒患者往往对阿片类药物的耐受,导致效果不佳。本研究探讨了应用小剂量右美托咪定在酗酒患者的价值,并得出了具有临床意义的结论。
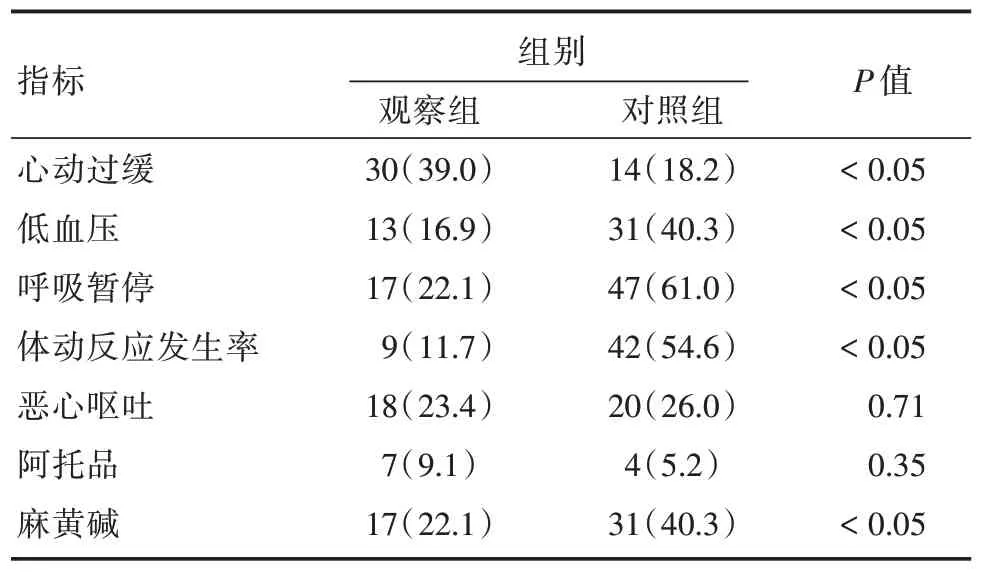
表5 两组酗酒患者的不良反应比较Tab.5 Comparison of adverse reactions between the two groups of alcoholism 例(%)
本研究发现在同等镇静水平下观察组患者平均SpO2高于对照组,呼吸暂停的发生率低于对照组,说明观察组患者的呼吸功能抑制程度较轻,安全性高于对照组镇静方案。在MAGAZINE 等[23]的一项关于应用小剂量右美托咪定和咪达唑仑在支气管镜检查的研究中发现小剂量右美托咪定组患者无一例出现低血氧症,对比咪达唑仑组有明显的优势。这与本研究的结果相似。这些发现可能是由于大剂量和反复追加丙泊酚用于满足良好的镇静,导致呼吸功能的抑制较重;而小剂量右美托咪定不仅提供优质的镇静效果,且无呼吸功能抑制作用[24]。
本研究发现观察组的丙泊酚用量明显低于对照组的患者。丙泊酚的不良反应呈剂量相关性,一般注药速度越快,药量越大,心血管及呼吸功能的抑制作用就越明显。观察组联合小剂量右美托咪定的应用使酗酒患者在诱导阶段更容易达到内镜检查所需的镇静水平,丙泊酚的需求量也明显降低。这一结果与JI等人[25]的发现一致,可能是由于α2肾上腺素能受体激动剂介导的镇静和镇痛作用与丙泊酚的镇静作用相叠加,从而达到所需的镇静水平;另一方面,观察组患者的苏醒时间及出院时间也较对照组更短,可使内镜中心的周转率明显提高。这与孟灵梅等的研究[26]得出了相同的结论。观察组的医师满意度高于对照组,差异有统计学意义。这可能因为观察组患者需要正压通气的几率低,体动反应少[25],不需要频频繁的暂停检查操作;另一方面,右美托咪定可以抑制胃肠道的蠕动。而两组的患者满意度无明显差异,可能主要因为两组患者都处于镇静状态,对外界无感知能力。
本研究还发现观察组镇静期间各时间点的MAP、RR 变化较对照组更平稳,虽然观察组患者的心动过缓的发生率高于对照组,但是一般都在50 次/min 以上,通常不需要药物处理[27],两组的阿托品使用率的差异无统计学意义,而观察组麻黄碱的使用率明显低于对照组,可以看出小剂量右美托咪定的应用明显提高了麻醉的安全性。这与多项研究的结果是符合的。
但本研究存在一定的局限性,首先样本量较少;其次鉴于国内的饮酒文化,男性饮酒数量明显多于女性,本研究中同样出现了男性酗酒患者较多的现象,因此后期临床试验应尽可能在女性酗酒患者中开展,以验证小剂量的右美托咪定的有效性;未进行更长时间的随访观察,后续的试验应该增加随访时间。未来,仍需要进行多中心,大样本的前瞻性研究进一步证实。
综上所述,小剂量右美托咪定能够改善酗酒患者的镇静效果,提供更加有效且安全的镇静,降低了不良反应的发生,加快内镜中心的周转率,为临床上这一特殊人群提出了一个新的治疗思路,但对酗酒患者所需的最佳使用剂量仍需进一步的试验探索。
