时差成像系统对IVF-ET结局的改善及其优选模型初探
2021-01-21李国臻耿亚松杨志伟陶林林戴芳芳郑波
李国臻,耿亚松,杨志伟,陶林林,戴芳芳,郑波
(邢台不孕不育专科医院/邢台生殖与遗传专科医院,邢台 054000)
体外受精-胚胎移植(IVF-ET)中为了获得好的临床结局,通常需要优选1~2枚胚胎移入子宫。迄今为止,根据不连续时间点观察胚胎发育情况优选胚胎是最实用的经典方法,然而通过简单的形态学评分并不能了解其卵裂过程的精确变化。虽然将胚胎多次移出培养箱观察可以获得更多发育信息,但长时间暴露于培养箱外会改变胚胎培养环境的温度、湿度及气体含量[1]。
时差成像 (time-lapse imaging,TLI) 系统克服了这一缺点,不仅能稳定胚胎培养条件,而且提供了一种动态评估胚胎发育潜能的新方法,然而如何规范的使用TLI技术目前还没有达成共识,且相对于常规胚胎优选方案,TLI的使用是否确实能提高胚胎鉴别能力、使患者尽早获得妊娠,尚存在争议[2],且人工智能尚不能完成TLI的胚胎优选,巨量的胚胎发育资料分析大大增加了胚胎学家的工作量,使TLI在辅助生殖中的应用受到局限。因此结合实际工作,我们提出了一种简单的形态学结合动力学的胚胎优选方案,通过比较TLI培养与常规培养的胚胎结局和妊娠结局,尝试探讨TLI的临床应用价值,以期为TLI技术在IVF-ET中的使用规范制定上提供参考。
材料和方法
一、研究对象
回顾性分析2019年6~11月在我院行IVF/ICSI-ET治疗的610个周期。其中使用TLI系统培养的周期数为67例(TLI组),新鲜周期移植34例;常规培养周期543例(常规组),新鲜周期移植262例。纳入标准:常规长方案促排卵后行IVF或ICSI;因女方输卵管因素和卵巢高反应或男方因素接受辅助生殖治疗;均为首次辅助技术助孕。排除标准:子宫内膜异位、盆腔炎等宫腔和盆腔病变;子宫畸形和染色体异常患者。
二、研究方法
1.胚胎培养:常规组的受精卵在预平衡6 h的盖油卵裂培养液微滴中培养3 d。TLI组的time-lapse培养皿按照说明书制作,于受精后放入卵裂培养微滴中孵育3 d,两组胚胎的培养环境均为6%CO2和5%O2,受精卵发育第3天尽量抽净卵裂培养液,重新注入预平衡的囊胚培养液以达到半量换液的目的。
2.促排方案:采用常规长方案促排卵,女方在黄体期肌肉注射促性腺激素释放激素激动剂(GnRH-a,达菲林,益普生,法国),达到降调节要求后,给予重组促卵泡β素(普利康,Merck Sharp & Dohme,英国)或尿促性素(乐宝得,丽珠制药)促排卵,定期通过阴道B超监测卵泡发育情况,当1/3卵泡直径≥18 mm时肌肉注射HCG(丽珠制药)5 000~10 000 U,36.5 h左右B超引导下经阴道穿刺取卵,卵冠丘复合体置于37℃、6%CO2培养箱中培养。
3.体外受精和胚胎移植:受精方式分为IVF和ICSI两种。IVF受精:HCG后39~40 h体外受精,受精密度为2万条精子每个卵母细胞,受精后4~6 h拆除卵子周围颗粒细胞,观察受精情况酌情行早补救ICSI。ICSI:HCG后40~42 h选择成熟卵母细胞进行ICSI。在受精后第3天,根据卵裂球数目、大小和碎片等情况进行形态学评分:Ⅰ级为卵裂球大小均匀,形态规则,胞质均匀清晰,无碎片或碎片率<10%;Ⅱ级为卵裂球大小均匀或略不均匀,形态欠规则,无碎片或碎片率10%~20%;Ⅲ级为卵裂球大小不均,形态欠规则,碎片率20%~50%;Ⅳ级为卵裂球大小严重不均,碎片率>50%。级别在Ⅲ级及以上的胚胎为D3可用胚胎。
4.胚胎优选方案:常规胚胎优选方案选择正常受精、胚胎形态学评分最优的1~2枚胚胎移植入子宫。TLI组结合胚胎形态学和动力学方案优选胚胎,需移植前回查确保非多精受精来源胚胎,并尽量排除异常卵裂模式、PN转换、逆卵裂等异常发育来源胚胎[3-4];若不能根据形态学选择出最好的胚胎移植或冷冻,以受精为起始时间注释发育动力学参数:受精至二细胞时间(T2)、受精至三细胞时间(T3),以及依次T4、T5、T6、T7和T8,通过比较实际分裂与理想时间的吻合度择优移植或冷冻(表1);若仍然无法区分出最好的胚胎,根据动力学参数CC1=T3-T2(8.5~14 h)、CC2=T4-T3(越短越好)、CC3=T5-T3(9~15 h)、S3=T8-T5(越短越好)优选胚胎[5-8]。
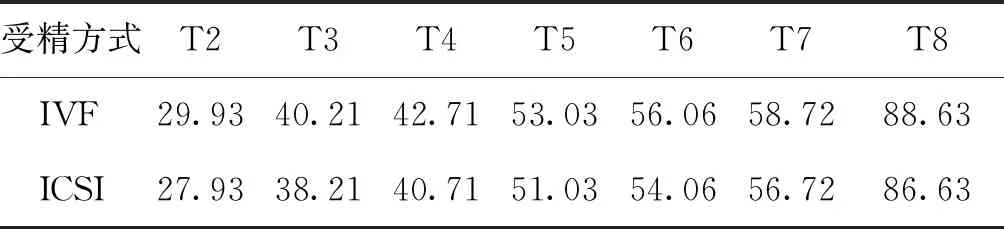
表1 不同受精方式的胚胎发育动力学理想时间(h)
5.黄体支持和妊娠确定:取卵当日即肌肉注射黄体酮注射液(浙江仙琚)进行黄体支持。视HCG注射日E2水平,移植日给予适量雌二醇(补佳乐,拜耳医药,德国)补充,移植当日常规使用黄体酮(安琪坦,博赏医药,法国)口服或阴道用药进行黄体支持。移植后14 d查血HCG确定HCG阳性,移植后28 d行B超检查,见孕囊确定临床妊娠。
6.观察指标:高龄占比(≥39岁患者数/全部患者数×100%);可用胚胎数(取卵周期冷冻胚胎数+新鲜移植胚胎数);D3可用胚胎(受精后第3天级别在Ⅲ级及以上的胚胎);囊胚形成率(形成囊胚数/培养囊胚数×100%);卵母细胞利用率(可用胚胎数/获卵数×100%);临床妊娠率(临床妊娠例数/移植例数×100%);种植率(孕囊数/移植胚胎数×100%)。
三、统计学处理
结 果
一、两组患者的基础资料和胚胎结局比较
两组患者间女方年龄、不孕年限、BMI、基础FSH水平、HCG日激素水平、获卵数、2PN数、可用胚胎数、优质胚胎数和囊胚形成率均无显著性差异(P>0.05);TLI组的卵母细胞利用率显著高于常规组(P<0.05)(表2)。
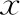
表2 两组患者基本情况和胚胎结局比较[(-±s),%]
二、两组间临床妊娠结局的比较
常规组543例患者中有262例进行了新鲜周期移植,TLI组67例患者进行新鲜周期移植的有34例。两组新鲜移植患者间基本资料、获卵数、正常受精率、囊胚形成率均无显著性差异(P>0.05);两组间移植日子宫内膜厚度和移植胚胎个数也无显著性差异(P>0.05);TLI组的种植率和临床妊娠率较常规组偏高,但无显著性差异(P>0.05)(表3)。
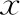
表3 两组中新鲜周期移植患者间临床结局的比较[(-±s),%]
三、新鲜周期不同亚组间临床妊娠结局的比较
根据女方年龄、获卵数和D3可用胚胎数/移植个数进行的亚组分析显示,不同年龄段TLI组的种植率和妊娠率较常规培养组均略有提高,但无显著性差异(P>0.05);获卵数≥10和D3可用胚胎数/移植个数>3时,TLI组的种植率和临床妊娠率较常规培养组有增高趋势,但无显著性差异(P>0.05)(表4)。

表4 不同亚组间临床妊娠结局的比较(%)
讨 论
时差成像系统已在IVF-ET中的广泛应用,观察系统和培养系统一体化的抽屉式时差成像培养系统具有更稳定的培养环境、数据可追溯性等优点[9],胚胎动力学在胚胎优选上的应用显著提升了首次移植种植率和临床妊娠率[10-11]。有学者提出时差成像培养系统需要在卵母细胞受精早期脱颗粒,为了获得清晰的图像信息而过度操作带来的机械刺激可能损伤胚胎,且频繁的曝光也可能不利于胚胎发育。通过比较时差成像培养系统和常规培养系统的正常受精数、可用胚胎数、囊胚形成率和卵母细胞利用率,我们发现时差成像培养系统的正常受精数、可用胚胎数、囊胚形成率略有增加,而卵母细胞利用率显著增高(P<0.05)。TLI回顾胚胎发育全过程,避免了常规培养一过式观察错过两原核出现的时间段,可能与TLI具有较好的胚胎结局相关。常规胚胎培养为了获得更多的胚胎发育信息,需要多次将胚胎拿出培养箱外观察,长时间暴露于培养箱外会改变胚胎培养环境的温度、湿度及气体含量。虽然时差成像培养系统需要频繁的曝光胚胎,但光源多采用无害的长波长光,且累计曝光时长远远小于常规胚胎培养系统[12]。
目前关于胚胎动力学应用于胚胎选择以提高胚胎着床率的研究已有报道,大量胚胎发育动力学参数如CC1、CC2、S2、CC3、S3已被证实可以预测胚胎能否种植成功[13]。目前人工智能没有完全运用于时差成像培养系统,大量的胚胎注释工作增加了胚胎学家的时间成本,且时差成像培养箱和专用的胚胎皿增加了医疗成本,严重限制了时差成像培养系统在临床的应用。因此我们提出了一种胚胎形态学初筛结合胚胎动力学优选胚胎的简单方案(详见方法学中的胚胎优选方案)。通过对比发现TLI组和常规培养组的基础资料、胚胎结局没有显著差异,移植日子宫内膜厚度和移植胚胎数类似,但TLI组的种植率和临床妊娠率较常规培养组略有增加。为了寻找适合TLI培养的人群,我们对女方年龄、获卵数、D3可用胚胎数/移植个数进行了亚组分析,我们发现TLI可提升不同年龄段患者的临床妊娠结局,获卵数>10个或D3可用胚胎数/移植个数>3时,TLI胚胎优选方案可以连续性记录胚胎发育的全过程,有效观察到异常卵裂模式[3-4]、PN转换、逆卵裂现象[14];移植前回查原核形成过程,可以避免多精受精胚胎漏检,排除多核现象[15],同时结合胚胎动力学筛选胚胎有望显著提升移植胚胎的种植率和临床妊娠率。因此,在可供选择胚胎较多时,TLI胚胎优选方案相对常规形态学胚胎选择可能具有较大的优势。
综上所述,时差成像培养系统具有较高的卵母细胞利用率,TLI胚胎优选方案简单、操作性强,可望提升胚胎种植率和临床妊娠率;获卵数>10个或D3可用胚胎数/移植个数>3个而预计胚胎结局较好时,时差成像培养系统可望提升IVF-ET的临床妊娠结局。后续我们将扩大数据量继续观察TLI系统以及TLI胚胎优选方案的临床应用价值。
