低剂量CT引导下肺小结节穿刺活检术的临床应用
2021-01-20李小华战跃福陈建强中南大学湘雅海口医院海南海口570208海南医学院第一附属医院海南海口570208
李小华,战跃福,谈 顺,陈建强 (.中南大学湘雅海口医院,海南 海口 570208;2. 海南医学院第一附属医院,海南 海口 570208)
随着居民健康意识的提高及低剂量胸部CT筛查在临床中的广泛应用,孤立性肺小结节(SPN,solitary pulmonary nodules)的检出率明显增加,据报道50岁以上长期吸烟者的检出率高达8%~51%[1],随着SPN患者的增多对其合理的诊治措施制定成为当今医学界的重点和难点。SPN一般无典型的影像学特征及临床表现,特别是一些靠近胸膜的小结节,痰脱落细胞学检查及纤维支气管镜检查阳性率往往很低,对结节的定性诊断价值有限[2]。CT引导下经皮肺穿刺活检术[Computed tomography(CT)-guided percutaneous transthoraciccore needle biopsy ,PTNB]作为一种微创性检查技术,由于其阳性率高、创伤小、费用低等优势已成为目前诊治SPN的首选方法[3-6]。但是PTNB整个过程通常需要经过多次扫描来确定和调整穿刺的位置及深度,致使患者在短时间所受有效辐射剂量十分大,因此PTNB的辐射暴露越来越得到关注。近年来低剂量CT技术不仅在肺部体检筛查中[7],也广泛应用在PTNB手术中来降低患者的辐射剂量。然而低剂量CT技术会导致病灶边缘硬化效应及图像密度分辨率降低等缺陷,因此对于直径<30 mm的SPN行低剂量CT引导下PTNB术的可行性目前尚缺乏大宗数据报道。为此,本研究采用同时降低管电压和管电流的情况下达到降低辐射量的目的,评估其对SPN穿刺的成功率、诊断准确性、并发症发生率和辐射剂量。
1 资料与方法
1.1研究对象:选取2010年~2016年在我院行SPN穿刺患者709例的实施由我院医学伦理委员会批准,患者术前皆签署知情同意书,包括告知辐射剂量、操作风险等信息。所有患者需满足以下条件:①单个球形或椭圆形结节直径≤3 cm,周围完全被充气的肺组织包围,并无相关的肺不张、肺门增大或胸膜腔积液;②穿刺具备有效的进针路径:术前操作者根据已知的影像学检查评估穿刺路径,避免肺大疱、明显肺气肿、近端较粗大肺血管、气道等情况;③评估患者凝血功能、心肺功能和身体状况是否能够耐受。
1.2成像参数:CT机(GE Light Speed 64层螺旋CT机):按CT成像参数分为常规剂量组(Ⅰ组:120 kVp,100 mAs)286例与低剂量组(Ⅱ组:100 kVp,50 mAs)423例,5 mm层厚,5 mm间距,螺距1.5,床速15 mm/s,标准算法重建,窗宽2 000~2 500 HU、窗位-300~-500 HU。
1.3操作方案:所有穿刺术皆由具有3年以上工作经验的副主任医师及一名助手(主治医师)操作完成,根据病灶所在的位置,患者选择仰卧、俯卧或侧卧位,嘱患者采取舒服姿势并保持固定、平静呼吸。在体表适当部位放置定位标尺,CT扫描后通过测量确定最佳穿刺点、进针方向、角度以及预计穿刺的深度,并用记号笔标记好穿刺点。以穿刺点为中心,常规消毒铺巾,2%利多卡因局部浸润麻醉至胸膜,穿刺时嘱患者吸气后屏住呼吸,快速进针穿过胸膜至肺内病灶边缘,通过调整并测量进针的深度,进一步穿刺至病灶中心;上下邻近层面小范围薄层螺旋扫描以确定针尖在病灶内。采用美国巴德全自动活检枪,18G穿刺针在屏气状态下击发自动活检针,获取组织标本后快速拔出穿刺针,为避免组织标本与血液发生凝固迅速利用无菌注射针将标本放入10%中性福尔马林固定液中固定,取组织2条(1.5 cm)送病理检查。取材结束后行CT扫描了解是否存在气胸及出血等其他并发症情况,并做好相关记录,同时将穿刺所得标本送病理科做组织学和细胞学检查。术后嘱患者平卧休息避免剧烈咳嗽,如有胸闷、咯血等不适立即告知管床医师,必要时对症处理。在整个手术过程中使用铅围脖、铅围裙等措施对患者重要部位进行放射防护。
1.4数据处理:统计患者的年龄、性别,记录靶病灶的大小、部位、进针距离(胸膜沿针道达到病灶的深度)、病灶性质和患者的体位,进针次数和组织标本数量以及术后并发症(记录术后2 d随访记录和术后CT表现),通过最终CT扫描或随访X线片评估气胸的发展。根据患者的症状和病历,记录咯血、空气栓塞等并发症。操作时间指进行皮下局部麻醉开始至最终CT扫描的时间间隔,辐射剂量和平均剂量长度乘积(DLP)由剂量报告中的数值得到,有效剂量通过DLP和转化因子进行计算。
穿刺成功为CT扫描显示针尖位于靶病灶内,病理诊断为典型恶性肿瘤定义为真阳性,特异性良性病理诊断如错构瘤或肺结核定义为真阴性。另外,非特异性的良性病变如慢性炎性病变或非肿瘤样病变,随访影像显示直径减少20%或2年以上大小没有改变为真阴性;如不符合上述为不确定标准;病理诊断为非特异性良性病变如手术病理或重复活检确诊为恶性则被认为是假阴性。技术故障和不确定结果排除。
敏感性=(恶性病变的数目-假阴性病变的数目)/恶性病变的数目×100%;特异性=(良性病变的数目-假阳性病变数目)/良性病变数目×100%;诊断准确率=(总病变数目-假阴性或假阳性病灶数目)/总病变数目×100%。

2 结果
2.1两组患者的一般特征比较:Ⅰ组、Ⅱ组患者穿刺成功率分别为98.6%(282/286)和97.6%(413/423);两组患者术后失败的原因包括不受控制的呼吸9例、术中气胸的发生3例、穿刺针定位失败2例。两组在年龄、性别、结节大小以及病灶位置上差异无统计学意义(P>0.05)。见表1。
2.2两组患者诊断准确率:在常规剂量组282例患者成功行CT引导下肺穿刺活检术,诊断恶性病变188例,良性病变80例,其中特异性良性病理诊断44例,非特异性的良性病变36例,其余8例为不确定结节(4.6%),除188例恶性结节外6例为假阴性。常规剂量组恶性病变的敏感性、特异性和准确性分别为96.9%(188/194)、100.0%(80/80)、97.8%(276/282)。
在低剂量组中,诊断恶性病变308例,良性病变84例,包括特异性良性病理诊断40例,非特异性的良性病变44例,其余9例为不确定结节(4.6%),除308例恶性结节外12例为假阴性。低剂量组诊断恶性病变的敏感性、特异性和准确性分别为96.2%(308/320)、85.7%100%(84/84)、97.1%(401/413)。
两组之间诊断准确率差异无统计学意义(P>0.05)。见表2。
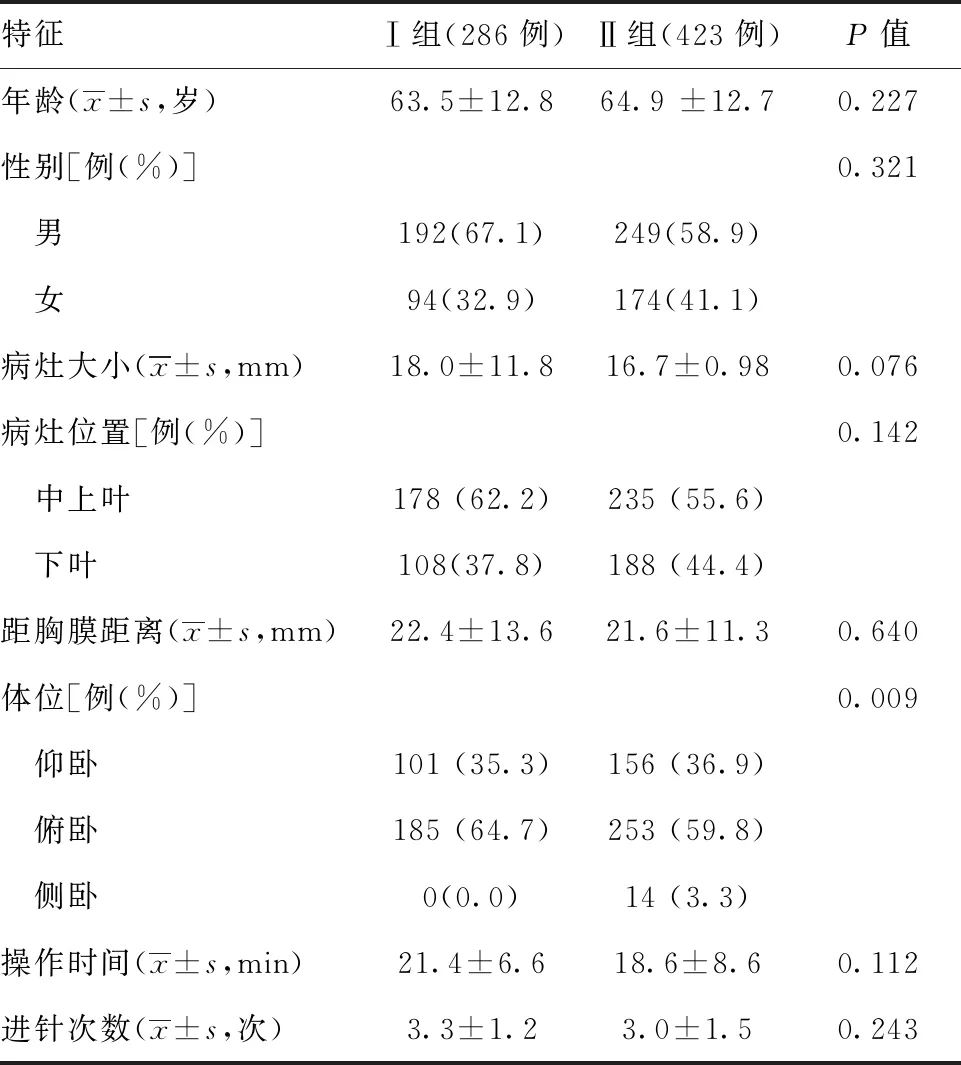
表1 两组患者120 kVp和100 kVpCT引导下经皮肺小结节穿刺活检的一般特征

表2 两组患者肺部结节的诊断准确率
2.3两组患者并发症发生率比较:常规组和低剂量组患者气胸发生率分别为18.1%和19.8%,咯血发生率分别为2.5%和2.7%。两组间差异无统计学意义(P>0.05)。见表3。
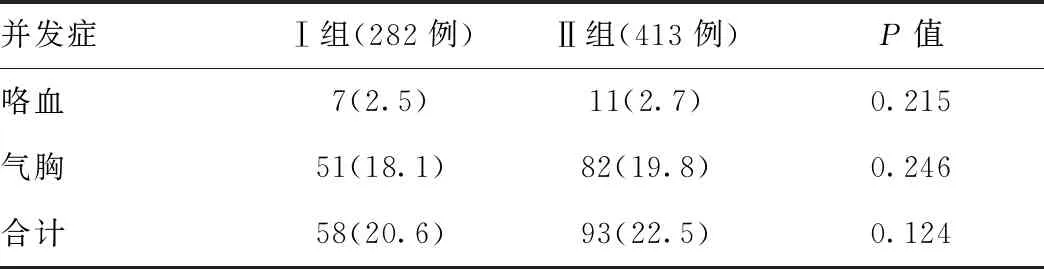
表3 两组患者相关并发症发生率比较[例(%)]
2.4两组患者辐射剂量比较:Ⅰ组DLP的平均值和有效辐射剂量分别为(89.4±110.1)mGy·cm和(1.5±1.9)mSv,Ⅱ组分别为(39.5±20.1)mGy·cm和(0.7±0.3)mSv;Ⅱ组的平均DLP和有效辐射剂量显著低于Ⅰ组,差异均有统计学意义(P<0.05)。
3 讨论
SPN的定义是指肺内单个、球形或椭圆形阴影,直径≤3 cm、周围完全被充气的肺所包围的肺部孤立的小结节病变,并无相关的肺不张、肺门增大或胸膜腔积液,SPN的早期诊断对选择治疗方案及预后有重要的临床意义。对于恶性病变,早期诊断和早期精准治疗能够大大改善患者的预后,提高患者的5年生存率,对于良性病变能够通过避免不必要的手术切除,减轻患者的心理负担和经济负担,可见对肺小结节的定性工作是目前临床面临的主要问题。PTNB对SPN的性质进行鉴别十分有效[8-10],但PTNB需要反复多次扫描来确定穿刺的位置及深度,调整穿刺方向,这样会在不同程度上增加患者的辐射量。降低辐射剂量是目前PTNB急需解决的重点,据统计CT目前已成为导致医源性辐射最主要的原因[11]。Naidich等在1990年首次提出了低剂量CT的概念,之后在临床中广泛应用,尤其是在肺部。CT扫描的辐射剂量随管电压、管电流、扫描时间和扫描容积增加而增大,随螺距增大而减少,所以降低辐射剂量可以通过降低管电压、管电流、增加螺距及减少扫描次数来实现,但同时也会降低图像质量及信噪比[12]。Smith JC等[13]于2011年提出低剂量CT应用于引导肺穿刺术,并认为在96%的病例穿刺中低剂量CT的图片质量可以满足穿刺的需要。但对于病灶较小的肺小结节却受到更多的因素影响,如边缘硬化效应、密度分辨率减低等,这些因素是否会影响肺小结节的穿刺准确性及成功率等相关研究鲜有报道。为此本研究通过降低管电压及管电流来降低辐射剂量,对423例肺小结节患者行低剂量CT引导下穿刺术并与常规剂量CT引导下穿刺术进行比较研究,旨在通过大宗数据研究探讨低剂量CT引导下肺小结节穿刺术的可行性。
本研究结果显示,低剂量组与常规剂量组在穿刺的准确性和安全性基本相当,差异无统计学意义(P>0.05),并且与以往使用标准剂量方案(120 kVp)研究[14-15]报告的诊断准确性相当。低剂量CT扫描图像质量的变化主要表现在噪声增大、图像颗粒增粗、对比度下降,同时会造成一定的病灶边缘硬化效应;另外会降低图像的密度分辨率,导致无法区分结节中的有效实性成分,从而影响穿刺的准确性。然而本研究显示低剂量CT的诊断准确性与常规组无明显差异。分析其原因其一是肺小结节一般密度较均匀,无明显坏死液化区,所以在穿刺过程中不影响穿刺路径的选择,可以满足穿刺所需;其二是降低管电压主要影响图像的信噪比,降低管电流主要影响图像的对比度,肺部具有自然的高对比度和较低的X线吸收率,对图像质量的影响并不明显,这也是低剂量扫描应用于肺部的基础。而且在术中CT扫描图像并不是以诊断疾病为目的,图像质量只要能够确认穿刺针和结节所在的位置,满足穿刺引导的要求,保证穿刺活检的顺利进行,所以低剂量CT扫描并未影响穿刺的成功率,也不会影响对出血、气胸等并发症的观察。
PTNB最常见的并发症是气胸及肺出血,本研究将两组并发症发生率进行对比分析,结果显示两组差异无统计学意义(P>0.05)。本研究中显示气胸的发生率(Ⅰ组18.1%和II组19.8%),与既往研究中气胸的发生率(17%~34%)相符[16-18],这可能是由于穿刺过程中具有同样的危险因素,如针道长度、胸膜穿刺次数和病变部位。肺出血的发生率(Ⅰ组2.5%和Ⅱ组2.7%)相对较低,其他研究报道约3%~6.9%[8-9]。根据本研究的结果,使用较低管电压、管电流并没有增加气胸和咯血发生的风险。
在本研究中,与常规剂量方案相比,低剂量组穿刺降低了53.3%的辐射剂量。由于辐射剂量的变化与管电压变化的平方基本成正比,所以管电压的微小变化可导致辐射剂量下降幅度较大[19]。既往有研究使用低管电压方案进行CT引导活检,该研究中的平均有效辐射剂量为2.5 mSv[20],高于本研究的0.7 mSv。因此,对于普遍应用低管电压方案进行CT引导下的肺穿刺活检仍需要进一步的临床观察。
本研究存在几个局限性:首先,由于该研究属于回顾性研究,选择的偏颇性是存在的,具体体现在研究的两组患者数量不一致,然而对两组之间的人口统计学特征进行对比差异无统计学意义(P>0.05)。第二,扫描范围容积根据靶病变的位置、大小、患者的身高、胖瘦及操作者的偏好会存在差异,没有纳入身体质量指数这个因素,这些因素可能会影响两组的辐射剂量的可比性。
综上所述,与常规剂量(120 kVp,100 mAs)相比,低剂量(100 kVp,50 mAs)CT引导下肺小结节(直径≤3 cm)的穿刺活检能显著降低辐射剂量,同时保证穿刺的准确与安全性。
