不同孔法腹腔镜治疗小儿腹股沟斜疝的效果观察
2021-01-20翟春雨
翟春雨
(商丘市第一人民医院,河南 商丘 476000)
近年来,腹腔镜手术已在临床广泛开展,最初以四孔法为主,随着医疗水平的进步及医师操作技术的提升,逐渐发展为三孔法,并进一步衍生出二孔法,在一些条件较好的医院甚至开展了单孔法。但在基层医院,二孔法的临床经验尚有待充实[1]。为此,本文对采用不同孔法腹腔镜治疗小儿腹股沟斜疝的临床效果进行了总结,现报告如下。
1 资料与方法
1.1一般资料 回顾性采集了2017年12月—2019年12月本院收治的80例小儿腹股沟斜疝患者临床资料。纳入标准:年龄≥6个月;具有手术适应证;无其他严重疾病。排除标准:既往曾行腹部手术者;依从性差者。根据采用不同孔数的腹腔镜分为两组,各40例。对照组:男37例,女3例;年龄6个月~6岁,平均(3.02±0.31)岁;病程6个月~2年,平均(1.52±0.13)年。观察组:男36例,女4例;年龄7个月~5岁,平均(2.98±0.24)岁;病程4个月~2年,平均(1.42±0.16)年。两组一般资料比较无统计学意义(P>0.05),具可比性。
1.2方法 对照组:采用三孔腹腔镜治疗,步骤如下:给予患儿全麻,采取仰卧位,于其脐下5 mm作切口,并提起两侧腹壁,放置穿刺套管(5 mm),建立气腹(8~10 mmHg),采用腹腔镜观察患儿患侧腹股沟区,评估精索、疝环等具体情况,再仔细观察是否存在隐性疝;然后,在患儿与脐平行的腹直肌外左侧及右侧分别作3、5 mm切口,同时置入匹配套管,并保留线长10 cm;经套管进入患儿腹腔,将内环口缝合,腹腔内打结,并做好相应收尾工作,手术结束。观察组:采用二孔腹腔镜治疗,步骤如下:行全麻,头高脚底位,沿脐下做约0.5 cm切口,并在直视下行5 mm腹腔镜孔,建立气腹(8~10 mmHg);于患儿脐平行处的侧腹直肌外作5 mm切口,并放置匹配的腹腔镜;腹腔镜下评估患儿患侧具体情况,并找到患侧未闭内环口,放置带线雪橇针;此后缝合,排出疝囊积液等,解除气腹,并逐层缝合切口,做好相应收尾工作,手术结束。
1.3指标评定 两组患儿手术时间、术间出血量及术后住院时间;术前及术后3 d采用酶联免疫吸附试验测定血清白细胞介素-6(IL-6),采用免疫比浊法测定血清超敏C反应蛋白(hs-CRP),采用放射免疫法测定血清皮质醇(FC);术后并发症。
2 结果
2.1对比两组患儿临床指标 观察组术间出血量、手术时间及术后住院时间均少于对照组。见表1。
2.2两组血清学指标的比较 两组术后血清IL-6及hs-CRP水平与术前比较均有升高(P<0.05),但观察组升高幅度低于对照组;两组术后血清FC水平均有降低(P<0.05),但对照组降低幅度大于对照组。见表2。
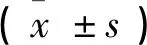
表1 对比两组患儿手术指标
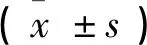
表2 两组血清学指标比较
2.3两组术后并发症情况 观察组:40例患者中,发生局部疼痛1例,发生率为2.50%;对照组:40例患者中,发生局部疼痛3例,皮下气肿1例,发生率为10%。两组比较无统计学差异(χ2=0.85,P=0.356)。
3 讨论
腹股沟斜疝多发生于学龄前儿童,甚至可在患儿出生数天、数月时发生,表现为腹痛、体质下降、便秘等,因其临近生殖系统,疝的压迫也将影响生殖器官的发育;此外,小儿腹股沟斜疝还能造成炎症肿胀,致疝难以回纳,引发腹部肠梗阻或难以忍受的剧痛[2]。因多数小儿腹股沟斜疝无法自行痊愈,故需尽早进行手术治疗[3]。近年来,腹腔镜因其创伤小、术后恢复快而得到快速发展和应用,从四孔至独孔均有开展,但受条件限制,各医院进展不一。由于独孔腹腔镜技术难度大,对熟练程度要求高,本院尚未开展,在基层医院更难开展。本文对开展的二孔及三孔腹腔镜治疗小儿腹股沟斜疝的临床资料进行了分析,结果表明:观察组的术间出血量、手术时间及术后住院时间均少于对照组;两组并发症发生率没有显著差异;观察组血清IL-6、hs-CRP升高幅度低于对照组,FC降低幅度大于对照组。说明行二孔法腹腔镜手术患儿应激反应轻,临床效果更优,安全性也没有降低。
综上所述,二孔腹腔镜的临床效果较好,有利于降低患儿炎症反应和应激反应。
