腹腔镜联合胆道镜治疗胆囊息肉伴胆囊结石的效果
2021-01-19马广念
马广念
胆道结石是以上腹、右上腹疼痛为主要临床表现,若未及时治疗,随着病情进展可能导致急性胆囊炎、急性胰腺炎、急性化脓性胆管炎等[1]。胆囊息肉绝大多数是良性的。胆囊息肉伴胆囊结石给患者的生命安全造成极大的威胁。常规的开腹手术是治疗胆道结石的有效手段,但手术创伤性大、并发症多、术后恢复慢,临床逐步被腹腔镜联合胆道镜所取代。近年来,随着微创外科及腹腔镜技术的快速发展,腹腔镜联合胆道镜手术创伤性小,术后恢复快,在胆道结石的治疗中可有效弥补开腹手术的不足[2]。本研究选取2017年5月-2019年2月本院100例胆囊息肉伴胆囊结石患者为研究对象,探讨腹腔镜联合胆道镜在胆囊息肉伴胆囊结石治疗中的临床效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年5月-2019年2月本院100例胆囊息肉伴胆囊结石患者为研究对象,所有患者均经MRCP检查,诊断为胆囊结石合并胆总管结石,自愿签署手术知情同意书,且排除重症胆管炎、重症胰腺炎,严重的靶器官功能障碍、肝外胆管狭窄、肝内胆管结石及手术耐受性差者。根据不同术式将患者进行分组,其中接受传统开腹手术的50例患者为对照组,接受腹腔镜联合胆道镜手术的50例患者为观察组,观察组年龄31~74岁,平均(52.72±2.42)岁。男28例,女22例。对照组年龄32~76岁,平均(52.24±2.33)岁。男29例,女21例。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究经医院伦理委员会批准,患者及家属知情同意。
1.2 方法
对照组实施传统开放手术,气管插管全身麻醉。右肋缘下方15 cm切口进入腹腔,切除胆囊,全面暴露胆总管,1.5 cm左右纵向切口。手术完成后关闭腹腔,切口置管引流。观察组实施腹腔镜联合胆道镜微创手术,气管插管全身麻醉,建立气腹且保持腹压在12~14 mm Hg。以四孔法实施手术操作,明确患者胆总管、胆囊的位置等,分离胆囊动脉与胆囊管,解剖胆囊三角,结扎胆囊动脉,暴露胆总管。夹闭接近胆囊侧胆囊管,结合结石大小切口,纤维胆道镜经剑突下套管放进胆总管中,直径低于1 cm结石则套石篮取石,直径高于1 cm结石则在碎石后取石。止血及冲洗右上腹腔,适当选择T管,缝合胆总管,留置负压引流管[3]。
1.3 观察指标及评价标准
比较两组手术时间、胃肠道功能恢复时间、住院时间、症状控制效果及并发症发生率。评估患者的临床治疗效果,显效:临床不良症状完全消失,各种体征恢复正常;有效:临床不良症状表现有部分消失,各项体征指标有明显好转迹象;无效:临床不良症状即各项体征指标都没有任何改善,甚至病情加重[4]。总有效率=(显效+有效)/总例数×100%。
1.4 统计学处理
本研究采用SPSS 20.0进行数据的统计学处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术指标对比
与对照组比较,观察组引流管拔除时间、住院时间相对较短,胃肠道功能恢复时间早,差异有统计学意义(P<0.05),见表1。
表1 两组手术效果比较 (±s)
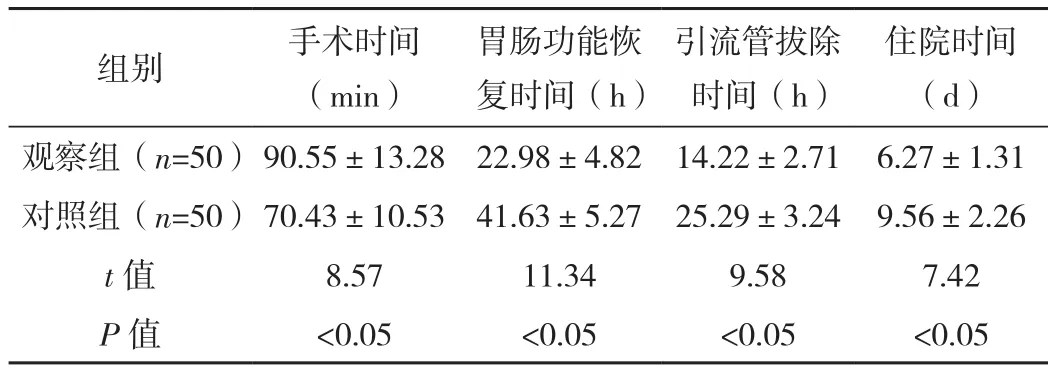
表1 两组手术效果比较 (±s)
住院时间(d)观察组(n=50)90.55±13.28 22.98±4.82 14.22±2.71 6.27±1.31对照组(n=50)70.43±10.53 41.63±5.27 25.29±3.24 9.56±2.26 t值 8.57 11.34 9.58 7.42 P值 <0.05 <0.05 <0.05 <0.05组别 手术时间(min)胃肠功能恢复时间(h)引流管拔除时间(h)
2.2 两组症状改善率对比
对照组症状改善率为82.0%,观察组症状改善率为98.0%,差异有统计学意义(P<0.05),见表2。
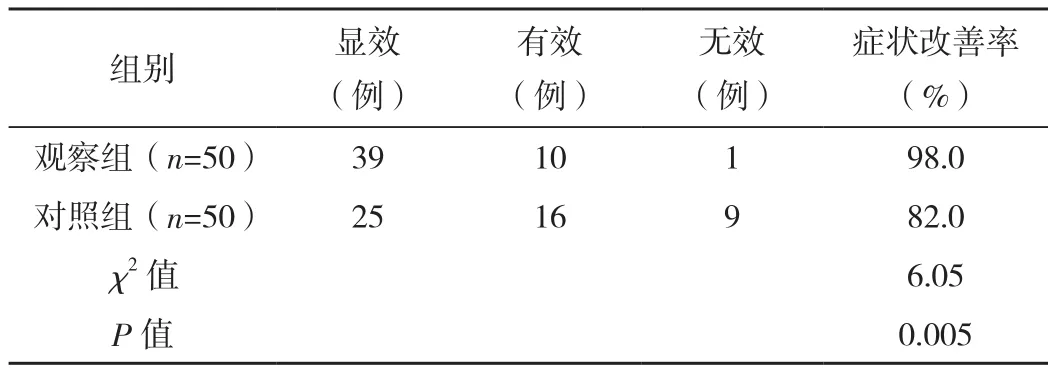
表2 两组症状改善率对比
2.3 两组并发症发生率比较
观察组术后发生1例并发症,对照组患者术后发生6例并发症,差异有统计学意义(P<0.05),见表3。

表3 两组并发症发生率比较
3 讨论
胆囊息肉伴胆囊结石为临床治疗中常见的胆道系统疾病[5]。传统的手术治疗方式下,尽管能够有效改善患者的临床症状,但是患者手术中创伤较大,术后并发症发生率较高,难以真正达到手术治疗的效果[6-8]。腹腔镜联合胆道镜微创治疗胆道结石具有微创的特征,在腹腔镜的辅助下,能够全面观察病灶情况,彻底清除胆总管结石。在胆道镜的应用下,则能够探查胆管情况,取出胆囊管、胆囊中的结石,进而全面达到临床治疗的效果。在腹腔镜与胆道镜联合使用的方式下,能够满足手术视野的需求,提升临床治疗的效果[9]。腹腔镜结合胆道镜治疗胆结石需要很高的操作技能,包括显微外科技术、打结技术及结扎技术等,此外,还需要精通纤维胆道镜的操作。研究发现,与传统开腹手术相比,腹腔镜联合胆道镜治疗胆结石具有以下优点:它对患者腹腔的干扰较小,有利于术后患者胃肠功能的快速恢复[10]。其次,腹部切口小,减轻了患者的痛苦,便于患者术后早期起床,从而降低手术期间发生肺部与泌尿感染的概率,这是微创手术主要优势[11];另外,由于手术切口小,患者更容易接受,这减轻了患者的焦虑与担忧,利于手术的进行[12]。本次分组比较结果显示,观察组引流管拔除时间及住院时间短于对照组,胃肠道功能恢复时间、引流管拔除时间早于对照组,数据间差异有统计学意义(P<0.05);观察组术后发生1例并发症,对照组术后发生6例并发症,差异有统计学意义(P<0.05)。邓修建[13]研究显示观察组术后首次肛门排气时间、下床活动时间及住院时间均明显优于对照组,术后并发症发生率明显低于对照组,差异均有统计学意义(P<0.05)。结果与本研究近似。说明在腹腔镜联合胆道镜微创治疗的方式下,能够显著缩短手术的时间及术后恢复的时间,并可降低术后并发症发生率,更好地达到手术治疗效果。
综合上述内容,腹腔镜联合胆道镜微创治疗胆囊息肉伴胆囊结石能够缩短患者手术时间及术后恢复时间,控制术后并发症发生率,保证手术治疗的效果。
