正畸正颌联合矫治骨性Ⅲ类错牙合畸形疗效分析
2021-01-16朱菲何冬梅郝静王天丛
朱 菲 何冬梅 郝 静 王天丛

[關键词]正畸正颌联合矫治;骨性Ⅲ类错牙合畸形;前牙区;牙槽骨厚度
[中图分类号]R783.5 [文献标志码]A [文章编号]1008-6455(2021)12-0147-05
The Clinical Effect of Combined Orthodontics and Orthognathic Treatment on Skeletal Class Ⅲ Malocclusion
ZHU Fei, HE Dong-mei, HAO Jing, WANG Tian-cong
(Department of Orthodontics, Nanjing Stomatological Hospital, Medical School of Nanjing University, Nanjing 210008,Jiangsu,China)
Abstract: Objective Analysis of the clinical effects of combined orthodontics and orthognathic treatment on patients with skeletal Class Ⅲ malocclusion. Methods To select 30 cases of skeletal Class III malocclusion patients collected by the hospital from January 2016 to March 2018,all perform orthodontic and orthognathic combined treatment in the hospital.To evaluate the soft and hard tissue changes and the thickness of the alveolar bone in the anterior teeth before and after treatment, and to evaluate the quality of life. Results After the operation, the face and middle 1/3 ratio of the face is coordinated, the chin point is good, the lips are closed naturally, the temporomandibular joint has no tenderness, and the movement is no bounce.The chewing and swallowing functions are restored.The postoperative facial lobes and nasolabial angles were higher than those before surgery, the chin-labial angles were lower than before surgery, MP-SN and L1-SA were lower than before surgery, TLL' and TBs were higher than those before surgery, and DA, DSN, DUI and DUL' are higher than before operation, the difference is statistically significant (P<0.05). U1-SA, TSn, TUL', TPos before and after operation are compared (P>0.05).Postoperative UW, UW-m, UA, UP-m, LW, LW-m, LP, LP-m were lower than preoperatively, and LA was higher than preoperatively (P<0.05).Preoperative and postoperative UA-m, Comparison of UP and LA-M (P>0.05).The total OHRQOL score and the scores of each dimension were higher than that of the preoperative one month after orthognathic surgery (P<0.05),the total OHRQOL score and the scores of each dimension decreased after all treatments, and were lower than those before and after orthognathic surgery 1 month (P<0.05). Conclusion Patients with skeletal Class Ⅲ malocclusion received orthodontic treatment, with coordinated facial proportions, improved oral and jaw function, and improved soft and hard tissues after surgery. However, the thickness of the alveolar bone in the upper and lower anterior teeth will be reduced after the operation Therefore, clinicians should control tooth movement within a certain limit to reduce the loss of alveolar bone thickness.
Key words: orthodontic orthognathic syndrome; skeletal Class Ⅲ malocclusion; anterior teeth area; alveolar bone thickness
骨性Ⅲ类错牙合畸形患者主要表现为下颌前突或(和)上颌后缩,伴(或不伴)下颌偏斜;侧貌呈现新月形[1]。一直以来,该病属于一种易复发、处理棘手的颌骨畸形,据不完全统计,亚洲人患病率达到14%,我国发生率高达12.8%[2]。严重骨性Ⅲ类错牙合畸形不仅会影响患者美观,使心理健康、社会交往能力下降,也会影响患者的咀嚼、发音功能,导致生活质量显著下降。临床治疗时,根据青少年时期具备的生长潜力,通过上颌前牵引、功能矫治器等方法,能纠正错牙合畸形[3-4]。但成年畸形患者,生长发育已完成,若症状轻微、能接受容貌改变者,可尝试采用掩饰性正畸治疗。若患者过度重视容貌美观,或疾病表现严重,手术是其唯一治疗方法,其中正畸正颌联合是最佳治疗方案。本研究旨在探讨正畸正颌联合治疗后的临床效果,并观察是否会影响患者的牙槽骨厚度,现将结果报道如下。
1 资料和方法
1.1 临床资料:该研究符合笔者医院医学伦理委员会审批标准,并审核通过(批准文号:2015-5-12)。选取2016年1月-2018年3月医院收取的30例骨性Ⅲ类错牙合患者为研究对象,其中男12例,女18例,初诊年龄18~35岁,平均(24.18±1.36)岁;错牙合畸形严重程度分类,其中轻度18例,中度12例。自愿接受正畸正颌联合治疗。
1.2 纳入标准:①磨牙尖牙为近中关系;②骨性Ⅲ类错牙合畸形,下颌前突,ANB<0°,符合判定标准[5];③无正畸治疗史;④无唇腭裂畸形、口腔外伤史等;⑤具有完整的临床资料、影像学资料及随访资料;⑥患者对研究知情,签署同意书。
1.3 排除标准:①合并唇腭裂畸形、颌骨畸形等先天性畸形;②曾有正颌手术史或正畸治疗史;③后天所致颌面部畸形;④面部偏斜者(颏点偏离中线≥3mm);⑤大面积牙体缺损、残根等需要拔牙者。
1.4 方法:所有患者由同一组经验丰富、技术娴熟的手术医师操作,采用单颌或双颌手术。患者正颌术前,先进行正畸治疗,纠正牙列拥挤现状,使牙列、牙弓排列整齐,牙合曲线恢复至理想状态。去除牙齿代偿,使上牙弓、下牙弓的宽度恢复正常,改善牙弓形态,去除干扰因素。综合评估牙列拥挤、前牙代偿、牙弓不协调程度、软组织鼻唇角等情况,其中24例减数双侧上颌第一前磨牙,2例同时减数下颌第二前磨牙,剩余4例未采取拔牙。采用MBT直丝弓固定矫治技术,纳入第二磨牙,从细到粗、从软至硬、从圆丝至方丝,逐级上升,使上颌、下颌逐渐使用0.019×0.025不锈钢方丝。去除前牙代偿,对上颌拔牙者,滑动内收,关闭拔牙间隙,控制上前牙转矩,以此恢复上前牙唇倾角;若上颌未拔牙,采用片切等操作打开间隙,去除前牙代偿。使用摇椅丝调整下颌弓形,整平Spee曲线,下前牙向唇移动,恢复牙轴正常倾斜度,在最大限度上缩小过宽的后牙弓。定期拍摄口腔三维图像,获取口腔模型,观察牙齿咬合状态,若有过长牙尖,及时打磨,避免出现咬合不稳。患者术前正畸治疗耗时14~18个月,平均耗时为15.2个月。
患者术前正畸治疗结束后,及时拍摄及观察头颅侧位片变化。根据面弓转移、上牙合架及正颌手术方案,留取工作模型,确定手术方案,制作手术定位牙合板,指导术中骨块移动方向、距离,实施单颌手术或双颌手术。术中准确佩戴牙合板。术后采用牙合板固定及颌间弹性牵引,术后1周内进食流食,2个月左右恢复正常饮食。术后指导患者开口活动,正畸时,先将牙列排列整齊,剩余间隙及时关闭,调和牙齿咬合关系,调整前牙覆牙合覆盖程度。术后正畸过程中,拆除定位牙合板,换掉稳定弓丝,使用高弹性弓丝。上前牙转矩采用方丝,下前牙采用镍钛圆丝进行咬合精细调整。患者术后正畸耗时为6~8个月,平均耗时为6.8个月。患者总治疗耗时20~26个月,平均耗时22.8个月。
1.5 观察指标:患者均于治疗前后拍摄CBCT、侧位片。采用Newtom VG CBCT(意大利)获取上下前牙区COCT图像及头颅定位侧位片。
1.5.1 测定患者面部软硬组织变化:设定软组织标记点,有Cm:鼻小柱点;Sn:鼻下点(鼻小柱与上唇的连接点);Bs:颏唇沟点;Pos:软组织颏前点最高点;Gns:软组织颏顶点;UL':上唇缘点,LL':下唇缘点;设定硬组织标记点:S:蝶鞍点;N:鼻根点;A:为上牙槽座点;UI:上中切牙点;LI:下中切牙点;B:下牙槽座点;Po:颏前点;Gn:颏定点;Go:下颌角点。测量及观察项目包括鼻唇角、颏唇角、面凸角、下颌平面(Go-Cn连线)、SN前下夹角(MP-SN),上中、下中切牙长轴与SN后下夹角(U1-SN、L1-SN),厚度(T):TSn、TUL'、TLL'、TBs、TPos。
1.5.2 测定唇间隙,记录下唇与上唇长度以及两者之间的比例。
1.5.3 测定矢状面距离(D),即点至垂直参考线的距离:DSn、DUI、DUL'、DLL'、DBs、DPo、DGn。
1.5.4 评价其恢复情况:恢复良好为面上、面中1/3比例协调,颏点良好,口唇闭合自然,开唇未出现露齿,侧面显示凹面型,颞下颌关节运动时未出现弹响,无压痛,咀嚼、吞咽等功能正常。
1.5.5 上、下前牙槽骨厚度:上颌根尖点(UA:唇侧处牙槽骨的厚度,UP为腭侧点,UW为牙槽骨的总厚度)、下颌根尖点不同部位的牙槽骨厚度(LA为唇侧,LP为腭侧,LW为牙槽骨的总厚度),上颌根中点不同部位的牙槽骨厚度(UA-m为唇侧处,UP-m为腭侧点,UW-m为牙槽骨总厚度)及下颌根中点不同部位的牙槽骨厚度(LA-m为唇侧,LP-m为腭侧,LW-m为牙槽骨的总厚度)。
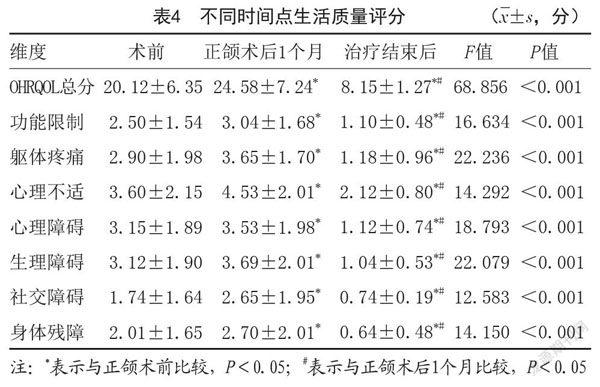
1.5.6 生活质量:采用口腔健康相关生活质量(OHRQOL)[6]评估,量表共有7个维度,总计56分,包括功能限制、躯体疼痛、心理不适、生理障碍、心理障碍、社交障碍、身体残障,每个维度计0~8分。得分越高,说明患者相应一段时间内的生活质量越差,即调查术前、正颌术后1个月及全部治疗结束后评估。
1.6 统计学分析:研究数据整合录入SPSS 20.0软件进行统计分析。统计分析研究中的计量资料前,需进行正态性检验,采用均数±标准差(x¯±s)对正态分布的计量资料进行表示,应用配对t检验,P<0.05为差异具有统计学意义。
2 结果
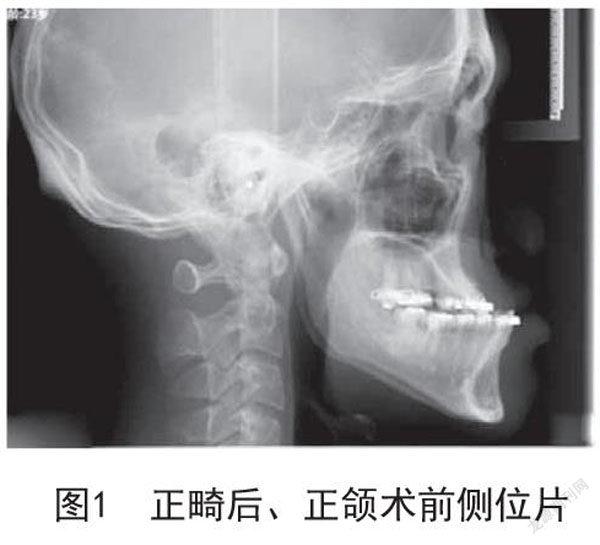
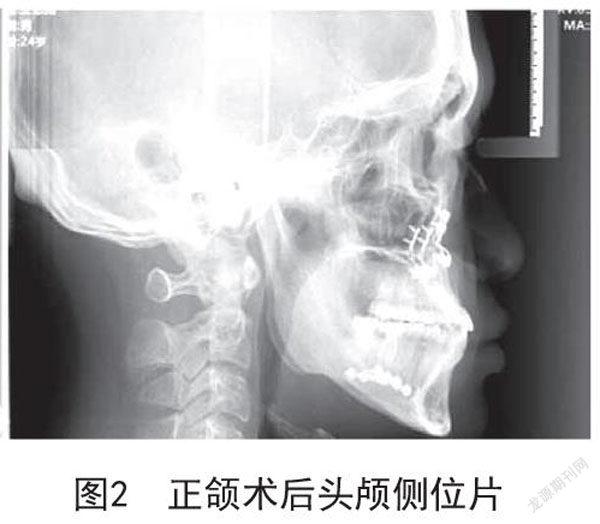
2.1 治疗效果:30例患者术后侧面显示凹面型,面上、面中1/3比例协调,颏点良好,口唇闭合自然,颞下颌关节无压痛,运动时无弹响;咀嚼、吞咽良好。典型病例矫治前后头颅侧位片见图1~2。
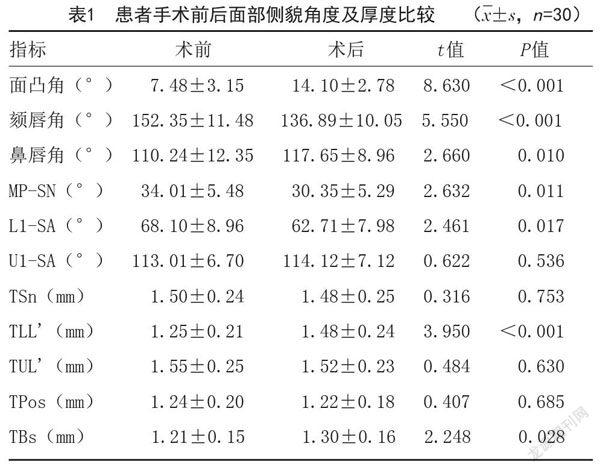
2.2 分析患者不同时间面部软硬组织变化:患者术后面凸角、鼻唇角高于术前,颏唇角低于术前,MP-SN、L1-SA低于术前,TLL'、TBs高于术前,差异有统计学意义(P<0.05);术前、术后的U1-SA、TSn、TUL'、TPos比较,差异无统计学意义(P>0.05)。见表1。
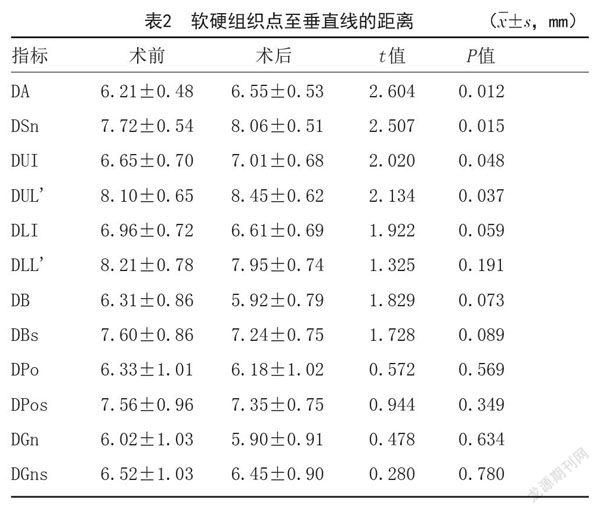
2.3 测定软硬组织点至垂直线的距离:术后DA、DSN、DUI、DUL'高于术前,差异有统计学意义(P<0.05),见表2。
2.4 上、下前牙槽骨厚度:术后UW、UW-m、UA、UP-m、LW、LW-m、LP、LP-m低于术前,LA高于术前,差异有统计学意义(P<0.05);手术前后UA-m、UP、LA-M比较,差异无统计学意义(P>0.05)。见表3。
2.5 生活质量评分:患者正颌术后1个月OHRQOL总分及各维度评分高于术前,差异有统计学意义(P<0.05);所有治疗结束后,OHRQOL总分及各维度评分有所降低,且低于术前、正颌术后1个月,差异有统计学意义(P<0.05)。见表4。
3 讨论
骨性Ⅲ類错牙合畸形临床治疗分为掩饰性治疗及正畸正颌联合治疗,对于成人患者,掩饰性治疗难以满足患者美观需求及侧貌改善的强烈需求。此时手术成为其主要治疗方法,既往临床认为正颌手术治疗下颌前凸,无需采用正畸治疗,但难以处理术后咬合关系欠佳、咀嚼效能降低的问题[7]。
巢舒铭等[8]证实骨性Ⅲ类错牙合患者经正畸正颌联合治疗后,面容明显改善。王秀婧等[9]表明患者正畸-正颌联合治疗后3~12年,牙性与骨性硬组织以及软组织改变基本保持稳定状态。丁帅[10]研究后表示骨性Ⅲ类错牙合患者通过正畸-正颌联合治疗后,面凸角增大、软组织面角减小、鼻唇角增大、上唇突度增大、下唇突度减小(P<0.05),侧貌有了极大改善,同样说明通过正畸正颌联合治疗,能够获得理想的改善患者侧面形态治疗效果。本研究结果显示,患者术后面凸角、鼻唇角高于术前,颏唇角低于术前,MP-SN、L1-SA低于术前,TLL'、TBs高于术前,术后DA、DSN、DUI、DUL'高于术前,差异有统计学意义(P<0.05);手术前术U1-SA、TSn、TUL'、TPos比较,差异无统计学意义(P>0.05),与以上研究结论相符。主要原因是通过正畸治疗去除上下颌前牙代偿,使牙齿稳定在牙槽骨正中位,避免倾斜牙齿影响上下颌骨的前后、左右移动,术后可获得理想的上下颌咬合关系,并为前牙覆牙合覆盖提供前提条件,同时改善患者颜面形态及软组织侧貌[11-12]。
本研究结果显示,患者术后DA、DSN、DUI、DUL'高于术前,差异有统计学意义(P<0.05)。说明骨性Ⅲ类错牙合患者通过正畸-正颌联合治疗后,在改善软组织侧貌基础上,增大上唇突点至垂直参考平面、水平参考平面的距离,使其向前下方位移,同时减小下唇突点至垂直参考平面的距离,增大下唇突点至水平参考平面距离,使其向后下方位移,在矢状向上改善了患者的上下唇突度问题,并且使患者的唇突点出现垂直向向下移动,可有效改善患者的露龈笑。谢跃伶等[13]研究后获得与本研究相近数据,并指出患者的唇突点出现垂直向向下移动可能会造成微笑上牙暴露过少患者的垂直向唇齿关系不调问题加重,外科医生采取正畸治疗时应注意此类因上下颌骨在矢状向移动而伴随的唇突点二维方向上变化。
在正畸牙齿移动过程中,牙根及周围牙槽骨改建,会使牙槽骨厚度变薄[14]。马慧敏等[15]报道,骨性Ⅲ类错牙合患者治疗后上颌前牙区牙槽骨总厚度在根尖点水平,根中点水平分别平均减小(0.67±1.57)mm,(1.07±1.09)mm;唇侧牙槽骨厚度在根尖点水平减小(0.56±1.03)mm,腭侧牙槽骨厚度在根中点水平减小(1.15±1.29)mm,存在前牙区牙槽骨丧失。本研究中,术后UW、UW-m、UA、UP-m、LW、LW-m、LP、LP-m低于术前,LA高于术前(P<0.05);手术前后UA-m、UP、LA-M比较,差异无统计学意义(P>0.05),分析可发现患者在正畸-正颌联合治疗后出现前牙区牙槽骨丧失情况,与以上研究结论相符。主要原因是患者正畸治疗使其上前牙丧失代偿能力,进而出现腭回收、去除上前牙的唇倾代偿表现,进一步导致上颌下颌前牙区牙槽骨丧失,其中下前牙区牙槽骨丧失明显,牙槽骨厚度明显减少。当牙槽骨厚度减小,牙根与骨皮质的距离不断缩小,进而使患者的牙齿移动速度减慢,限制患者的咬合,严重者出现牙根吸收、骨开裂等问题。上颌牙槽骨骨质结构、骨松质多,血运丰富,故会增加牙槽骨改建能力,造成牙槽骨厚度明显丧失。为了减少牙槽骨丧失,在采用正畸正颌联合治疗时,需谨慎采用去代偿治疗,注意牙槽骨厚度,尤其是上颌前牙牙槽骨厚度,以免影响正畸正颌治疗效果。
徐建华[16]研究后指出采用正畸联合正颌治疗骨性Ⅲ类错牙合畸形伴偏牙合患者,疗效高,并且稳定性高,可以在满足患者美容要求基础上恢复患者的咬合功能。本组研究中,患者术后侧面为凹面型,面上、面中1/3比例协调,颏点良好,口唇闭合自然,颞下颌关节无压痛,运动无弹响,咀嚼、吞咽良好。主要原因是通过采用术前正畸后再行正颌手术的联合治疗方案,使患者得到软组织面角减小、鼻唇角增大等多重临床疗效,间接程度上改善了患者的前牙切缘咬合接触关系,进而增强其咀嚼功能、发音功能。
骨性Ⅲ类错牙合畸形患者作为青少年或成年人,自我关注度高,对外貌美观敏感,社会关系、社交活动复杂,以及错牙合畸形会引起口颌功能障碍适应能力较弱,故会影响其生活质量。商英楠[17]研究指出采用正畸联合正颌治疗骨性Ⅲ类错牙合畸形患者,可使其面貌得到明显改善,在一定程度上能减轻患者的自卑心理,改善患者的咬合功能,提升患者的生活质量。本研究中,患者正颌术后1个月OHRQOL总分及各维度评分高于术前(P<0.05);所有治疗结束后OHRQOL总分及各维度评分有所降低,且低于术前、正颌术后1个月(P<0.05)。结果发现患者在正畸治疗及正颌治疗初期,其生活质量有所下降。可能是前牙去代偿以及反覆盖增加,上下唇无法闭合,咀嚼功能下降,以及悬吊结扎等操作会引起下唇黏膜摩擦不适,导致患者生活质量下降。而在所有治疗结束后,患者面部软组织肿胀消除,外貌改善明显,固定矫治器拆除,咀嚼及咬合功能提高,明显提高了患者生活质量。
综上所述,正畸正颌联合治疗骨性Ⅲ类错牙合,可获得理想效果,口颌功能改善,生活质量提高,但前牙区牙槽骨厚度有所减小,提示临床医师在去代偿过程中,需控制牙齿移动,以免增加不必要的风险。
[参考文献]
[1]Eslami S,Faber J,Fateh A,et al.Treatment decision in adult patients with Class Ⅲ malocclusion: surgery versus orthodontics[J].Prog
Orthod,2018,19(1):28.
[2]Raposo R,Peleteiro B,Paço M,et al.Orthodontic camouflage versus orthodontic-orthognathic surgical treatment in Class II malocclusion: a systematic review and meta-analysis[J].Int J Oral Maxillofac Surg,2018,47(4):445-455.
[3]de Frutos-Valle L,Martin C,Alarcon JA,et al. Subclustering in skeletal class iii phenotypes of different ethnic origins: a systematic review[J]. J Evid Based Dent Pract,2019,19(1):34-52.
[4]吳雨桐,孙健,李亚莉,等.骨性Ⅲ类错牙合正颌手术前、后面部软、硬组织变化比率的三维研究[J].上海口腔医学,2019,28(2):158-164.
[5]Graber LW.口腔正畸学现代原理与技术(精)[M].5版.西安:西安世图出版社,2014:85-87.
[6]李丹阳,杨昱藩,庄璐,等.骨性Ⅲ类错牙合下切牙唇侧牙槽骨骨量的CBCT研究[J].内蒙古医科大学学报,2018,40(5):499-501.
[7]Meyns J,Brasil DM,Mazzi-Chaves JF,et al.The clinical outcome of skeletal anchorage in interceptive treatment (in growing patients) for Class Ⅲ malocclusion[J].Int J Oral Maxillofac Surg,2018,47(8):1003-1010.
[8]巢舒铭,吴嵩,许衍,等.骨性Ⅲ类错牙合患者正畸正颌联合治疗前后面部软组织变化的研究[J].口腔医学,2020,40(2):121-124.
[9]王秀婧,张怡美,周彦恒.骨性Ⅲ类错牙合畸形患者正畸-正颌联合治疗的稳定性[J].北京大学学报(医学版),2019,51(1):86-92.
[10]丁帅,马慧敏,张婕,等.骨性Ⅲ类错牙合畸形患者正畸-正颌联合治疗前后软组织侧貌的变化[J].中华口腔正畸学杂志,2019,26(3):136-139.
[11]史雨林,刘彦普,田磊,等.骨性Ⅲ类错牙合患者双颌手术前后面部骨骼硬组织变化的三维研究[J].中国美容整形外科杂志,2018,29(9):18-21.
[12]张婕,马慧敏,李小彤.正畸-正颌联合治疗骨性Ⅲ类错牙合畸形的上颌第一磨牙代偿特征初探[J].中华口腔医学杂志,2018,53(5):307-311.
[13]谢跃伶.正畸-正颌联合治疗成人骨性Ⅲ类错牙合畸形的效果分析[J].中国当代医药,2017,5(23):85-87.
[14]邓如平,张漫.基于CBCT对错牙合畸形切牙区牙槽骨形态的研究[J].口腔医学研究,2018,34(5):535-538.
[15]马慧敏,张婕,徐莉,等.骨性Ⅲ类错牙合畸形患者正畸正颌联合治疗前后前牙区牙槽骨厚度的变化[J].中华口腔正畸学杂志,2018,25(3):121-124.
[16]徐建华,王玲,刘怀勤,等.正畸联合正颌治疗对骨性Ⅲ类错颌畸形伴偏颌患者侧貌改善及咬合功能的影响[J].河北医科大学学报,2017,7(28):63-66.
[17]商英楠,李爽.骨性安氏Ⅲ类错牙合手术前后软硬组织变化及其与生活质量相关性研究[J].中国实用口腔科杂志,2014,2(7):51-54.
[收稿日期]2020-11-24
本文引用格式:朱菲,何冬梅,郝静,等.正畸正颌联合矫治骨性Ⅲ类错牙合畸形疗效分析[J].中国美容医学,2021,30(12):147-151.
