经腹膜外腹腔镜下前列腺癌改良VIP术治疗早期前列腺癌的临床效果
2021-01-09朱舒苏高克瑜张萌沈剑楠薛松张成静孙晓青陈仁富孙晓磊
朱舒苏, 高克瑜, 张萌, 沈剑楠, 薛松, 张成静, 孙晓青, 陈仁富, 孙晓磊
自从1905年Hugh Hampton Young第一次报道经会阴前列腺癌根治术(radical prostatectomy,RP)以来,临床医师对于前列腺的解剖结构及周围组织结构有了更深的认识。在开放手术时期,耻骨后前列腺癌根治性切除术是主流手术方式,随着腹腔镜技术的逐步推广,腹腔镜下前列腺癌根治术(laparoscopic radical prostatectomy,LRP)已成为早期前列腺癌的主要手术方式。腹腔镜技术具有出血少、手术切口小、术后疼痛轻、术后恢复快等优点。尿失禁及性功能障碍是前列腺癌患者术后的主要并发症,是泌尿外科医师面临的重点问题。随着对前列腺周围解剖结构的认识,机器人辅助腹腔镜下前列腺癌根治术(robot-assisted laparoscopic prostatectomy,RALP)应运而生,更多的学者开始致力于术后尿控率及性功能的改善,其中美国底特律Henry Ford医院Vattikuti泌尿外科研究所的Menon教授报道的5 000例机器人前列腺癌根治术,提出的VIP(Vattikuti Institute Prostateetomy)手术较为经典,该术式在术后的尿控率和保留性功能方面有明显优势[1]。目前由于RALP高昂的费用,国内医疗条件有限,因而RALP技术开展具有一定困难,LRP依旧是目前我国前列腺癌手术治疗的主要方式,并且国内绝大部分医疗中心都拥有开展腹腔镜手术的条件,所以将机器人辅助下VIP术加以改良后应用于LRP中适合目前我国前列腺癌治疗的现状。本中心将机器人辅助下的VIP术加以改良后应用于LRP,效果较好,报道如下。
1 资料与方法
1.1 一般资料
选取2017年2月至2019年4月在徐州医科大学附属医院住院行LRP的早期前列腺癌患者60例,术前均行前列腺穿刺活检诊断为前列腺癌。纳入标准:①临床分期≤T2期,ECT骨扫描及前列腺MRI检查未发现骨转移及远处转移;②手术前后均有完整的尿控满意度调查(即尿垫试验)及国际勃起功能问卷-5(IIEF-5)等相关资料;③ 术后随访时间≥3个月。60例患者中30例经腹膜外行腹腔镜下前列腺癌常规根治性切除术(常规组),30例经腹膜外行腹腔镜下前列腺癌改良VIP术(改良组),两组患者的年龄差异无统计学意义[(67.3±7.8)岁vs.(70.1±7.1)岁,t=1.452,P=0.152]。
1.2 手术方法
1.2.1 常规组 麻醉成功后,患者取平卧位,两腿分开,臀部垫高,常规消毒术野,铺无菌巾,置入F18两腔导尿管,于脐下正中纵行切开皮肤约4 cm。巾钳提起两侧皮肤,钝性分离腹膜外间隙,自切口置入一次性气囊扩张器直至扩充腹膜外间隙,于脐下2 cm左右腹直肌旁分别置入12 mm及10 mm Trocar,再于左右髂前上嵴内侧2 cm置入5 mm Trocar,脐下切口置入10 mm Trocar并缝合切口。置入腹腔镜操作器械,检查有无损伤,超声刀沿着腹膜外进入Retzius间隙,分离膀胱前壁与耻骨,并向前列腺尖部游离,切除间隙内多余脂肪组织,沿着前列腺外侧缘切开左右盆内筋膜,切断耻骨前列腺韧带,暴露韧带深面的阴茎背深静脉复合体(dorsal vascular complex, DVC),提起气囊尿管,辨认膀胱颈部,横断切开膀胱颈部前壁,显露尿管,注意勿伤及输尿管开口,提起膀胱颈部后壁,在膀胱颈部和前列腺之间切开狄氏筋膜前叶,显露直肠前脂肪,在狄氏间隙游离前列腺两侧叶的后面至前列腺尖部,于前列腺5、7点位置用Hem-o-lok阻断前列腺血管蒂,再切断DVC,暴露尿道前壁,暴露尿管,退出尿管再切断尿道两侧及后壁,向上牵拉前列腺,用剪刀切断尿道直肠肌,完全游离出前列腺,用3-0倒刺线自9点处逆时针连续缝合膀胱颈及尿道,并更换F20导尿管,注水20 ml并牵拉,膀胱冲洗,未见漏尿,查无活动性出血后取出标本,留置硅胶管引流接引流袋,缝合固定,术毕安还。
1.2.2 改良组 基本手术步骤同常规组,区别如下:①在建立腹膜外腔隙,清除前列腺腹腔及前列腺表面多余脂肪后,无需打开盆筋膜、切断耻骨前列腺韧带,直接切开膀胱前壁且无需向两侧叶外侧多余分离,沿着精囊外侧游离前列腺两侧血管蒂,用Hem-o-lok夹闭,完整保留双侧DVC。②游离前列腺背侧,切开狄氏筋膜,沿着前列腺包膜向尖部游离。③对于前列腺腹侧同样紧贴前列腺包膜游离至尖部,更好的保留DVC及背侧静脉,减少了因DVC的缝扎造成对尿道括约肌的损伤。通过将前列腺筋膜从前列腺包膜上分离,保留前列腺周围组织结构的连续性,最终使得前列腺周围组织呈幕帘状悬吊在耻骨韧带上。对于新尿道的重建,应在确保无切缘阳性的基础上,尽可能保留残余尿道的长度。
1.3 术后随访
观察两组患者的尿漏发生率及拔除导尿管即刻控尿情况。尿控满意定义:每天使用尿片≤1片;轻度尿失禁指能正常活动(行走),每天需要2~3块尿垫;重度尿失禁指每天需要3块以上尿垫。
通过出院患者的门诊复诊及术后电话随访,随访术后3、6个月的尿控满意率,并评估性功能恢复情况:IIEF-5评分≥17分定义为勃起功能正常,<17分为勃起功能障碍。同时检测术后3个月的前列腺特异抗原(PSA)水平。
1.4 统计学方法
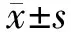
2 结果
2.1 两组患者手术情况比较
两组患者手术均获得成功。改良组中1例患者出现漏尿,常规组中出现肠梗阻、尿路感染、漏尿各1例,经保守治疗后均治愈,未行二次手术。
2.2 两组患者围手术期资料比较
改良组的手术时间和术后住院时间均少于常规组,差异有统计学意义;两组患者围手术期的其他指标差异无统计学意义,见表1。

表1 两组患者围手术期资料比较
2.3 两组患者术后尿控满意率及性功能恢复情况比较
改良组患者术后即刻和术后3个月的尿控满意率高于常规组(P<0.05),而两组术后6个月尿控满意率差异无统计学意义,见表2;改良组患者术后3、6个月的性功能恢复情况明显优于常规组,差异有统计学意义(P<0.05),见表3。
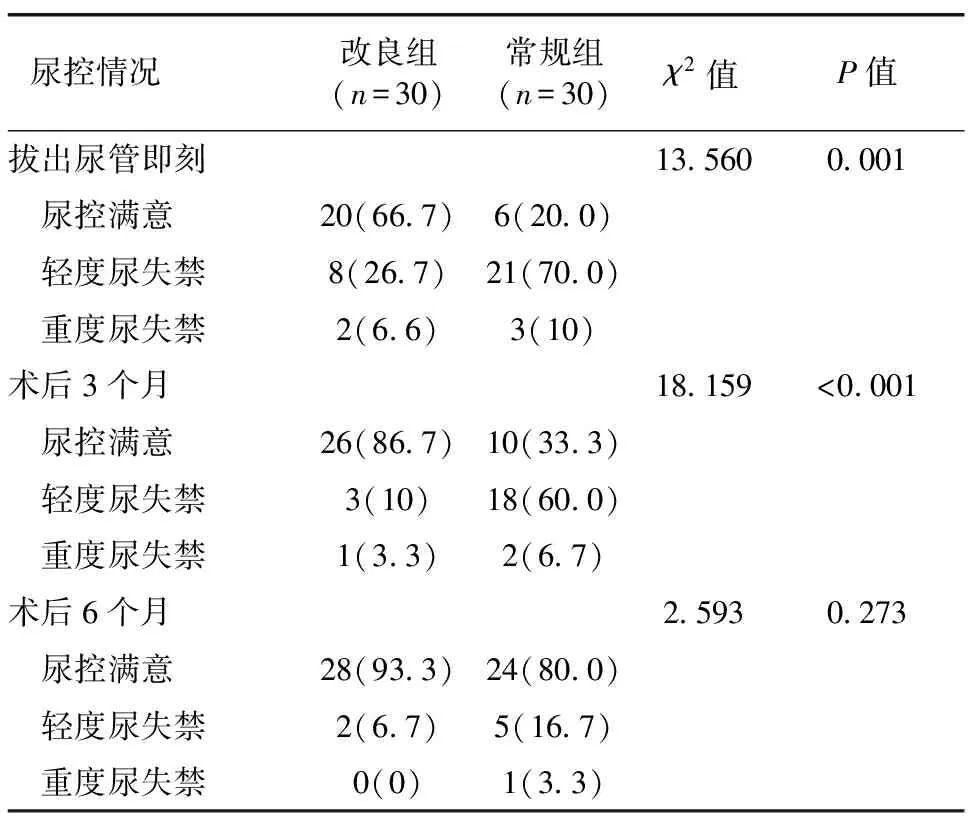
表2 两组患者术后尿控情况比较[例(%)]

表3 两组患者术后性功能恢复情况比较[例(%)]
3 讨论
前列腺癌是一种常见的恶性肿瘤,在男性泌尿系恶性肿瘤中排第二,在全球恶性肿瘤中排第五。从世界范围看,亚洲的前列腺癌患病率远低于欧美国家,但近年来呈上升趋势。在中国,前列腺癌发病率在男性恶性肿瘤排第七位,死亡率排第十位。且随着人口老龄化的加剧,前列腺癌的发病率呈日趋增长之势,死亡率亦不断攀升,给人们的生活质量造成了严重威胁。随着医疗保健意识的提高、PSA检测的广泛使用及直肠指检的常规开展,很多早期、局限性的前列腺癌患者被诊断出来[2]。
目前对于早期局限性前列腺癌行手术或药物治疗可获得根治[3],而对于晚期前列腺癌的治疗效果不理想,因此早期局限性前列腺癌是需要临床医师重点关注的对象。目前对于早期局限性前列腺癌首选前列腺癌根治性切除术[4]。从2000年达芬奇机器人系统被美国FDA批准使用,同年Binder和Kramer首次报道了RALP[5]。应用机器人手术系统可使一些高难度的手术操作变得简单。在机器人微创外科时代,已有越来越多的学者及团队对RALP术后尿控及性功能的恢复机制进行了深入研究,在得到瘤控效果的同时追求更为理想的尿控和性功能恢复效果。2002年Menon团队报道了一种经腹腔机器人辅助前列腺癌根治术,即VIP术[6],此种术式在术后的尿控及保留性功能方面有明显优势,在此之后很多手术方式都是在其基础上加以改良,且取得较好的结果。目前,由于RALP医疗费用较高,国内医疗资源有限,使得PRLP在国内推广展开有一定限制[7]。从当前来看,LRP依旧是目前我国前列腺癌根治术的主要方式,以往因腹腔镜的清晰度、对周围结构认识的不充分及器械灵活性的限制,很多精细操作受到限制,因此对于行LRP的患者术后几乎都会出现不同程度的勃起功能障碍[8]。随着腹腔镜的高清化及操作器械的改进发展,有研究发现RALP与LRP在术后瘤控方面无明显差异[2,9],将VIP术式加以改良应用于LRP成为可能,也适合当前国内发展的趋势。
前列腺尖部及尿道周围存在尿道横纹外括约肌和相关结构,前列腺两侧有与阴茎勃起功能有关的神经和血管通过,形成神经血管束(neurovascular bundle,NVB),NVB不仅参与阴茎的勃起,还与后尿道对尿液的控制有关[10]。随着高清腹腔镜的发展,术者通过放大手术界面的高清图像能够更好的辨认前列腺周围结构的层次及前列腺癌脉管系统,从而能够对NVB等前列腺周围组织进行精细操作,大大增加了腹腔镜下改良VIP术式的可行性。研究也表明保留前列腺周围结构有利于患者术后性功能的恢复及提高尿控满意率[11-12]。目前瘤控、尿控、性控成为了评价早期前列腺癌根治术后的三大指标。
本研究发现改良组在手术时间、术后住院天数、患者术后即刻尿控满意率、术后3个月尿控满意率及术后性功能恢复方面明显优于常规组,与以往研究报道符合[13]。原因是术中通过减少对前列腺周围组织的损伤缩短了手术时间,减少了对患者的创伤,缩减了患者术后住院时间,加速了患者术后康复,迎合了主流的加速康复外科的发展趋势[14-15];既往有研究报告机器人VIP术式有切缘阳性的风险[16],因此在行腹腔镜下前列腺癌改良VIP术式时应严格掌握其适应证,主要应用于肿瘤负荷较小、临床分期T1~T2期,以及有性功能需求者。对于这类患者可在保证根治肿瘤的前提下,进一步追求术后尿控及性功能的恢复效果,因此对于条件适宜的病例选择恰当的手术方式,对患者术后短期恢复及长期生存均有益处,同时尽可能减少切缘阳性的发生。
改良VIP术式较常规经腹膜外前列腺癌根治术具有以下改进点:①精准显露、游离并离断膀胱颈部,尽可能解剖性的保留膀胱颈部,避免分离膀胱颈部开放过大,使得吻合口更接近原有的结构。近期Preisser等[17]研究表明,保留膀胱颈部比膀胱颈部重建在短期尿控方面具有明显优势,且在并发症、切缘阳性率及术后生化复发方面无明显差异。②紧贴前列腺包膜分离前列腺,不缝扎DVC,较多的保留前列腺尖部的组织结构,可最大程度的减少对尿道括约肌及周围神经的损伤,既做到了简化手术步骤、缩短手术时间,又减少了术中的出血和周围组织的损伤,且在以往的手术中缝扎DVC是影响手术进程的关键步骤[13],缝扎不当容易出现严重的出血,导致术后的尿失禁及前列腺尖部解剖不准确[18]。③保留前列腺筋膜内NVB,以往主要认为其位于前列腺后外侧部,但目前越来越多的研究支持前列腺周围存在一定的变异性NVB。有些患者没有明显的NVB,而是在前列腺的表面从后外侧一直延伸到前侧面构成幕帘状或格状的神经丛[11]。因此在切除前列腺时,通过将前列腺筋膜从前列腺包膜上加以分离,为了减少对周围组织的损伤,使用冷刀钝性分离,直至前列腺尖部,然后切断前列腺尖部,取出腺体,保留前列腺双侧NVB的末梢神经和血管等结构的连续性,最终使得前列腺周围组织呈幕帘状悬吊在耻骨韧带上。Sánchez-Guerrero等[19]报道通过术中实时的神经生理监测(INM)可获取有关神经系统结构功能完整性的实时信息,证明了前列腺周围NVB的保留可以提高术后性功能的恢复并降低术后尿失禁率。④术中不打开盆底筋膜,最大程度的保护前列腺前方的Retzius间隙内结构,有利促进患者术后的尿控及性功能的恢复[20]。⑤对于新尿道的重建,应在确保无切缘阳性的基础上,尽可能的保留参与尿道的长度,且被学者证实有利于患者术后尿控[21]。
综上所述,经腹膜外行腹腔镜下前列腺癌改良VIP术通过精确切开膀胱颈、不打开盆筋膜、不缝扎深静脉复合体、最大程度的保护前列腺周围及Retzius间隙内结构,减少了对前列腺周围组织的损伤,加速了患者术后的康复,改善了术后短期尿控满意率,促进了性功能的恢复。因此,对于术前尿控、性功能正常的T1~T2期局限性前列腺癌,经腹膜外行腹腔镜下前列腺癌改良VIP术是一种安全、有效的手术方式,值得临床推广应用。
