全静脉与静吸复合维持麻醉对继发性甲状旁腺功能亢进患者血流动力学和不良反应的影响
2021-01-08刘贵春袁峰王俊鹏董铁立
刘贵春, 袁峰, 王俊鹏, 董铁立
郑州大学第二附属医院麻醉科(河南郑州 450014)
近年来我国甲状旁腺功能亢进(secondary hyperparathyroidism,SHPT)的发病率呈上升趋势。SHPT是一种涉及内分泌、肾、心血管等多学科的交叉性疾病,由于甲状旁腺激素分泌过多、钙磷代谢紊乱,产生一系列临床症状,包括反复骨痛、心脑血管疾病及神经系统疾病等[1-2]。手术切除甲状旁腺是治疗终末期SHPT,如药物治疗无效或出现甲状旁腺结节改变的严重 SPHT 患者的主要手段,但由于SHPT患者往往为继发性,合并肾及心脑血管功能不全,因此麻醉方式的选择要求更高,麻醉不当将加重患者围手术期死亡的风险[3]。目前甲状旁腺切除术几乎均采用全麻,也初步获得了较好的效果。全麻维持分为静吸复合维持和全静脉维持,目前这两种方法在甲状旁腺切除术中的效果孰优孰劣尚少有研究者探讨,且少量报道结果不一。为了探讨全凭静脉维持和静吸复合维持在甲状旁腺切除术中的效果,本研究回顾性分析了110例患者,现报告如下。
1 资料与方法
1.1 一般资料 选择2015年6月至2018年12月在我院行手术治疗的110例继发性SHPT患者作为研究对象纳入此次研究,按随机数字法分为两组,每组55例,均采用气管插管全麻,静脉快速诱导分别采用全凭静脉维持和静吸复合维持。按中华医学会麻醉分会麻醉程度分级为Ⅰ或Ⅱ级[4],其中ASAⅠ级65例,Ⅱ级45例。其中85例合并肾功能不全,47例行透析治疗。
纳入标准:(1)临床症状典型,包括骨痛、骨骼畸形,肌痛、肌无力,皮肤瘙痒等;(2)全段甲状旁腺激素(iPTH)持续性高于800 pg/mL,口服活性维生素D无效;(3)颈部超声显示至少1个甲状旁腺直径>1 cm或体积>500 mm3;(4)ASA分级Ⅰ、Ⅱ级;(5)经本院伦理委员会批准。
排除标准:(1)有手术和麻醉禁忌证者;(2)有气管插管禁忌证者;(3)有单胺氧化酶抑制剂使用史者;(4)其他原因导致不能纳入研究者。
两组一般资料差异无统计学意义(P>0.05)。见表1。
1.2 麻醉药物及方法 术前常规禁食水,入室后行上肢浅静脉穿刺,开放静脉通路,打开麻醉机和监护仪后,对脉搏血氧饱和度(SpO2)、血压(NIBP)、呼气末二氧化碳分压(PETCO2)等指标进行常规监测。连接脑电双频指数(BIS)监测仪及TOF-Watch肌松监测仪。确认各项指标无误后进行麻醉诱导和气管插管。两组均采用静脉快速诱导,主要药物有咪达唑仑0.05 mg/kg,舒芬太尼0.4 μg/kg(宜昌市人福药业有限公司,批准文号:国药准字 H20054256)、丙泊酚1.5~2.5 μg/kg微量泵入,顺阿曲库铵0.1~0.15 mg/kg和罗库溴铵(浙江仙琚制药有限公司,批准文号:国药准字H20093186)0.8~1.0 mg/kg,以面罩行机械通气5 min后,行喉镜明视气管插管,置入成功的标志为双侧胸廓起伏良好,听诊两肺呼吸音对称,口咽部无气体漏出,PETCO2波形正常。将麻醉模式改为间歇正压通气(IPPV),调整吸入氧流量为1.8 L/min,潮气量6~8 mL/kg,频率10~12次/min,维持PETCO235~45 mmHg,SpO2>95%。全静脉组术中维持采用丙泊酚靶控输注,血浆靶浓度1.5~2.5 μg/kg,瑞芬太尼以0.1~0.2 g/(kg·min)恒速泵注,维持BIS值40~60,术中适量输液及应用血管活性药物,维持血流动力学稳定。颈前筋膜缝合完毕停用丙泊酚,缝合完毕停用瑞芬太尼,待患者意识清醒,肌力恢复后拔管,期间维持SpO2>95%。静吸复合组采用1.0%~2.0%七氟醚吸入、瑞芬太尼每分钟0.2 μg/kg,静脉持续泵入,并间断给予顺式阿曲库铵。手术结束前40 min,停止追加肌松药,待颈前筋膜缝合完毕,停止吸入七氟烷和泵入瑞芬太尼,术毕待患者意识清醒、肌力恢复后拔除气管导管。
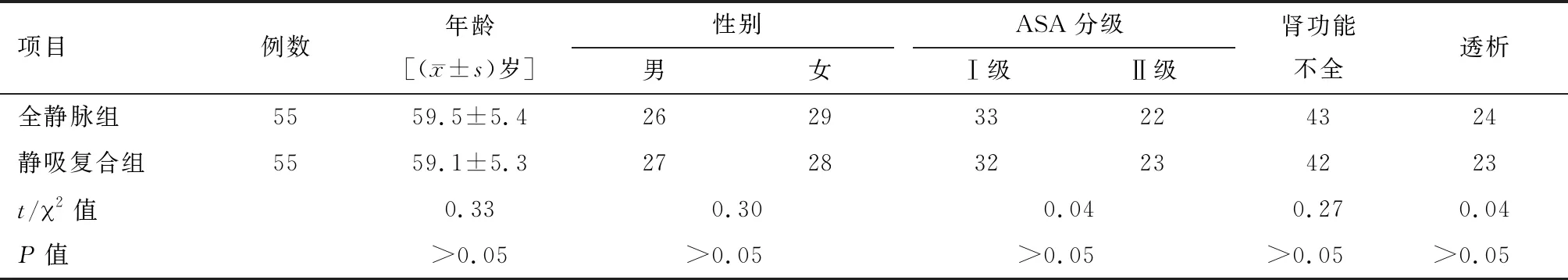
表1 两组一般资料比较 例
1.3 监测指标 分别于麻醉前(T1)、插管时(T2)、切皮时(T3)、拔管时(T4)及苏醒时(T5)记录患者的平均动脉压(MAP)、心率(HR)、SpO2。同时于各时点采集动脉血标本测定动脉血二氧化碳分压(PaCO2)。记录手术时间、术后苏醒时间、拔除气管导管时间,同时记录不良反应发生情况,包括术中漏气及术后疼痛、镇静情况、恶心、呕吐、呼吸抑制、心动过缓等。疼痛程度采用视觉模拟评分(VAS)评定,0分为无疼痛感;<3分为轻度疼痛感,可以忍受;4~6分为疼痛能忍受;>7分为疼痛感较强,须辅助药物治疗;镇静情况采用 Ramsay镇静评分评定[5],分为1~6分,2~4分为镇静满意,5~6分为过度镇静。

2 结果
2.1 两组不同时间点HR、MAP、SpO2、PETCO2和气道峰压(Ppeak)比较 静吸复合组T2、T3和T4时间点HR、MAP值均明显高于全静脉组(P<0.05);在T1和T5时两组HR、MAP差异无统计学意义(P>0.05);各时间点SpO2、PETCO2和Ppeek水平差异无统计学意义(P>0.05)。见表2。
2.2 两组麻醉、插管、拔管、苏醒时间比较 两组麻醉、拔管、苏醒时间差异无统计学意义(P>0.05),静吸复合组插管时间显著低于全静脉组(P<0.05)。见表3。
2.3 两组苏醒后和术后6 h VAS评分和Ramsay镇静评分比较 静吸复合组苏醒后和术后6 h VAS评分均明显高于全静脉组,Ramsay镇静评分低于全静脉组(P<0.05)。见表4。
2.4 两组不良反应发生情况比较 静吸复合组恶心呕吐、术后咽痛、呼吸抑制、心动过缓的发生率明显低于全静脉组(P<0.05);而苏醒延迟发生率两组差异无统计学意义(P>0.05)。见表5。
3 讨论
很多内科疾病均可导致SHPT,肾功能不全是最重要的一种,尤其对于尿毒症须行维持性血液透析患者。本研究中有85例肾功能不全患者,其中47例行透析治疗。研究报道,约50%的SHPT患者对药物治疗不敏感,因此手术是治疗的唯一方式[6]。SHPT患者由于肾代谢功能异常,血液中PTH长期维持在高水平,往往导致钙磷代谢紊乱,因此循环、泌尿、骨骼和血液系统存在不同程度的病理生理改变。这些复杂的系统性改变将对麻醉方式的选择和围手术期的管理提出很大的挑战[7]。因此如何采用最佳的麻醉方式,确保患者在围手术期内环境的稳定,改善愈合是麻醉科研究的重点和难点之一。

表2 两组不同时间点HR、BP、SpO2、PETCO2和Ppea比较

表3 两组麻醉、插管、拔管、苏醒时间比较

表4 两组苏醒后和术后6 h VAS评分和Ramsay评分比较 分
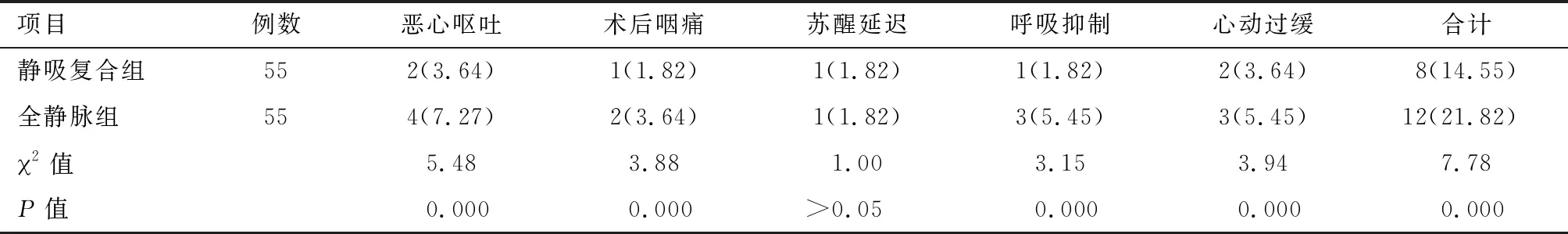
表5 两组并发症发生情况比较 例(%)
目前在甲状旁腺切除术中通常采用全麻。全麻的诱导通常采用静脉快速诱导,选择对肾功能影响小的麻醉药,有利于维持循环和呼吸稳定,也不影响麻醉的苏醒和术后恢复[8]。但在麻醉维持方式的选择上争论仍较多。全凭静脉麻醉维持采用多种短效静脉麻醉药物复合应用,间断或连续注射,可通过明确镇痛镇静效果,有效降低患者对手术麻醉的应激反应。
本研究对行甲状旁腺切除术患者分别采用不同的麻醉维持方式,结果表明,采用七氟醚吸入和静脉给药复合麻醉维持的患者在插管时(T2)、切皮时(T3)、拔管时(T4)MAP、HR明显高于采用瑞芬太尼-丙泊酚全凭静脉麻醉患者,表明全凭静脉麻醉方式患者血液流变学影响更小。同时,本研究结果显示,与静吸复合麻醉维持组相比,全静脉麻醉组苏醒后和术后6 h的VSA评分更低,而Ramsay镇静评分更高,说明获得了更好的镇痛和镇静效果。探讨其原因,我们认为与以下几点有关。(1)瑞芬太尼是一种新型芬太尼类μ型阿片受体激动剂,可透过血脑屏障,易被非特异性酯酶所降解,半衰期短,经过静脉泵注后起效快,代谢迅速,镇痛作用强,作用消失也快[9]。顺阿曲库铵是一种快速起效的非去极化肌松药,同样不经过肝肾代谢,因此两种药物联用可产生很好的镇痛和肌松效果。而丙泊酚也不经肾脏清除,可最大限度地降低肾功能衰竭对丙泊酚的药代动力学的影响,与瑞芬太尼合用可使患者迅速进入麻醉状态,麻醉效果较好,且进入状态较为平稳,术后疼痛状况良好[10]。(2)很多SHPT患者伴有不同程度的骨畸形,部分严重患者同时伴有口腔、面部及胸廓变形,对正常呼吸功能产生明显影响,导致血液携氧能力下降,通气换气不畅,因此很可能降低吸入麻醉的效果。同时由于肺通气和换气功能不佳,使组织缺氧加剧,导致术后不良反应增多[11-12]。本研究中发现,全静脉组恶心呕吐、术后咽痛、呼吸抑制、心动过缓的发生率明显低于静吸复合组,与以上原因有关。由于全静脉组不影响通气,术中牵拉甲状旁腺对血流动力学的影响较小,也避免了呼吸抑制,苏醒延迟等并发症。这与徐源等[13]的研究是一致的。另外Kivela等[14]的研究发现,丙泊酚不影响术中 PTH浓度的监测,可以用于SHPT患者的麻醉镇静。值得一提的是,国内学者崔凯等[15]的一项研究中比较了全凭静脉麻醉和静吸复合麻醉在高危SHPT患者中的应用效果,结果显示两种麻醉方式下患者的血流动力学指标差异无统计学意义。可见这两种麻醉方法在甲状旁腺切除术中的效果孰优孰劣目前尚无定论。
综上所述,SHPT患者麻醉风险较高,采用全凭静脉麻醉诱导平稳、镇痛效果好、不良反应发生率低等特点,可作为手术麻醉的首选方式。但本研究中未对PTH进行监测,两种方法对PTH的影响还需进一步观察。另外,甲状旁腺全切术后可发生“骨饥饿综合征”[16],表现为严重低血钙和强直抽搐,术后应立即深静脉持续泵注葡萄糖酸钙,并定期监测指标,促进患者康复。
