腹腔镜辅助D2根治术治疗进展期胃癌安全性、有效性的Meta分析
2021-01-06王晔飞路志宇张凯杜加录连凌云
王晔飞,路志宇,张凯,杜加录,连凌云
(榆林市第一医院普通外科,陕西 榆林 719000)
腹腔镜手术因具有疼痛轻、出血量少、恢复快等优点在临床得到广泛应用,多项多中心大样本前瞻性随机对照试验(randomized controlled trial,RCT)已证实早期胃癌行腹腔镜辅助D2根治术后的并发症少于传统开腹根治术[1],同时两种术式5年生存率比较差异无统计学意义[2]。目前我国胃癌诊疗规范[3]已推荐腹腔镜作为早期胃癌的常规治疗方式,但对于进展期胃癌腹腔镜治疗是否获益仍无定论[4]。进展期胃癌D2期需要挤压胰腺暴露门静脉、脾静脉,骨骼化十二指肠韧带,腹腔镜视野局限、操作角度的限制以及术中不能触摸感知病灶可能会增加术后胰瘘、术中不可控制的大出血、假性动脉瘤形成等风险。当前我国胃癌诊疗规范[3]仅推荐腹腔镜治疗进展期胃癌作为临床研究在大型的肿瘤中心开展,然而现在多个临床中心进行了前瞻性大样本RCT,已证实腹腔镜治疗展期胃癌是安全、可行的[5]。近年一项纳入2篇RCT和10篇回顾性非随机对照研究的Meta分析结果显示,腹腔镜辅助治疗进展期胃癌的近期疗效和远期生存有望达到与开腹手术相同的效果[6]。本研究应用Meta分析方法探讨腹腔镜治疗局部进展期胃癌的短期疗效。
1 资料与方法
1.1检索策略 计算机检索Cochrane图书馆、PubMed、EMBase、CNKI数据库中有关进展期远端胃癌行腹腔镜与开腹手术治疗的RCT,同时检索主要会议论文及查阅相关参考文献作为补充。检索时限为建库至2019年9月。英文检索词:“laparoscopic distal gastrectomy”“laparoscopy-assisted distal gastrectomy”“laparoscopic gastrectomy”“Laparoscopy”“laparoscopic”“laparotomy”“Laparoscopic surgery”“minimally invasive”“open distal gastrectomy”“gastrectomy”“stomach neoplasm”“gastric malignancy”“advanced gastric cancer”“gastric cancer”“Locally advanced gastric cancer”“stomach neoplasms”“stomach cancer”“gastric carcinoma”“gastric adenocarcinoma”。中文检索词:“胃癌”“腹腔镜”“开腹手术”。
1.2纳入与排除标准
1.2.1纳入标准 ①年龄≥18周岁;②术前经内镜活检确诊为原发性胃癌;③肿瘤可经腹腔镜辅助D2根治;④术前肿瘤分期为cT2-4aN0~3M0期;⑤RCT。
1.2.2排除标准 ①上腹部手术史(腹腔镜胆囊切除除外);②既往胃部手术史,包括内镜黏膜下及黏膜剥离术;③术前影像学评估融合或单个增大淋巴结最大直径>3 cm;④5年内合并其他恶性疾病;⑤术前针对性进行化疗、放疗、免疫治疗;⑥同期需手术治疗的疾病(胆囊结石及胆囊炎除外);⑦凝血功能障碍;⑧气腹禁忌证者;⑨远处转移;⑩精神障碍者。
1.3数据提取 依据纳入与排除标准,由2名研究者独立筛选相关文献,按照设计好的资料表格提取数据,包括纳入文献的基本特征、术中及术后相关并发症、手术时间、术中出血量等。遇到分歧,引入第3方研究者通过讨论达成一致。
1.4文献质量评价 依据Cochrane系统5.1版的评估标准,由两位研究者独立对纳入的RCT偏倚风险进行评估,引入第三方研究者对有争议的问题通过讨论达成一致。评价内容包括:①随机序列产生方法;②分配实施方案;③盲法实施方法;④数据结果收取方法;⑤报告有无选择性偏倚;⑥有无其他偏倚来源。
1.5统计学方法 采用RevMan 5.3软件进行Meta分析。计数资料用相对危险度(relative risk,RR)、计量资料用均数差(mean difference,MD)或标准化均数差(standardized mean difference,SMD)作为统计量,采用95%置信区间(confidence interval,CI)作为区间估计。采用χ2检验对纳入研究进行异质性分析,如P<0.1和I2>50%采用随机效应模型合并效应量;反之,采用固定效应模型合并效应量;采用漏斗图进行发表偏倚分析。P<0.05为差异有统计学意义。
2 结 果
2.1文献检索结果 初步检索得到7 864篇相关文献,排除不符合纳入标准的文献、非RCT、单组数据的总结、重复报道的文献等,最终纳入5项RCT[5,7-10],共2 917例患者,其中腔镜组1 463例、开腹组1 454例。文献筛选流程见图1。纳入研究均为术前诊断明确的原发性胃癌,文献基本特征见表1。
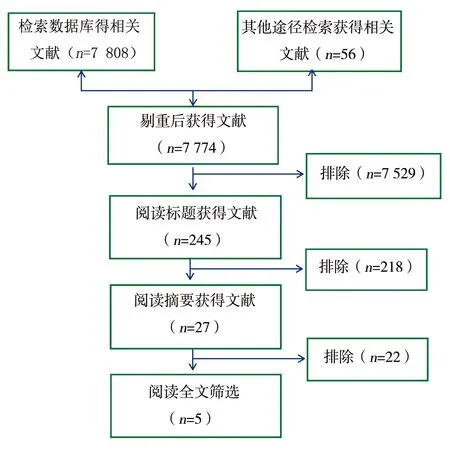
图1 文献筛选流程图

表1 纳入文献的基本特征
2.2质量评价 纳入试验结果显示,有5项试验[5,7-10]结局指标数据齐全。有4项试验[5,7-9]对随机序列方案的产生进行了明确的描述,有4项试验[5,7-9]记录了分配隐藏方案,由于患者的知情权及两种手术的操作技能不同,无法对患者及手术者实施双盲。见图2。

图2 纳入研究的偏倚风险图
2.3Meta分析结果
2.3.1手术时间 纳入的5项研究[5,7-10]均比较了手术时间,各项研究间存在异质性(P<0.000 01,I2=91%),敏感性分析剔除引起异质性的研究[7-8]后,森林图未改变方向且异质性消失(P=0.97,I2=0),采用固定效应模型进行合并分析,结果显示,腔镜组手术时间长于开腹组(MD=31.46,95%CI26.37~36.56,P<0.000 01)。见图3。
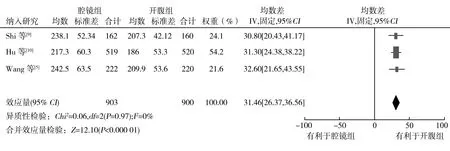
图3 腔镜组与开腹组手术时间的森林图
2.3.2术中出血量 共有4项研究[5,7,9-10]比较了术中出血量,纳入的研究间存在异质性(P<0.000 01,I2=96%),敏感性分析剔除引起异质性的研究[7,9]后,森林图未改变方向且异质性消失(P=0.18,I2=44%),采用固定效应模型进行合并分析。结果显示,腔镜组术中出血量明显少于开腹组(MD=-15.40,95%CI-24.50~-6.29,P=0.000 9)。见图4。
2.3.3术后肛门第一次排气时间、第一次进食清流食时间及术后住院时间 共有4项研究[5,7,9-10]比较了术后第一次肛门排气时间,敏感性分析剔除引起异质性的研究[9]后,森林图未改变方向且异质性消失(P=0.39,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组术后第一次肛门排气时间早于开腹组(MD=-0.19,95%CI-0.29~-0.08,P=0.000 8)。5项研究[5,7-10]比较了术后第一次进食清流食时间,敏感性分析剔除引起异质性的研究[7-8,10]后,森林图未改变方向且异质性消失(P=0.84,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组术后第一次进食清流食时间明显早于开腹组(MD=-0.85,95%CI-1.05~-0.65,P<0.000 01)。5项研究[5,7-10]比较了术后住院时间,敏感性分析剔除引起异质性的研究[9]后,森林图未改变方向且异质性消失(P=0.31,I2=17%),采用固定效应模型进行合并分析,结果显示,腔镜组住院时间短于开腹组(MD=-0.72,95%CI-1.19~-0.25,P=0.003)。见图5。

图4 腔镜组与开腹组术中出血量的森林图
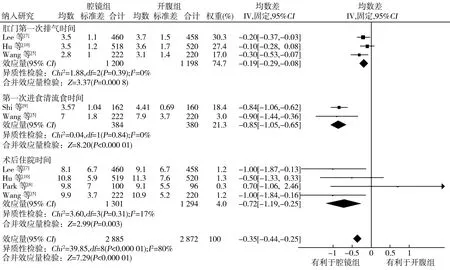
图5 腔镜组与开腹组治疗进展期胃癌术后第一次肛门排气时间、进食清流食时间及术后住院时间的森林图
2.3.4术后并发症 总体并发症包括术后系统、术后局部及术中并发症:5项研究[5,7-10]均比较了总体并发症,应用敏感性分析剔除引起异质性的研究[10]后异质性消失(P=0.70,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组总体并发症发生率低于开腹组(RR=0.77,95%CI0.63~0.93,P=0.006),见图6。

图6 腔镜组与开腹组治疗进展期胃癌总体并发症的森林图
2.3.4.1术后系统并发症 包括心脑血管、肝肾功能、深静脉血栓、尿路感染等,4项研究[5,7,9-10]比较了术后系统并发症,各项研究间无异质性(P=0.79,I2=0%),采用固定效应模型进行合并分析。结果显示,腔镜组和开腹组术后系统并发症发生率比较差异无统计学意义(RR=1.06,95%CI0.76~1.47,P=0.74)。见图7。
2.3.4.2术后局部并发症 包括吻合口瘘、狭窄、梗阻,术后腹腔出血、积液、脓肿,切口感染、胰瘘、胰腺炎、淋巴漏等,4项研究[5,7,9-10]进行了比较术后局部并发症,应用敏感性分析方法剔除引起异质性的研究[10]后异质性消失(P=0.27,I2=24%),采用固定效应模型进行合并分析。结果显示,腔镜组术后局部并发症发生率低于开腹组(RR=0.77,95%CI0.59~0.99,P=0.04)。见图7。
2.3.4.3术中并发症 包括术中出血、邻近脏器损伤、胃肠道损伤、戳卡相关损伤、高二氧化碳血症等,3项研究[5,8,10]进行了比较术中并发症,各项研究间无异质性(P=0.72,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组和开腹组术中并发症发生率比较差异无统计学意义(RR=1.28,95%CI0.79~2.07,P=0.32)。见图7。

图7 腔镜组与开腹组治疗进展期胃癌系统、术后局部、术中并发症的森林图
2.3.5术后局部并发症 4项研究[5,7,9-10]比较了术后吻合口瘘、术后腹腔出血、术后肠腔出血发生率,各项研究间均无异质性(P=0.52,I2=0%;P=0.51,I2=0%;P=0.90,I2=0%),选用固定效应模型进行合并分析,结果显示,腔镜组与开腹组术后吻合口瘘、术后腹腔出血、术后肠腔出血的发生率比较差异均无统计学意义(RR=1.84,95%CI0.94~3.60,P=0.08;RR=0.42,95%CI0.17~1.04,P=0.06;RR=0.37,95%CI0.11~1.25,P=0.11)。2项研究[5,7]比较了术后腹腔积液发生率,各项研究间无异质性(P=0.92,I2=0%),采用固定效应模型进行合并分析,结果显示,腹腔镜组术后腹腔积液发生率低于开腹组(RR=0.46,95%CI0.23~0.90,P=0.02)。3项研究[5,7,10]比较了术后胰瘘发生率,各项研究间无异质性(P=0.42,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组与开腹组术后胰瘘发生率比较差异无统计学意义(RR=2.19,95%CI0.76~6.28,P=0.14)。见图8。
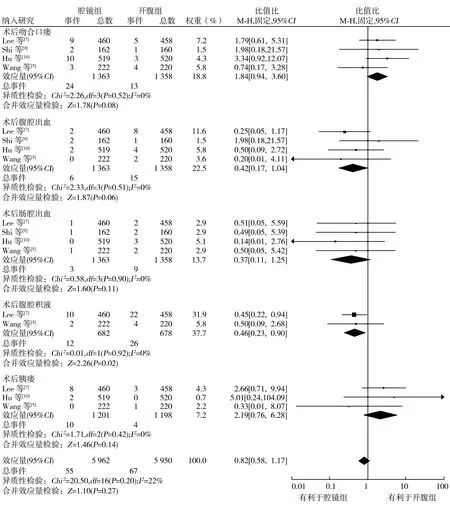
图8 腔镜组与开腹组治疗进展期胃癌术后吻合口瘘、肠腔出血、腹腔出血、腹腔积液、胰瘘森林图
2.3.6肿瘤大小 4项研究[5,7,9-10]比较了肿瘤大小,各研究间不存在异质性(P=0.57,I2=0%),采用固定效应模型进行合并分析。结果显示,腔镜组与开腹组肿瘤大小比较差异无统计学意义(MD=-0.07,95%CI-0.23~0.09,P=0.39),见图9。

图9 腔镜组与开腹组治疗进展期胃癌肿瘤大小森林图
2.3.7淋巴结清扫数目及肿瘤远近端切缘距离 5项研究[5,7-10]比较了淋巴结清扫数目,各项研究间无异质性(P=0.69,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组淋巴结清扫数目少于开腹组(SMD=-0.91,95%CI-1.78~-0.05,P=0.04)。3项研究[5,7,10]比较了近端切缘距离,各研究间不存在异质性(P=0.93,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组近端切缘距离少于开腹组(SMD=-0.38,95%CI-0.58~-0.17,P=0.000 3)。3项研究[5,7,10]比较了远端切缘距离,各研究间不存在异质性(P=0.72,I2=0%),采用固定效应模型进行合并分析,结果显示,腔镜组与开腹组远端切缘距离比较差异无统计学意义(SMD=-0.13,95%CI-0.34~0.08,P=0.22)。见图10。
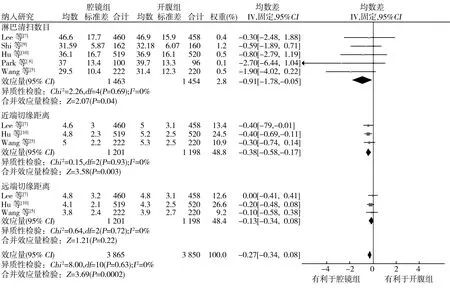
图10 腔镜组与开腹组治疗进展期胃癌淋巴结清扫数目及肿瘤远近端切缘距离森林图
2.4术后系统、术后局部及术中并发症偏倚分析 对纳入研究的文献进行术后系统、术后局部及术中并发症进行敏感性分析,所有的散点均在倒置的漏斗内,但研究量少,仅探索应用,见图11。
3 讨 论
自Adachi等[11]报道了腹腔镜治疗早期胃癌有良好的术后生活质量,术式安全可行及患者易于接受以来,该术式的适应证不断扩展。由于不健康的生活习惯及较少的常规胃镜检查,我国多数患者就诊时已为进展期胃癌[12]。腹腔镜辅助根治性治疗是否可取得与早期胃癌同样的手术效果仍未统一,有研究认为进展期胃癌腹腔镜治疗的有效性及安全性低于传统开腹治疗[13],而有研究则认为两者无差异[14-16]。
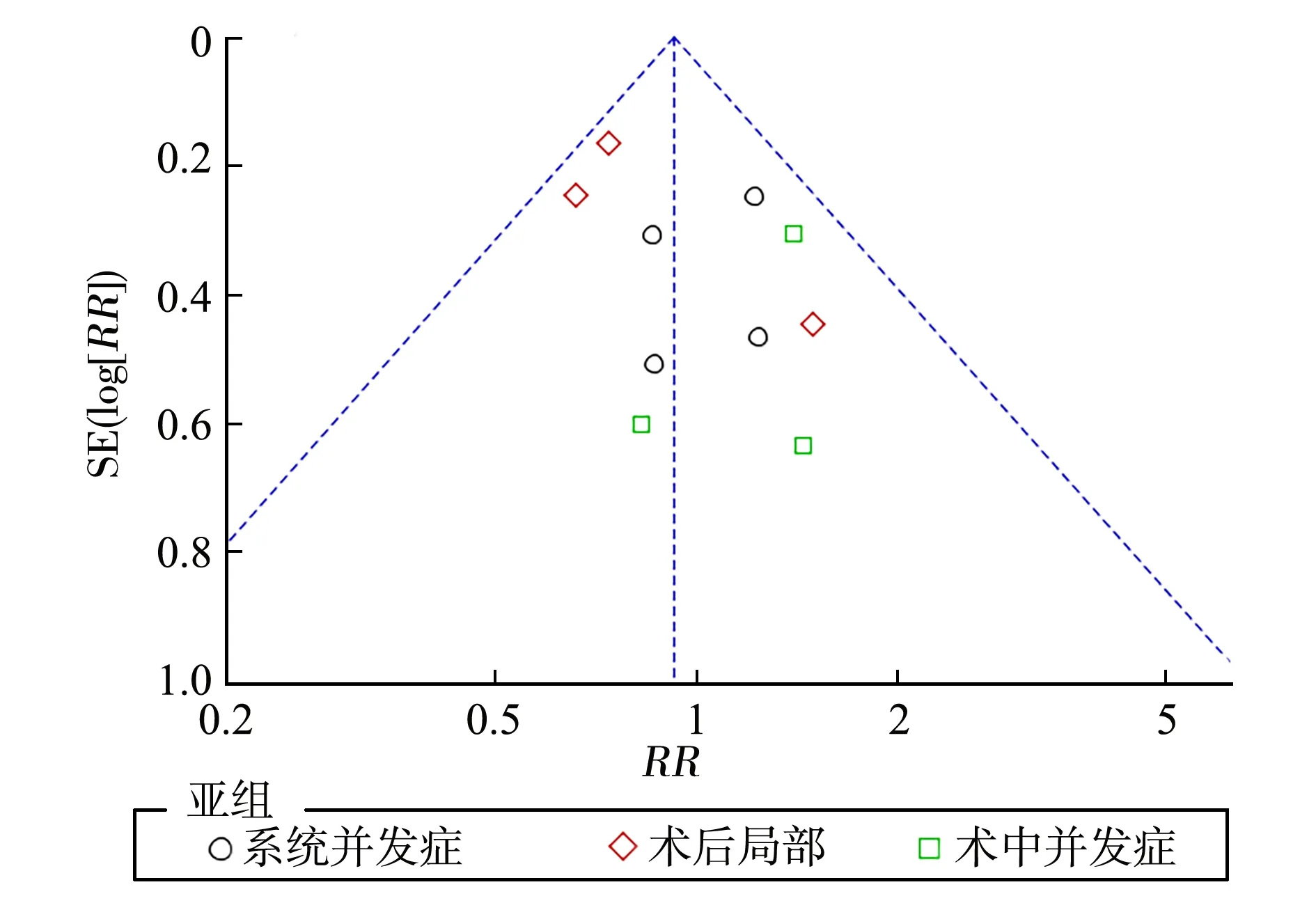
图11 术后系统、术后局部及术中并发症漏斗图
因此,本研究应用Meta分析方法评估腹腔镜辅助D2根治术治疗进展期胃癌短期的安全性及有效性。
本研究结果显示,腔镜组术中出血量少于开腹组,术后第一次排气时间、第一次进食清流食时间早于开腹组,术后住院时间短于开腹组,体现了腔镜治疗的优势。手术时间方面,腔镜组用时长于开腹组,分析主要与网膜切除及D2淋巴结清扫有关,进展期胃癌腔镜治疗手术步骤复杂。由于腹腔空间狭小,在网膜切除中大网膜被展开,外科医师切断横结肠和大网膜之间的血管区,这种显露技术相对于开腹组较困难和耗时,而且清扫淋巴结邻近血管操作,操作细微以及作为一种新兴的外科治疗方法,与外科医师的临床操作技能有很大关系[17]。随着样本量的增多,腔镜组手术平均用时呈逐渐缩短的趋势,相信随着临床腔镜操作经验的积累及技术的进步,腔镜治疗用时会进一步缩短。
手术安全性方面,有研究认为腔镜组术后并发症发生率低于开腹组[13],而有文献认为腔镜组术后并发症发生率高于开腹组[18]。本研究纳入的5项RCT共1 878例病例进行Meta分析结果显示,腔镜组术后总体并发症发生率低于开腹组,进一步将总体并发症进行亚组分析显示,腔镜组和开腹组术中及术后系统并发症发生率比较差异无统计学意义(P>0.05),而腔镜组术后局部并发症发生率低于开腹组(P<0.05)。进一步对术后局部并发症行亚组分析显示,腹腔镜组术后腹腔积液发生率低于开腹组(P<0.05)。其原因可能与腹腔镜在放大视野操作,较小的渗血、渗液及时处理,以及腔镜下良好的腹腔探查有关,体现了腔镜技术的优势。术后局部并发症亚组分析表明,腹腔镜治疗进展期胃癌并没有增加术后胰瘘、腹腔出血、吻合口瘘的风险。
保障安全进行腔镜治疗的同时应考虑有效性,所有的治疗均为获得良好的临床效果。本研究中腔镜组和开腹组肿瘤大小比较差异无统计学意义。足够的肿瘤切缘距离和淋巴结清扫数目是保障临床效果的必要条件,本研究结果显示,腔镜组近端切缘距离小于开腹组,距离肿瘤边缘的断端距离均数为5 cm左右。对于T2以上肿瘤第5版日本《胃癌治疗指南》拔萃[19]推荐尽量确保局限型肿瘤断端距离>3 cm,浸润性肿瘤>5 cm,因此腔镜组在怀疑切缘距离比较短的切面为阳性时应迅速进行断端病理活检,以保证治疗效果。He等[20]研究表明,淋巴结清扫数目能独立判断进展期胃癌患者的术后生存率,淋巴结清扫数目大于18枚以上的患者预后显著优于清扫数目小于18枚以下的患者。本研究纳入的文献平均清扫淋巴结数目均大于18枚,同时腹腔镜手术并未明显增加腹腔内癌细胞脱落的机会[21]。
但本Meta分析仍存在不足之处:①纳入的文献均为亚洲临床病例,相对于欧美患者亚洲患者肥胖及体格均较小,而肥胖是增加腹腔镜手术难度的重要原因之一,值得重视;②部分灰色文献及会议论文无法获取,导致可能存在发表偏倚;③纳入的文献均比较了腔镜治疗的短期疗效,由于胃癌恶性程度高,尤其是进展期胃癌易发生腹腔及网膜种植转移,远期疗效需要高质量的RCT进一步证实;④纳入的RCT均在经验较丰富的胃肠中心开展,而腹腔镜治疗进展期胃癌需要一个较长的学习曲线;⑤Meta分析显示手术时间、术中出血量、总体并发症发生率、肿瘤大小的异质性较大,经敏感性分析分别剔除相关研究后,尚排除异质性,结果可能存在偏倚。
综上所述,腹腔镜组除手术时间长于较开腹组外,两者术中出血量、术后住院时间、并发症发生率、进食时间及肿瘤的近期疗效比较差异均无统计学意义,表明进展期胃癌实施腹腔镜辅助D2根治术是安全、有效的,但长期疗效仍需高质量RCT研究证实。
