新生儿体重预测新方法的分析与应用
2020-12-31姚涛白景鹤陈静思谢芯刘欣瑜邢军
姚涛 白景鹤 陈静思 谢芯 刘欣瑜 邢军
华北理工大学附属医院妇产科(河北唐山063000)
正常新生儿出生体重常在2 500~4 000 g之间,当胎儿体重超过4 000 g时又称为巨大儿,在我国发生率大约为7%,国外发生率约为15.1%,男胎多于女胎[1-2]。巨大儿是产科常见的胎儿并发症之一,会导致胎位不正从而提高肩难产、臂丛神经损伤、围产期窒息、新生儿死亡等新生儿不良妊娠结局的风险[3-4],并且有研究发现巨大儿与肥胖、糖尿病、哮喘等其他慢性疾病以及癌症等远期并发症有关[5-6]。目前实际工作中,预测出生体重更多是为了减少新生儿经产道挤压导致的损伤,以及减少产妇产道的撕裂风险,这需要通过选择不同的助娩方式实现这一目的。[7]因此准确预测新生儿体重是围产期管理中的核心问题之一。
目前针对新生儿体重的产前评估常见实用方法包括腹部触诊、胎儿超声等方法[8]。而在临床上常利用经验公式计算新生儿预测体重,其通过简单的查体数据如宫高腹围等而推测体重,但由于受到测量误差、个体差异等,导致其预测结果与实际常常有很大的误差[9]。同样,超声测定虽然较精确但又常常受到操作者水平、孕妇羊水与检查体位等影响。无论是经验公式法抑或是超声检查均存在不同程度的误差,因此片面采纳该数据将严重影响对新生儿体重的准确估计[10]。目前尤其是在针对非妊娠期糖尿病、非肥胖症的健康孕妇人群中仍缺乏公认且准确的预测方法。因此本研究将在以往研究基础上,结合孕检临床数据与超声数据构建回归方程,并探讨其预测新生儿出生体重的应用临床价值。
1 对象与方法
1.1 研究对象收集2018年11月至2019年5月于华北理工大学附属医院建档并分娩的孕妇。纳入对象标准:自然受孕、单胎活产、年龄20~35岁;根据世界卫生组织指定的BMI标准,孕前体重指数18.5~23.9 kg/m2;根据2009年美国IOM标准,孕期总增重11.5 kg,且23.5 kg的孕妇;孕前及孕期无糖尿病等合并症,孕前无高血压及甲状腺功能亢进或减退等其他妊娠并发症,无急、慢性感染等症;各种孕期筛查均正常,如早孕期胎儿颈部透明层厚度(NT)筛查,中孕期唐氏儿筛查、超声畸形筛查等;近期无服用影响糖脂代谢的药物史;无先天性或遗传性疾病、无肿瘤及自身免疫性疾病。最终纳入86例孕妇进行数据分析。
1.2 研究方法
1.2.1 一般资料通过查阅病历采集孕妇一般资料,孕前体重、孕前BMI;分娩前孕检查体测量宫高、腹围、孕期增重、核实分娩时孕周等。分娩前超声测定胎儿腹围、胎儿股骨长及双顶径。
1.2.2 血清超敏C 反应蛋白和血脂指标检测抽取孕妇空腹肘静脉血3~5 mL,送我院检验科检测血糖、血脂四项水平、超敏C反应蛋白水平。剩余孕妇肘静脉血以3 500 r/min离心10~15 min后,留取血清放入经高压灭菌处理的冻存管,-20 ℃冰箱保存,以备酶联免疫分析(ELASA)法检测血清中CRP表达水平。
1.3 统计学方法采用SPSS 18.0软件进行统计学处理。临床定量资料以均数±标准差表示,符合正态分布方差齐性的采用独立样本的t检验,以及协方差分析。方差不齐的采用秩和检验;计数资料以率表示,率的比较采用χ2检验;组间检验筛查出有统计学意义的指标后,采用Pearson相关系数分析及多重线性回归分析。以P <0.05有统计学意义。
2 结果
2.1 孕检常见指标与新生儿体重的关系以新生儿平均体重将86例孕妇划分为两组,通过比较两组不同体重寻找影响新生儿体重的指标。新生儿体重小于平均值组与大于或等于平均体重组各43例。比较两组基本资料结果如下,两组孕周、孕期增重、宫高、腹围、胎儿腹围、股骨长、双顶径、高密度脂蛋白各因素均值,差异有统计学意义(P <0.05),其中P′值是在控制了孕前体重、孕前BMI、孕龄混杂因素后再次比较的结果。见表1。
表1 两组孕妇间临床指标的比较Tab.1 Comparisons of clinic parameters between two group of maternity ±s
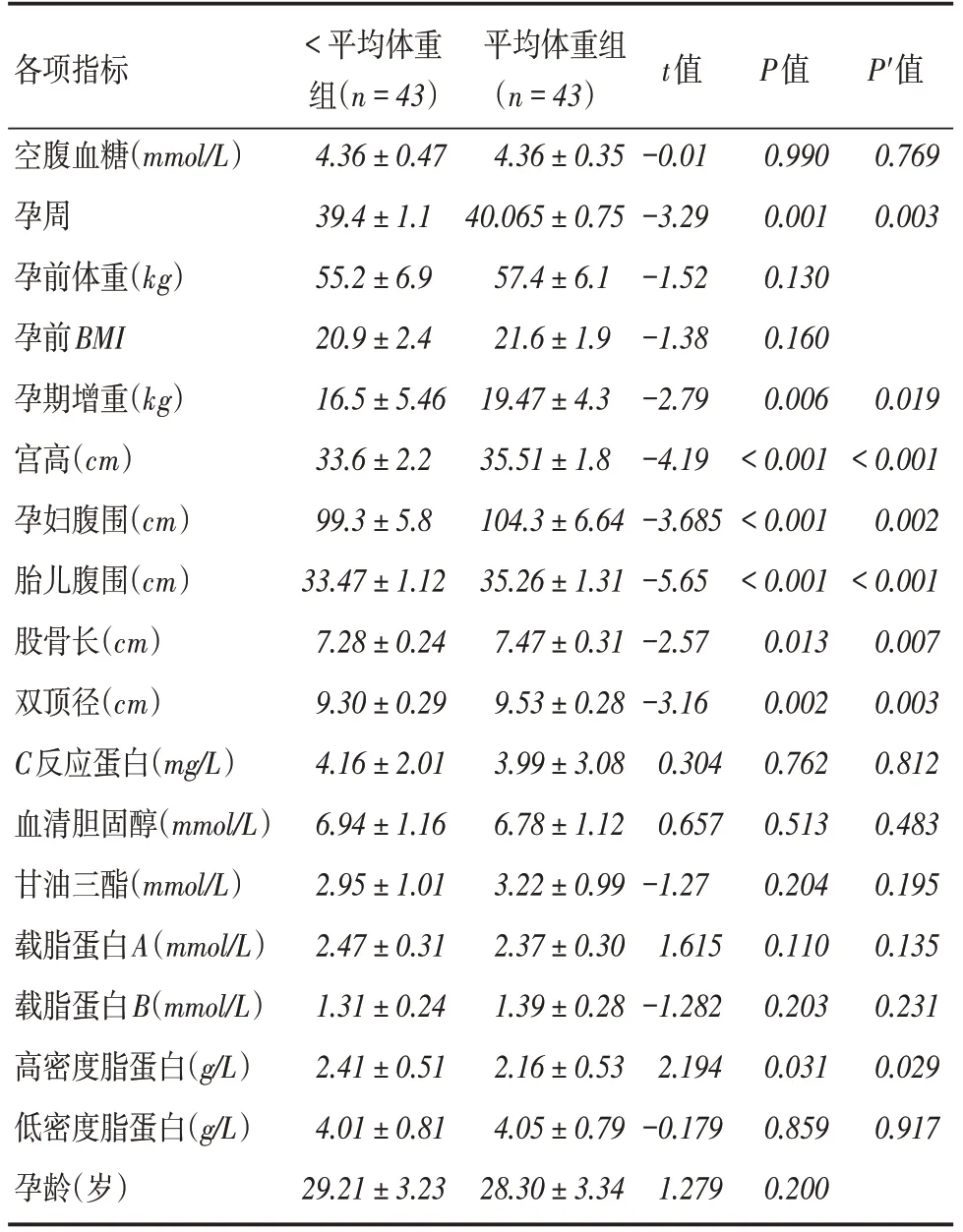
表1 两组孕妇间临床指标的比较Tab.1 Comparisons of clinic parameters between two group of maternity ±s
注:P′值为利用协方差分析校正了孕前体重、BMI 以及孕龄的影响而得出的P 值
各项指标空腹血糖(mmol/L)孕周孕前体重(kg)孕前BMI孕期增重(kg)宫高(cm)孕妇腹围(cm)胎儿腹围(cm)股骨长(cm)双顶径(cm)C反应蛋白(mg/L)血清胆固醇(mmol/L)甘油三酯(mmol/L)载脂蛋白A(mmol/L)载脂蛋白B(mmol/L)高密度脂蛋白(g/L)低密度脂蛋白(g/L)孕龄(岁)<平均体重组(n=43)4.36±0.47 39.4±1.1 55.2±6.9 20.9±2.4 16.5±5.46 33.6±2.2 99.3±5.8 33.47±1.12 7.28±0.24 9.30±0.29 4.16±2.01 6.94±1.16 2.95±1.01 2.47±0.31 1.31±0.24 2.41±0.51 4.01±0.81 29.21±3.23 平均体重组(n=43)4.36±0.35 40.065±0.75 57.4±6.1 21.6±1.9 19.47±4.3 35.51±1.8 104.3±6.64 35.26±1.31 7.47±0.31 9.53±0.28 3.99±3.08 6.78±1.12 3.22±0.99 2.37±0.30 1.39±0.28 2.16±0.53 4.05±0.79 28.30±3.34 t值-0.01-3.29-1.52-1.38-2.79-4.19-3.685-5.65-2.57-3.16 0.304 0.657-1.27 1.615-1.282 2.194-0.179 1.279 P值0.990 0.001 0.130 0.160 0.006<0.001<0.001<0.001 0.013 0.002 0.762 0.513 0.204 0.110 0.203 0.031 0.859 0.200 P′值0.769 0.003 0.019<0.001 0.002<0.001 0.007 0.003 0.812 0.483 0.195 0.135 0.231 0.029 0.917
2.2 新生儿体重与各指标的相关性分析新生儿体重变化与各指标的相关性分析:从表1中筛选出差异有显著性的因素包括孕期增重、孕周、宫高在内共8项指标,经Pearson相关性分析,孕周(r=0.366,P <0.001)、孕期增重(r=0.288,P <0.05)、宫高(r = 0.496,P <0.001)、孕妇腹围(r = 0.380,P <0.001)、双顶径(r = 0.418,P <0. 05)、胎儿腹围(r = 0.660,P <0.001)、股骨长(r = 0.522,P <0.001)均与新生儿体重呈正相关。而高密度脂蛋白水平和新生儿体重呈现负相关(r =-0.233,P <0.05)。而空腹血糖水平等与新生儿体重无相关性(P >0.05)。见表2。
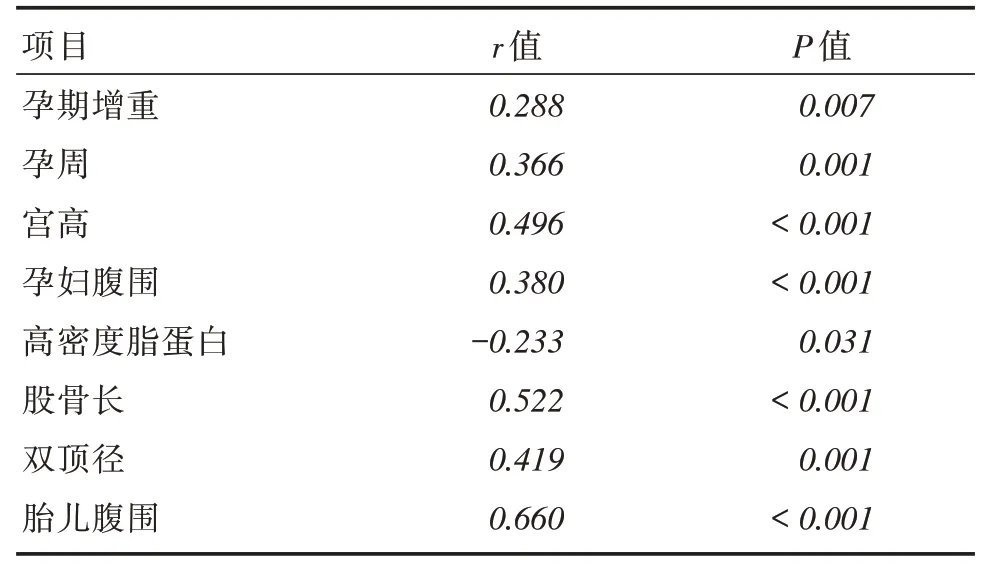
表2 新生儿体重与各项指标的相关性分析Tab.2 correlation analysis of birth weight and following indicator
2.3 关于新生儿体重的多重线性回归分析以新生儿体重为因变量,以孕期增重、孕周、宫高、孕妇腹围、股骨长、双顶径、胎儿腹围为自变量,行多重线性回归分析,模型采用逐步回归法,以P 0.05为进入标准,P >0.10为剔除标准。结果显示胎儿腹围、股骨长、宫高是新生儿体重的独立影响因子,它们的偏回归系数β均为正值,新生儿体重随三项指标增加而增加。所得模型1(F = 48.3,P <0.001)、模型2(F = 29.5,P <0.001)、模型3(F =28.3,P <0.001)均具有统计学意义。其中模型3提示因变量新生儿体重变化的54%(R2=0.54)可由胎儿腹围、宫高、股骨长来解释(调整后R2=0.52),各个自变量的偏回归系数β及95%CI。见表3。
2.4 预测模型与以往临床常用经验方法、超声估计体重法符合率的比较参照凌萝达[11]建议的判断标准,以新生儿体重的预测值与新生儿实际出生体重之差值<250 g作为标准,计数本研究的各公式对新生儿体重预测符合率百分比,并将符合率较高的Model 3与超声测定进行比较。结果显示三项回归方程的预测符合率分别为0.69、0.71、0.80。而超声法符合率为0.72,凌罗达公式法、卓晶如法、袁东生法、罗来敏法见表4。将模型3与超声法预测的新生儿体重的符合率相比较,结果表明该公式符合率高于单纯的超声预测的符合率(χ2=135.12,P <0.005)。
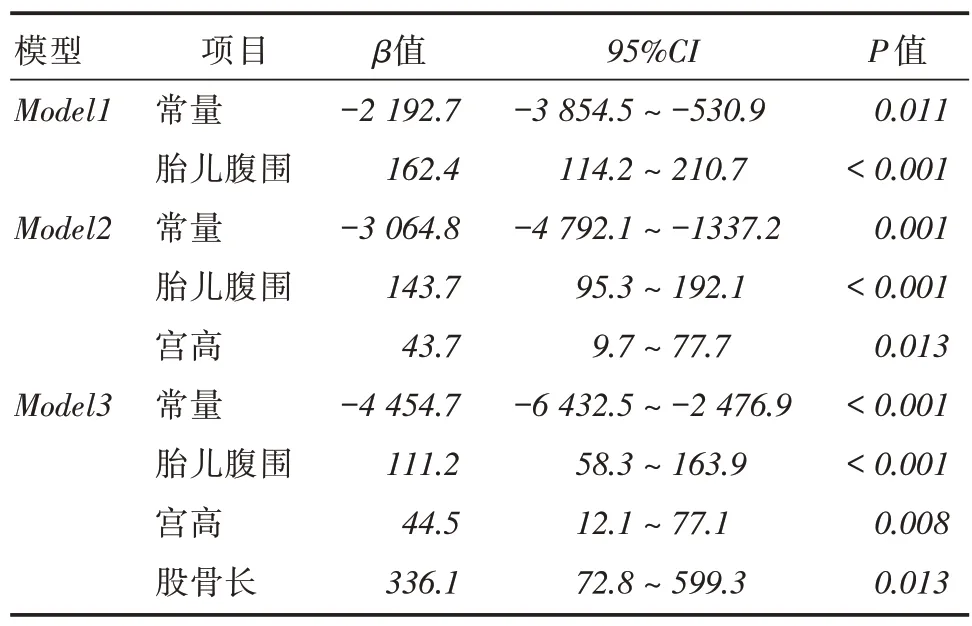
表3 多重线性回归分析新生儿体重的预测模型Tab.3 A multiple linear regression model on prediction of birth weight

表4 不同方法预测新生儿体重的符合率Tab.4 Comparison of the coincidence rates predicting birth weight of different ways例
2.5 不同方法预测体重估计值与实际新生儿体重的相关性分析将不同方法的体重预测值与新生儿实际出生体重值做双变量Pearson相关分析,结果显示Model 3回归模型(r = 0.74,P <0.001)和超声法(r = 0.72,P <0.001)分别与新生儿实际体重相关性最大,见表5。综上表明模型3的预测体重值与实际新生儿体重的符合率(80%)显著高于其他方法,而且与新生儿实际体重相关性也最大。
3 讨论
新生儿出生体重过重,尤其是巨大儿会增加难产、产时大出血等危及母胎生命安全的风险[12]。利用本研究提出的预测公式可以提高新生儿体重预测的准确度和符合率,对于合理选择分娩方式以避免不良妊娠结局具有一定的临床意义。尽管预测新生儿体重的常见方法有二维、三维超声及核磁共振为代表的辅助检查估测体重,以及临床经验公式法利用简单指标去直接估算新生儿体重值,如袁冬生法、罗来敏法、胡章和法、卓晶如法、优选法等,其中卓晶如法的符合率最高仅达58%,略高于同类方法[13]。另一方面,在2016年ACOG“巨大儿指南(2016)”指出,超声预测胎儿体重的准确性并不比临床方法预测胎儿体重的准确性高。这意味着并不能完全依赖超声数据评估体重[14]。另外丁匀浚毓等[15]利用多因素logistic回归模型和受试者工作曲线ROC曲线分析了和巨大儿发生关系密切的临床指标,如产前体质量指数、血糖、血脂等并评价了它们用以预测巨大儿的能力,但未提供更准确关于新生儿体重的估计方法。迄今临床对预测新生儿体重的方法没有完全统一的认识,尤其是在应用影像学预测还是临床方法预测之间还存在较大争议[16]。
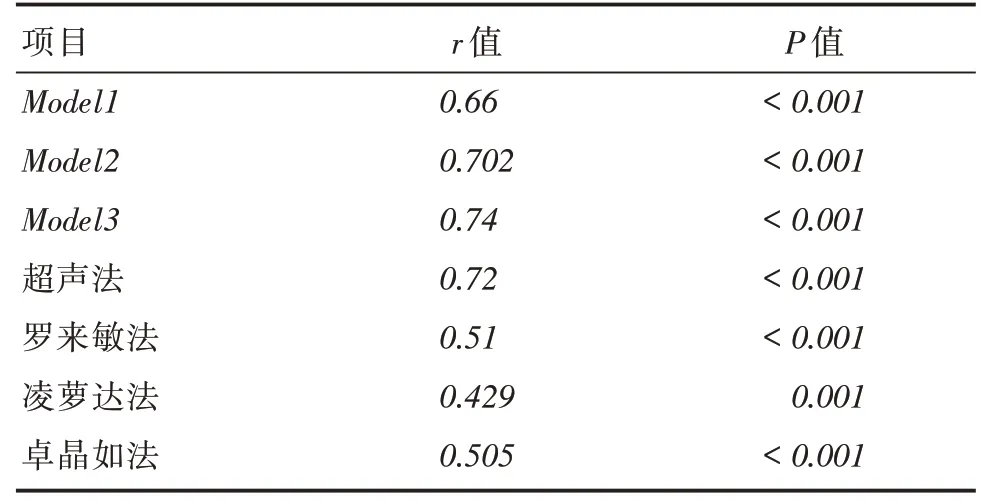
表5 不同方法的估计值与新生儿实际体重的相关性Tab.5 Correlation of predictor and actual value different method on birth weight
临床预测公式由于其简单易行且较为可信的结果,尤其是在缺乏辅助检查设备的欠发达地区,对指导分娩方式具有较大的临床价值;另一方面,超声检查具有高精度、准确测量宫内胎儿生长情况,同时我国二维超声在绝大部分医院得到广泛应用。然而国内常用的经验公式法直接预测的体重估计值误差大、符合率低,其原因主要是使用了比较单一指标(仅使用宫高或腹围)且受到母体因素干扰[17]。为准确判断新生儿出生体重从而指导分娩,本研究立足于将超声检查和临床孕检数据结合起来,以克服单一指标的误差过大,并得出预测新生儿体重估计值的回归方程。
本研究首先筛选了常见的16项孕检指标,从中通过比较得出与新生儿体重有关指标,由于采用严格限制的入组条件,减少来自母体的混杂因素(异常孕前体重和异常孕前BMI)后,结果显示孕妇宫高、腹围、孕期增重在两组之间有显著不同。这说明宫高、腹围、孕期增重和新生儿体重相关,这一点与国内外研究一致[18-19]。这可能因为宫高、腹围是母体对胎儿宫内发育的外在表现,而孕妇孕期体重增重不仅反应了孕妇自身能量的增加,也体现了胎儿随之体重增加的部分。
本研究同时发现超声指标如胎儿腹围、股骨长、双顶径与新生儿体重同样有关,与国内外相关研究基本相近,并有力证实了其中胎儿腹围与新生儿体重相关性最密切的结论[20-21]。经过Pearson相关性分析发现,与新生儿体重密切相关的指标有宫高、胎儿腹围、股骨长。笔者为进一步探索这些相关指标与新生儿体重的具体数量关系,使用多重线性回归分析控制多个混杂因素,最终得到三个模型用于预测新生儿体重,其中模型3的结果显示宫高、胎儿腹围、胎儿股骨长作为独立影响因素的回归方程对新生儿体重的估计最准确(R2 = 0.54),明显高于国内的各种经验公式,且预测与实际体重之间的符合率甚至接近超过了单纯的二维超声估计体重(其中Model3对新生儿体重估计值的符合率达到80%)。并且本预测公式与实际体重相关性达到0.74,意味着实际体重变化趋势和预测公式较为贴切,提示利用该公式在预测新生儿体重的误差远小于传统经验公式。
同时必须指出,本研究之所以将临床数据和超声数据结合起来减小估计误差,根本原因是目前大多数基层医院的超声数据多属于二维超声,正是因为二维超声难以全面评价新生儿体重,所以才不得不结合临床查体数据共同参与预测体重。但近年来随着3D超声技术的发展和快速普及,开发了许多新指标比如部分大腿容积、部分上臂容积等三维超声数据可用于准确评测胎儿宫内生长情况[22]。其在预测新生儿体重方面具有更高精度和优势,这也为今后进一步提高预测公式的准确度提供了新的方向。
综上所述,将孕检常见指标和常用超声数据结合起来而建立的回归方程可用于预测新生儿体重,且预测结果较为可靠,明显超过国内的常见经验公式,可用于协助超声预测新生儿体重,以减少由于超声的误差而导致错估新生儿体重。
