颅内压监护仪监测颅内压对行呼吸机吸氧的颅脑损伤患者术后脱水剂用药使用剂量及预后的预测
2020-12-30童孜蓉毕立清
姜 迅 童孜蓉 岳 震 毕立清*
颅脑损伤是临床常见的神经外科疾病之一,患者常常伴有颅内压力升高以及脑水肿,随着疾病的进展,甚至可能会形成脑疝,严重影响患者的生命质量[1-2]。在对患者的治疗中,对于颅内压力的升高,常采取开颅手术治疗,但在手术治疗中,由于患者术后的再出血以及脑组织的局部肿胀,进而造成患者的颅内压力升高,致残率或致死率显著升高[3]。因此,在临床治疗中,早期对患者的颅内高压进行识别干预,可显著改善患者的预后。而通过对患者的有创性颅内压监测,对其手术区域的迟发型出血进行有效预测,进而指导患者早期用药,对于患者的预后具有积极的意义[4-5]。本研究通过对颅内压监护仪测定颅内压对行呼吸机吸氧的颅脑损伤患者术后甘露醇用药剂量及预后的分析,为临床治疗以及诊断提供新思维。
1 资料与方法
1.1 临床资料
选取2015年8月至2019年2月江苏省人民医院住院并行开颅手术的150例颅脑损伤患者,其中男性79例,女性71例;年龄49~55岁,平均年龄(49.33±2.22)岁;合并糖尿病患者34例,合并高血压患者69例;颅脑损伤情况中硬膜下血肿患者59例,硬脑膜外血肿患者54例,多发性脑挫伤患者37例患者受伤到入院时间平均(11.36±2.13)h,平均出血量(45.26±2.37)ml,格拉斯哥昏迷指数(GCS)平均为(5.77±2.13)分。所有患者按随机数表法分为观察组和对照组,每组75例,观察组患者术后连接颅内检测仪检测颅内压情况,对照组患者采取常规检测方法。两组患者的基线资料之间的差异无统计学意义,具有可比性。本研究经医院伦理委员会论证,所有患者均知情同意。
1.2 纳入与排除标准
(1)纳入标准:①符合颅脑损伤诊断标准[6];②均为损伤后24 h内入院;③均达到去骨瓣减压术手术指征,所有患者意识清醒,无精神疾病和沟通障碍;④所有患者均有开颅手术指征,依存性较好。
(2)排除标准:①合并其他危及生命的疾病;②入院时已经无自主呼吸和瞳孔散大;③存在凝血功能障碍;④严重心脏、肝脏和肾功能障碍。
1.3 仪器设备
采用Codman 82-6631型有创颅内压监测仪(美国强生公司);Philips ICT(荷兰飞利浦公司)。
1.4 检测方法
(1)观察组:患者经开颅手术后连接颅内压检测仪对患者的颅内压情况进行检测,术后监护时间≤1周,针对颅内压升高患者,结合其临床表现及时进行CT复查,患者的颅内压>25 mmHg或者引流脑脊液后患者的颅内压为15 mmHg,及时对患者开展去骨瓣治疗,如果患者的颅内压<25 mmHg,则对患者开展阶梯治疗。观察患者的颅内压力以及脑水肿情况,及时调整患者的脱水剂使用剂量以及使用时间,当患者颅压<15 mmHg时,临床无需脱水治疗;当患者颅压为15~20 mmHg时,则需要对患者进行20%的甘露醇125 ml治疗,每间隔12 h用药1次,患者的床头抬高15°~30°;当患者颅压为21~40 mmHg时,则对患者进行20%的甘露醇250 ml治疗,每间隔8 h用药1次,并针对患者的临床症状及时给与患者25%的人血白蛋白以及利尿剂治疗;当患者颅压为40 mmHg时,则对患者进行20%的甘露醇250 ml治疗,每间隔6 h用药1次,合并使用25%的人血白蛋白以及利尿剂治疗。
(2)对照组:患者经开颅手术后采取常规颅内压监测方式,针对患者的血压、心律以及血氧饱和度的动态变化,及时对患者进行CT复查,观察患者的颅内压力以及脑水肿情况,及时调整患者的脱水剂使用剂量以及使用时间。
1.5 观察指标
(1)两组患者生存评分。分别对两组患者治疗后3个月的生存情况进行比较,生存情况比较采取卡氏功能量表(Karnofsky performance scale,KPS)评分[7]进行评估:①满分为100分,则为正常;②90分则能正常生活;③80分经过努力可以正常生活;④70分能够自我照料;⑤60分偶尔能够自我照料;⑥50分需要照料生活;⑦40分则为残疾,需要社会的特别照顾以及支持;⑧30分则为严重残疾,但生命不危急;⑨20分则为病重,需要医院的支持以及护理工作。
(2)两组患者生活质量。采用生活质量综合评定问卷(GQOLI-74)[8]进行问卷调查,共74个条目,分数较高则患者生活质量较好。
1.6 统计学方法
采用SPSS19.0软件对数据进行统计分析,计量资料呈正态分布数据以()表示,采用独立样本t检验进行比较。计数资料采用百分比(%)表示,采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者重残率及病死率比较
观察组存在颅压高患者56例,对照组存在颅压高患者53例,两组颅压高患者之间的差异无统计学意义,观察组患者的重残率及病死率显著低于对照组,差异有统计学意义(x2=4.812,x2=4.131;P<0.05),见表1。

表1 两组颅脑损伤患者重残率及病死率比较(%)
2.2 两组患者KPS量表评分比较
治疗前,两组KPS评分之间的差异无统计学意义,经过治疗后,两组患者的KPS评分均显著改善,且观察组患者的KPS评分显著高于对照组,差异有统计学意义(t=49.434,P<0.05),见表2。
表2 两组颅脑损伤患者治疗前后KPS评分比较(分,)

表2 两组颅脑损伤患者治疗前后KPS评分比较(分,)
2.3 两组患者生活质量比较
经过治疗后,观察组患者的躯体功能、心理功能、社会功能以及物质生活状态评分显著高于对照组,差异均有统计学意义(t=8.973,t=10.800,t=4.665,t=8.599;P<0.05),见表3。
3 讨论
在对颅脑损伤患者的监护过程中,持续性有创颅压监测已经成为临床判断颅压升高的重要手段之一,通过对患者治疗期间颅压的不间断检测和综合分析,判断患者的颅压变化趋势,为早期预测患者的迟发型出血情况具有积极的意义[9-10]。本研究中,相比常规方法对患者血压、呼吸、心率以及脉搏的观察,持续性颅压监测,可通过对患者的颅压实时监测,数据更加直接有效,同时,通过对患者的CT影像学进行确认,及时通过对患者的甘露醇脱水剂以及手术治疗方式调整,对于患者的预后具有积极的意义[11]。
表3 两组颅脑损伤患者生活质量比较()
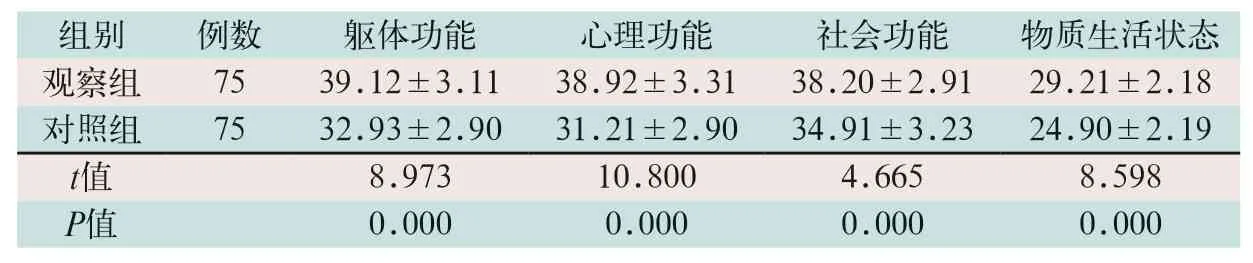
表3 两组颅脑损伤患者生活质量比较()
在临床治疗中脱水剂是降颅压的常用药品,而在临床常规治疗中,通过对患者的血压,脉搏以及血氧饱和度进行监测,通过患者的生命体征间接对患者的路亚情况畸形评估,同时部分医务人员依靠用药经验对患者开展救治。而在观察组患者中,通过实时观察患者的颅压变化,进而对患者的内环境紊乱以及心脏负荷情况进行评估,同时调整患者的甘露醇用药剂量,改善其预后[12]。通过对患者的预后情况的分析,观察组患者的重残率以及病死率显著低于对照组,分析认为,在对患者的颅脑进行实时检测过程中,通过对不良事件的及时有效识别,早期对患者开展干预,及时对利尿剂甘露醇进行调整,降低不良因素的发生。本研究中,当患者的颅压在15 mmHg以下时,临床不需要对患者进行脱水治疗,当患者的颅压上升到15~20 mmHg时,则需要对患者进行20%的甘露醇125 ml治疗,同时每间隔12 h用药1次,患者的床头抬高15-30°,当患者的颅压上升到21~40 mmHg时,则给与患者20%的甘露醇250 ml治疗,同时每间隔8 h用药1次,同时针对患者的临床症状,及时给与患者25%的人血白蛋白以及利尿剂治疗。当患者的颅压在40 mmHg时,则给予患者20%的甘露醇250 ml治疗,每间隔6 h用药1次,同时合并使用25%的人血白蛋白以及利尿剂治疗[13]。通过对患者的以上量化的治疗,将以往的经验治疗转化为量化治疗,合理的剂量治疗,对于患者的大脑灌注量显著恢复,降低了脑组织由于缺血或者缺氧造成的损伤风险,同时可以降低患者的甘露醇的使用量,真正做到科学用药,提升患者的术后恢复。本研究中,通过对患者术后3个月的生活质量分析显示,观察组患者的躯体功能、心理功能、社会功能及物质生活状态评分显著高于对照组,分析认为,在对患者的脱水治疗中,通过对颅压的及时性检测,科学有效采取降颅压措施,患者脑组织的缺血缺氧症状造成的损伤显著降低,对于神经元细胞的保护具有积极的作用[13]。随着患者脑细胞的显著恢复,局部运动功能以及各项身体机能恢复显著,对于患者临床生命质量的提升具有积极的意义[14-15]。
4 结论
颅内压监护仪测定颅内压对行呼吸机吸氧的颅脑损伤患者术后甘露醇用药剂量及预后具有科学的指导意义,能够有效合理指导脱水药物的应用,及时指导对患者病情的评估并处置,降低病死率,提高患者的生活质量。
