布地奈德联合肺表面活性物质气管内注入防治早产儿支气管肺发育不良的效果
2020-12-28饶军程贤高李晓春
饶军 程贤高 李晓春
摘要:目的 探討布地奈德联合肺表面活性物质(PS)与单独应用PS对支气管肺发育不良(BPD)的影响。方法 选取2018年8月~2020年6月我院新生儿科收治的64例新生儿呼吸窘迫综合征早产儿作为研究对象,以入院时间顺序随机分成观察组和对照组,各32例。对照组给予PS气管(气管插管或LISA管)内滴入,观察组给予布地奈德联合PS气管(气管插管或LISA管)内滴入,比较两组用药前后动脉血气指标、呼吸机应用时间、吸氧时间、住院时间、BPD发生率、PS重复给药率及并发症发生率。结果 给药后,两组pH值、PaO2、PaO2/FiO2高于给药前,PaCO2低于给药前,且观察组pH值、PaO2、PaO2/FiO2高于对照组,PaCO2低于对照组,差异有统计学意义(P<0.05);观察组呼吸机应用时间、吸氧时间、住院时间短于对照组,差异有统计学意义(P<0.05);观察组BPD发生率、PS重复使用率低于对照组(15.63% vs 37.50%)、(3.13% vs 21.88%),差异有统计学意义(P<0.05);两组并发症发生率比较,差异无统计学意义(P>0.05)。结论 对早产儿气管插管或LISA管下滴入布地奈德联合PS治疗,可改善患儿肺功能指标,抑制炎症反应,有效防止早产儿支气管肺发育不良发生几率,不增加其他并发症的风险,且可缩短呼吸机应用时间、总吸氧时间、住院时间,并降低PS的重复使用率。
关键词:早产儿;支气管肺发育不良;布地奈德;肺表面活性物质
中图分类号:R722.6 文献标识码:A DOI:10.3969/j.issn.1006-1959.2020.23.043
文章编号:1006-1959(2020)23-0147-03
Abstract:Objective To investigate the effects of budesonide combined with pulmonary surfactant(PS) and PS alone on bronchopulmonary dysplasia(BPD).Methods From August 2018 to June 2020, 64 premature infants diagnosed with neonatal respiratory distress syndrome were selected from neonatology department of our Hospital.The patients were randomly divided into the observation group and the control group according to the order of admission,32 cases in each group.Observation group received budesonide combined with PS trachea (tracheal intubation or LISA tube) drip,the control group only received PS trachea (tracheal intubation or LISA tube) drip.To analyze the arterial blood gas indexes of the two groups before and after drug administration and compare the ventilator use time, oxygen intake time, hospital stay time, BPD incidence, PS repetition rate and complication rate between the two groups.Results After administration, the pH value, PaO2, PaO2/FiO2 of the two groups were higher than before administration, PaCO2 was lower than before administration, and the pH value, PaO2, PaO2/FiO2 of the observation group were higher than those of the control group, and PaCO2 was lower than the control group,the difference was statistically significant (P<0.05); the observation group's ventilator application time, oxygen inhalation time, and hospital stay were shorter than those of the control group,the difference was statistically significant (P<0.05); the observation group's incidence of BPD and PS repeated use rate was lower than the control group (15.63% vs 37.50%), (3.13% vs 21.88%), the difference was statistically significant (P<0.05); the complication rate between the two groups was not statistically significant (P>0.05).Conclusion Intratracheal intubation or LISA tube infusion of budesonide combined with PS therapy in premature infants can improve lung function indicators, inhibit inflammation, and effectively prevent the incidence of bronchopulmonary dysplasia in premature infants without increasing other complications. Risk, shorten the ventilator application time, total oxygen inhalation time, hospital stay, and reduce the repetitive use rate of PS.
Key words:Premature infant;Bronchopulmonary dysplasia;Budesonide;Pulmonary surfactant
随着我国二胎政策的全面开放、孕母的高龄,早产儿的出生率越来越高,尤其是极低出生体重儿。由于生后及时的救治、医学设备的更新及临床诊疗技术的不断发展,其存活率也大大提高,相应的支气管肺发育不良(bronchopulmonary dysplasia,BPD)的发病率也有逐年上升的趋势。据报道[1,2],体重<1500 g早产儿中BPD发生率由2006~2008年的19.3%上升至2019年的25%。研究表明[3,4],BPD为婴幼儿喘息的高危因素,且与反复的呼吸道感染有关,影响心肺功能并提高了再入院率和死亡率,增加了远期并发慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)的风险。这不仅降低了患儿往后的生存质量,增加了并发后遗症的可能,同时其也是成人疾病儿童起源的重要原因之一[5-8]。目前BPD治療尚无明确标准,一般采取综合治疗,包括营养支持、限制液体、呼吸支持、PS、产后应用激素及抗感染治疗等[9]。本研究主要探讨在经气管内给药(气管插管或LISA管)条件下利用马兰戈尼效应,即以PS为载体,将布地奈德气管内滴入预防早产儿BPD发生的意义,现报道如下。
1资料与方法
1.1一般资料 选取2018年8月~2020年6月安徽医科大学附属安庆医院新生儿科收治的64例新生儿呼吸窘迫综合征(NRDS)明确的早产儿作为研究对象。纳入标准:①出生体重低于1500 g或胎龄≤32周(NRDS诊断依据诸福棠实用儿科学第8版诊断标准);②均需要呼吸机辅助通气(机械辅助通气或无创CPAP)。排除标准:先天性发育异常的患儿(畸形、先天性心脏病、先天性遗传代谢性疾病等)。将入选病例以入院顺序随机分成观察组和对照组,各32例。对照组男15例,女17例;体重1100~1590 g,平均体重(1403.75±133.56)g;胎龄27~32周,平均胎龄(30.20±1.01)周。观察组男18例,女14例;体重1000~1610 g,平均体重(1379.69±134.37)g;胎龄29~32周,平均胎龄(30.63±0.84)周。两组性别、体重、胎龄比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过,患儿家属知情同意并签署知情同意书。
1.2方法 确诊的患儿及时予以气管插管同时开展机械通气治疗(或者无创CPAP)、感染预防、营养支持、保暖、吸痰等对症支持治疗。并在此条件下,对照组患儿在出生后24 h内,于气管插管或LISA管下滴入固尔苏(意大利Chiesi Farmaceutici S.p.A.,注册证号H20080428,规格:240 mg/支)200 mg/kg。观察组患儿在对照组条件下联合使用布地奈德(阿斯利康,注册证号H20140475,规格:2 ml∶1 mg/支),即于气管内滴入布地奈德0.25 mg/kg。所有患儿在注入药物前均需充分吸痰,注入药物后6 h避免吸痰。
1.3观察指标 比较两组用药前后动脉血气指标(pH值、PaO2、PaCO2及PaO2/FiO2)、呼吸机应用时间、吸氧时间、住院时间、BPD发生率、PS重复给药率及并发症发生率(高血糖、高血压、消化道出血穿孔、肺出血、气胸、动脉导管未闭、坏死性小肠结肠炎、早产儿视网膜病变、院内感染等)。
1.4统计学方法 所有数据应用SPSS 22.0统计软件进行处理。计量资料以(x±s)表示,组间比较采用t检验;计数资料以[n(%)]表示,组间比较采用?字2检验。以P<0.05表示差异有统计学意义。
2结果
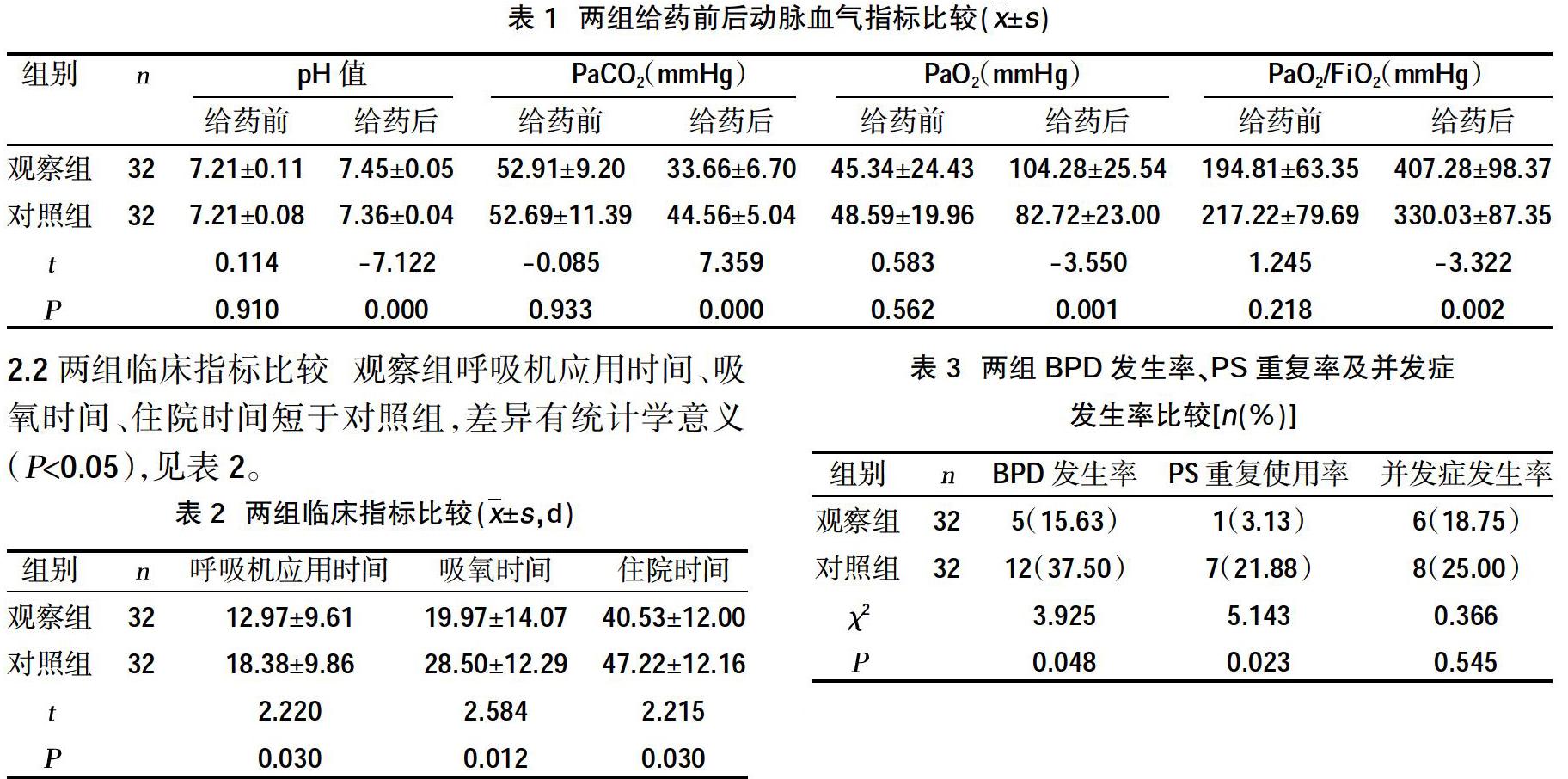
2.1两组给药前后动脉血气指标比较 给药后,两组pH值、PaO2、PaO2/FiO2高于给药前,PaCO2低于给药前,且观察组pH值、PaO2、PaO2/FiO2高于对照组,PaCO2低于对照组,差异有统计学意义(P<0.05),见表1。
2.2两组临床指标比较 观察组呼吸机应用时间、吸氧时间、住院时间短于对照组,差异有统计学意义(P<0.05),见表2。
2.3两组BPD发生率、PS重复率及并发症发生率比较 观察组BPD发生率、PS重复使用率低于对照组,差异有统计学意义(P<0.05)。观察组出现6例并发症,分别是动脉导管未闭3例、胆汁淤积症2例、高血糖1例;对照组出现8例并发症,分别是坏死性小肠结肠炎2例、胆汁淤积症2例、动脉导管未闭3例、早产儿视网膜病变1例;两组并发症发生率比较,差异无统计学意义(P>0.05),见表3。
3讨论
BPD是早产儿,尤其是极低出生体重儿呼吸系统常见疾病,其发病机制是由于早产儿肺表面活性物质缺乏及肺微血管发育不良,当暴露于高浓度氧、机械通气、病原体感染等不利因素下增高了肺部炎症的风险,促使大量炎症因子及趋化因子释放,同时早产儿清除氧自由基能力差,从而引起严重氧化应激,使得PS失活,肺顺应性降低,潮气量减少,无效腔增加,通气血流比值失调,肺部血管重建,最终肺纤维化导致了BPD的发生[10]。
虽然目前国内外对于BPD并没有明确的诊疗指南,有研究表明[11,12],对早产儿初期(生后96 h)或早中期(生后7~14 d)应用糖皮质激素进行治疗有利于尽早撤机,减少了BPD的发生,防止气胸和肺不张的出现,避免了再次插管及PS重复应用;但同时可增加高血糖、高血压、消化道出血及消化道穿孔的风险,甚至在长期随访结果中发现神经系统异常与脑性瘫痪的情况出现。而吸入性糖皮质激素(布地奈德)直接作用于患儿的终末气管和肺泡,迅速降低IL-1、IL-6、IL-8等炎症因子水平,还可减少组胺的释放,使支气管平滑肌得以松弛,解除气道痉挛,改善通气,进而改善NRDS病情,缩短呼吸机及吸氧时间[13,14]。因此,相比较全身应用糖皮质激素,局部应用具有副作用小,抗炎效果明显等优势。但是糖皮质激素雾化吸入仅有利于缓解BPD的进展,影响其严重程度,并不能有效降低其发病率,可能与雾化吸收药量少及无法到达终末支气管和外周肺泡有关。
本研究旨在利用马兰戈尼效应,即利用表面张力大的液体对其周围表面张力小的液体的拉力强,产生表面张力梯度,使液体从表面张力低向张力高的方向流动,以PS为载体,气管插管或LISA管条件下滴入布地奈德,产生对流流动,使得布地奈德到达终末气管及外周肺泡表面[15],结果显示给药后,两组pH值、PaO2、PaO2/FiO2高于给药前,PaCO2低于给药前,且观察组pH值、PaO2、PaO2/FiO2高于对照组,PaCO2低于对照组,差异有统计学意义(P<0.05);观察组呼吸机应用时间、吸氧时间、住院时间短于对照组,差异有统计学意义(P<0.05),表明与单用PS治疗比较,联合气管内滴入布地奈德治疗提高早产儿血pH值、PaO2及PaO2/FiO2,降低PaCO2,并缩短了呼吸机使应用时间、总吸氧时间及住院时间;从防止BPD的发生效果上看,单用PS治疗的发生率为37.50%,联合给药治疗发生率为15.63%,提示联合治疗效果优势明显,但入选的两组病例BPD的发生率较高,这可能与选取病例胎龄较小、体重较低有关。从两组并发症发生率比较,联合给药治疗组并发症发生率为18.75%,而单用PS治疗为25.00%,差异无统计学意义(P>0.05),故布地奈德联合PS应用并不会增加患儿高血压、高血糖、气胸、肺出血、NEC、ROP及院内感染等并发症的风险。
综上所述,对呼吸窘迫早产儿气管插管或LISA管下滴入布地奈德联合PS治疗,可改善患儿肺功能指标,抑制炎症反应,有效防止早产儿支气管肺发育不良发生,不增加其他并发症的风险,且可缩短呼吸机应用时间、总吸氧时间、住院时间,降低PS的重复使用率。
参考文献:
[1]早产儿支气管肺发育不良调查协作组.早产儿支气管肺发育不良发生率及高危因素的多中心回顾调查分析[J].中华儿科杂志,2011,49(9):655-662.
[2]江苏省新生儿重症监护病房母乳质量改进临床研究协作组.多中心回顾性分析极低及超低出生体重儿支气管肺发育不良的临床特点及高危因素[J].中华儿科杂志,2019,57(1):33-39.
[3]Bassler D.Inhalation or Instillation of Steroids for the Prevention of Bronchopulmonary Dysplasia[J].Neonatology,2015,107(4):358.
[4]Patel RM.Does early treatment with inhaled budesonide prevent death or bronchopulmonary dysplasia in extremely preterm infants?[J].Acta Paediatr,2017,106(4):683.
[5]陈琼华,郑敬阳,张圳杰,等.婴幼儿反复喘息136例病因分析[J].福建医药杂志,2019,41(6):12-15.
[6]黎丹华,周华涛,林娓娴,等.支气管肺发育不良患儿呼吸系统预后及肺功能评估的研究[J].国际儿科学杂志,2020,47(3):217-220.
[7]Cardoen F,Vermeulen F,Proesmans M,et al.Lung function evolution in children with old and new type bronchopulmonary dysplasia:a retrospective cohort analysis[J].Eur J Pediatr,2019,178(12):1859-1866.
[8]王丹丹,孙健伟,高峰,等.早产儿支气管肺发育不良的病因及治疗进展[J].现代临床医学,2020,46(1):69-72.
[9]朱逸馨,张华.早产儿新型支气管肺发育不良研究进展[J].中国当代医药,2018,25(8):27-30.
[10]丁悦,唐丽君,黄为民.早产儿支气管肺发育不良的诊治新进展[J].实用儿科临床杂志,2012,27(2):141-146.
[11]Halliday HL,Ehrenkranz RA,Doyle LW.Early postnatal(<96 hours)corticosteroids for preventing chronic lung disease in preterm infants[J].Cochrane Database Syst Rev,2003(1):CD001146.
[12]Halliday HL,Ehrenkranz RA,Doyle LW.Early(<8 days)postnatal corticosteroids for preventing chronic lung disease in preterm infants[J].Cochrane Database Syst Rev,2010(1):CD001146.
[13]余靜,喻婷婷.不同剂型布地奈德联合肺泡表面活性物质治疗新生儿呼吸窘迫综合征的临床分析[J].中华肺部疾病杂志(电子版),2018,11(4):416-420.
[14]黄进洁,闫玉琴,李志光,等.布地奈德防治早产儿支气管肺发育不良的临床研究[J].中国临床药理学杂志,2020,36(4):390-392.
[15]Yeh TF,Chen CM,Wu SY,et al.Intra-tracheal Administration of Budesonide/Surfactant to Prevent Bronchopulmonary Dysplasia[J].Am J Respir Crit Care Med,2016,193(1):86-95.
收稿日期:2020-09-01;修回日期:2020-09-26
编辑/杜帆
