电锯致老龄凶险型开放型胸外伤一例
2020-12-26余婉秋董良朱昭琼
余婉秋,董良,朱昭琼
1.遵义医科大学附属医院麻醉科,贵州 遵义 563000;2.遵义医科大学研究生院,贵州 遵义 563000
电锯所致老龄凶险开放性胸外伤在临床上较为少见,若救治不及时或处理不当,患者短时间内病情会加重甚至死亡,因此,鉴于此类患者病情的复杂性和危重性,需快速准确判断患者病情,尽早实施手术,术中控制出血并进行有效的容量复苏,通过对患者呼吸、循环的有效调控,才能显著提高此类患者的生存率。本文报道1例73岁电锯致凶险型开放性胸外伤。
1 病例简介
患者,男,73 岁,62 kg,于2019 年7 月9 日18 点因“右胸电锯伤5 h”入我院急诊科,拟急诊行开胸探查术。术前诊断:(1)失血性休克;(2)开放性胸外伤;(3)右侧血气胸;(4)右肺裂伤及右侧胸壁软组织挫裂伤。胸部CT 示:右侧胸壁广泛软组织严重挫伤、积气、右侧大量气胸(右肺压缩约40%),右侧胸腔积液。三维立体重建图(图1)可见电锯造成右侧多根肋骨骨折,电锯嵌于右侧胸壁且深达胸腔。
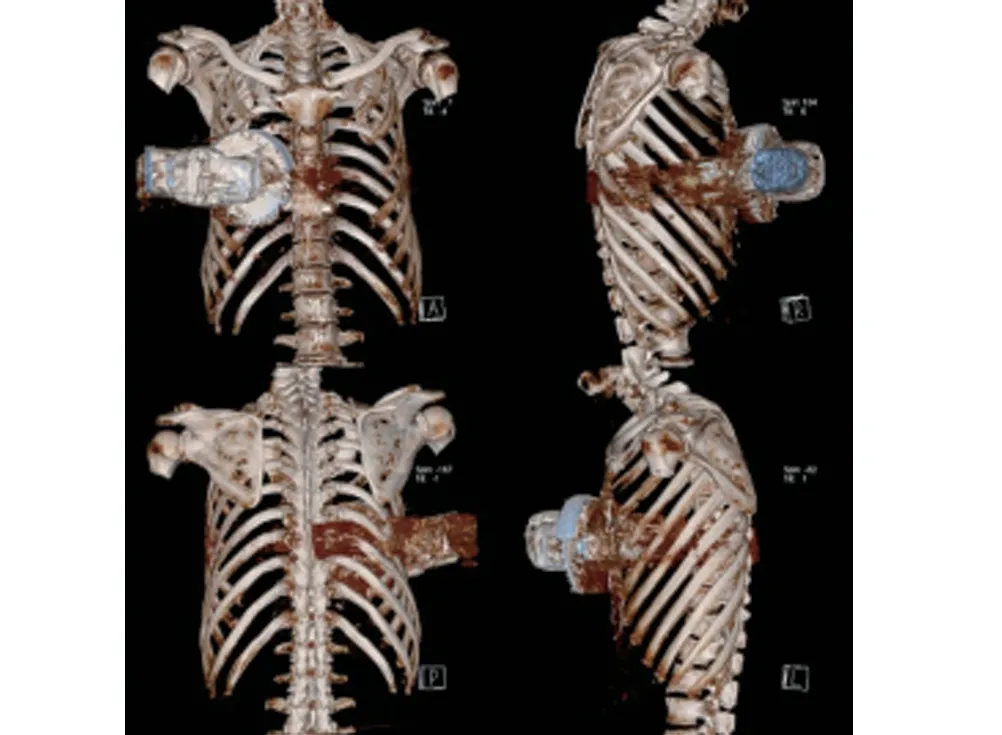
图1 患者术前胸腹3D重建图
患者由急诊科紧急入手术室,神志清晰,面色苍白,大汗淋漓,呼吸浅快,约15 cm长的巨大高能电锯嵌留于右侧胸壁,胸壁加压包扎敷料可见明显渗血(图2),预计失血量已达2 000 mL。立即给予面罩吸氧,开放外周静脉通路,行心电监护。超声引导局麻下快速完成桡动脉穿刺及中心静脉穿刺置管,积极扩容抗休克治疗。经面罩纯氧预吸入后,依次静脉推注咪达唑仑2 mg、舒芬太尼15 μg、依托咪酯12 mg、罗库溴铵50 mg,5 min后Robertshaw35号左双腔支气管导管,纤维支气管镜检查双肺隔离效果良好。行血气分析结果示:酸碱度(pH) 7.29,氧分压(PO2) 540 mmol/L,二氧化碳分压(PCO2) 43 mmol/L,钠离子(Na+) 138 mmol/L,钾离子(K+)3.7 mmol/L,钙离子(Ca2+) 1.28 mmol/L,葡萄糖(Glu)6.4 mmol/L,红细胞压积(Hct) 20%,血红蛋白(Hb)62 g/dL,乳酸(Lac) 2.7 mmol/L,碳酸氢根(HCO3-)20.7 mmol/L,实际剩余碱(BE) -5.9 mmol/L。立即输血,积极扩容、抗休克。术中麻醉维持:静脉持续泵注丙泊酚2~4 mg/(kg·h)、瑞芬太尼0.05~0.2 μg/(kg·min),顺式阿曲库铵0.03 mg/(kg·min),吸入1%~1.5%七氟醚。

图2 患者胸部受伤情况
手术开始后,手术医生予创面冲洗、消毒,彻底止血后,于右侧胸壁前外侧另行胸廓逐层切开,在靠近电锯创口的胸壁内侧,用纱布替代电锯的机械止血作用按压填塞缓慢移除电锯,电锯移除后见多根肋骨及肋软骨骨折,且右肺中叶有1.5 cm的贯通伤,未见胸腔大血管破裂,但术野仍出现活动性出血,患者血压维持在70~90/40~60 mmHg (1 mmHg=0.133 kPa),立即继续以红细胞、血浆及各种血液替代品输注且加快补充速度,予去氧肾上腺素静脉注射升压效果不佳,立即经中心静脉导管注射去甲肾上腺素10 μg,并以0.2 mg/h速度持续泵注,多巴胺15 mg/h 泵注维持血压。加快红细胞、血浆及各种血液替代品的输注。经积极容量复苏,患者血压趋于平稳。术中监测动脉血气,术毕复查血气分析结果:pH 7.28,PO2193 mmol/L,PCO253 mmol/L,Na+137 mmol/L,K+4.8 mmol/L,Ca2+1.00 mmol/L,Glu 9.9 mmol/L,Hct 32%,Hb 93 g/dL,Lac 3.6 mmol/L,HCO3-25 mmol/L,BE -2.1 mmol/L。术中胸腔吸引积血约500 mL,血凝块约200 g,行开放性血气胸清创止血、右肺中叶切除,胸壁修复固定,胸腔闭式引流。手术时长共3 h 50 min,术中出血约2 000 mL,共输注去白红细胞13.5 U、血浆1 000 mL、冷沉淀10 U、晶体液1 250 mL、胶体液2 000 mL、5%碳酸氢钠注射液50 mL,尿量2 400 mL。
术后更换普通气管导管,适度镇静后带管送入胸外科ICU,入ICU时患者血压98/63 mmHg,HR 65次/min,SpO295%。ICU 予以心电监护、药物镇静、呼吸循环支持、抑酸、补液、心肌营养以及维持水电解质平衡等对症处理,呼吸机辅助呼吸,加强抗感染治疗,于术后第6天恢复意识,术后第7天完全脱呼吸机,经气管切口处吸氧SpO2可达98%。术后11 d CT (图3)结果示:右侧液气胸较术前明显改善,炎症逐步控制好转,转入普通病房,切口愈合良好,生命体征平稳,双肺呼吸音清,于术后第24天康复出院。
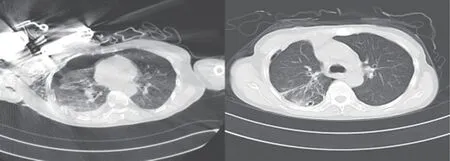
图3 患者术前(左)和术后11 d(右)CT影像对比
2 讨论
胸部外伤可能引起一系列严重的病理生理变化,如右肺胸腔负压消失,肺弹性回缩导致通气功能障碍及气体交换面积减少,甚至发生反常呼吸引起纵隔摆动诱发心律失常或骤停,同时胸内负压消失导致回心血量下降,血压下降,重要器官组织灌注不足造成功能紊乱[1]。患者入急诊时事故发生已有5 h,患者意识较好,且血流动力学及氧合暂未恶化,故入手术室前进行了胸腹部CT扫描及三维重建检查,电锯位置清晰可见,明确了电锯进入胸廓深度及肺损伤程度,排除了心脏和胸腔较大血管的损伤,为急诊抢救及手术室内处理提供了强有力的支撑。患者入室时已有较明显的低血容量性休克表现,由于休克时间与死亡率成正比,初步综合分析患者病情后迅速完成麻醉,抗休克同时进行开胸手术控制出血、控制胸廓稳定性[2-3],纠正呼吸、循环紊乱。
机械通气在严重胸外伤所致的急性呼吸窘迫综合征患者的治疗中有明显的临床优势,需尽快麻醉行支气管插管后控制呼吸,尽可能完好的隔离双肺,建立单肺通气条件,既可保证患者呼吸道通畅,也可为手术创造良好的外科视野条件[3]。且外伤致血气胸严重影响肺部通气功能,最严重的并发症之一是发生急性呼吸窘迫综合征(ARDS),以非心源性肺水肿、低氧血症等为主要临床表现,尽早诊断及干预可降低其发生率[4]。手术早期因患侧肺损伤出血未能控制,血液不断经气管导管溢出,术中以间断负压吸引保持气道通畅,肺损伤严重而单侧肺通气可以避免患侧血液及异物进入健侧肺,保障手术安全性,避免术后感染加重[5]。但应密切监测患者生命体征,注意预防低氧血症,避免健侧肺发生复张性肺水肿等并发症。
本例患者年龄高达73岁,高龄患者对麻醉有高度的敏感性,组织器官功能减退,代谢发生变化,可能同时存在多种疾病或者并发症[6]。急诊手术患者难以进行全面的体格检查,围术期并发症发生率及死亡率大大高于年轻患者,麻醉风险较高的基础上合并严重开放性肺损伤及低血容量性休克的多重打击,麻醉诱导期间可能发生严重的心血管系统意外,处理不当易引发患者死亡。由于对麻醉药物的耐受性差,术中易出现低血压,应尽量避免长时间低血压所致的重要器官灌注不足。所以麻醉诱导及维持应尽量选用对循环系统、呼吸系统、肝、肾影响小的药物,采用多种麻醉药物联合使用的方法维持麻醉深度。加强生命体征动态监测,及时发现及处理心律、血压的变化。
在剥离电锯时警惕“二次伤害”,失去异物阻塞的瞬间再次大出血,甚至发生纵隔摆动,诱发心律失常或骤停。在外科医生处理出血原发灶的同时,严密的血流动力学变化监测下积极纠正休克,维持水、电解质稳定,早期输注红细胞以维持机体足够的携氧功能。考虑到本例患者伤口有明显污染,未采用自体血回收处理再输血。在快速补充红细胞、血浆及冷沉淀保持足够的携氧能力及胶体渗透压的同时,静脉快速输注胶体液及适量晶体液,使血液稀释,相对减少术中红细胞的丢失量。经血容量补充后,患者血压可维持在相对较平稳的状态,保障患者重要脏器氧供的前提下,控制性降低血压,既能减少术中出血,又能改善手术视野条件。考虑到本例患者“T”字创口较大,良好的术后镇痛可以避免患者术后疼痛、焦虑以及因疼痛而造成的呼吸受限。所以在术后采用超声引导下的椎板后阻滞[7]为患者提供术后镇痛,减少静脉镇静、镇痛药的使用剂量,且有利于患者术后恢复。
综上,电锯所致急性凶险性开放胸外伤极为少见,生理结构骤变可导致严重呼吸、循环障碍,短时间内便可导致患者死亡,合并老年患者特殊生理状态,急救及麻醉处理的难度极大。因此在影像学证据的支撑下,快速准确判断患者病情,手术医生早期手术控制出血配合麻醉医生对患者呼吸、循环的有效处理措施等多学科配合能显著提高患者生存率。术后采取多种镇痛模式联合使用的方式为患者创造良好的恢复条件,改善术后呼吸功能,降低患者的死亡率。
