CYP2C19基因多态性联合血小板功能检测指导PCI术后患者抗血小板药物选择的效果观察
2020-12-25卢姿瑾王晓冬
李 兴 卢姿瑾 王晓冬 王 伟
(泰达国际心血管病医院,天津 300457)
随着我国经济的快速发展,中国已进入老龄化社会,最新的人口数据显示,超过65岁的老年人占人口总数的15.9%,在老年人中,冠状动脉粥样硬化性心脏病(以下简称冠心病)成为威胁其健康的头号杀手,而经皮冠状动脉支架置入术(percutaneous coronary intervention,PCI)成为其主要治疗手段。冠心病患者介入术后阿司匹林和氯吡格雷双联抗血小板药物治疗是当前所有国内外指南推荐用于预防血栓事件的标准治疗方案[1],但术后仍有一部分患者在标准剂量治疗后无法达到预期的抗血小板治疗效果,甚至出现支架内急性血栓形成、支架内再狭窄甚至心源性死亡等不良心血管事件,称为氯吡格雷抵抗[2]。发生氯吡咯雷抵抗可能与个体遗传差异有关,研究[3-4]显示,药物代谢酶CYP2C19基因多态性是影响氯吡格雷抗血小板效果的重要内部遗传因素。美国心脏病学会/美国心脏协会[5]建议,应用氯吡格雷而仍然发生心脏不良事件的患者应行CYP2C19基因多态性检测,以便考虑增加氯吡格雷的剂量或应用其他抗血小板药物。血小板聚集率能较好地反映血小板活化程度,其测定结果有助于评估患者对于抗血小板药物的反应性。而把两者结合起来进行综合评估指导抗血小板药物的选择,目前国内尚无相关研究。有鉴于此,本研究旨在探讨根据联合检测PCI术后患者的CYP2C19基因多态性分型和ADP诱导的血小板聚集率结果指导抗血小板用药,并比较其有效性和安全性。
1 对象与方法
1.1 研究对象
选取2017年10月至2018年2月因冠心病就诊于泰达国际心血管病医院并成功完成PCI且成功随访的患者190例为研究对象。本研究经笔者医院伦理委员会审核通过并经患者知情同意后且符合以下标准:①符合《内科学》中关于冠心病包括急性冠状动脉综合征和慢性稳定性心绞痛的诊断标准;②必须满足由冠状动脉造影证实冠状动脉狭窄病变并行冠脉支架置入术。排除标准:①过去30 d内接受P2Y12受体拮抗剂治疗;②有使用替格瑞洛或氯吡格雷禁忌证或药物过敏;③活动性出血,既往有颅内出血史,6个月内胃肠道出血史,30 d内大手术史;④中重度肝病、凝血功能障碍、恶性肿瘤;⑤严重肾功能不全;⑥近期计划行冠状动脉旁路移植术。
1.2 研究方法
1.2.1 给药方法
急诊介入患者术前30 min给予氯吡格雷和阿司匹林各300 mg负荷剂量,次日起服用氯吡格雷75 mg/d+阿司匹林100 mg/d的维持剂量;择期介入治疗患者给予氯吡格雷75 mg/d+阿司匹林100 mg/d,服用时间至少4 d以上。
1.2.2 基因检测、血小板聚集率
检测术后第2天清晨空腹采血进行CYP2C19基因多态性检测,并进行常规生化检查。根据基因检测结果将患者分为氯吡格雷正常代谢型(超快代谢型和快代谢型)和异常代谢型(中间代谢型和慢代谢型)两组。术后第5天进行血小板聚集率检测,将最大血小板聚集率≥46定义为治疗后血小板高反应(platelet hyperreactivity,HPR)。根据血小板聚集率结果,以治疗后血小板聚集率<46定义为氯吡咯雷正常反应型(clopidogrel normal reaction,NCR),最大血小板聚集率≥46定义为氯吡咯雷抵抗型(clopidogrel low reaction,LCR)[5]。
1.2.3 分组及给药
根据CYP2C19基因多态性检测和血小板聚集率检测结果分为3组:基因型为正常代谢型+NCR组患者为A组;正常代谢型+LCR组或异常代谢型+NCR组患者为B组;异常代谢型合并LCR组患者为C组。A组、B组均给予氯吡格雷75 mg/d,C组给予替格瑞洛90 mg Bid。3组均联合阿司匹林100 mg/d 抗血小板治疗。以常规方法行冠状动脉造影术,根据造影结果确定罪犯病变并行PCI,记录病变情况、支架长度及直径、支架个数。
1.3 观察内容及指标
主要不良心血管事件(major adverse cardiovascular event,MACE)包括心源性死亡、非致死性心肌梗死、靶血管再次血运重建、再发心绞痛。
药物不良反应:(1)出血:根据心肌梗死溶栓(thrombolysis in myocardial infarction,TIMI)出血分级标准[3]评价出血事件:①严重出血:颅内出血或临床可见出血(包括影像学诊断),伴血红蛋白(hemoglobin,Hb)下降≥50 g/L;②小出血:临床可见出血(包括影像学诊断),伴Hb下降30~50 g/L;③轻微出血:临床可见出血(包括影像学诊断),Hb下降<30 g/L。(2)呼吸困难:根据研究[6]分析,将呼吸困难程度分层:①轻度:能够察觉到轻微呼吸困难的症状,但容易耐受,不影响正常体力活动;②中度:呼吸困难影响正常体力活动,但能够耐受;③重度:呼吸困难导致正常体力活动无法完成。
生物化学指标:包括丙氨酸氨基转移酶、尿酸、肌酐等常规指标。
1.4 随访
对所有纳入本研究的患者通过门诊、电话、再入院跟踪随访12个月,超过3次联系不上视为失访。纳入本研究的患者共200例,成功随访190例。
1.5 统计学方法
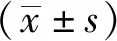
2 结果
2.1 基线资料比较
3组患者在性别、年龄、既往病史(高血压、糖尿病、高血脂、吸烟、饮酒)和临床用药方面[血管紧张素受体转换酶抑制剂(angiotensin converting enzyme inhibitor,ACEI)/血管紧张素受体阻滞剂(angiotension receptor blocker,ARB)、β受体阻滞剂、钙离子拮抗剂(calcium-channel antagonist,CCB)、质子泵抑制剂(proton pump inhibitor,PPI)、硝酸酯类药物]比较差异无统计学意义(P>0.05),详见表1。
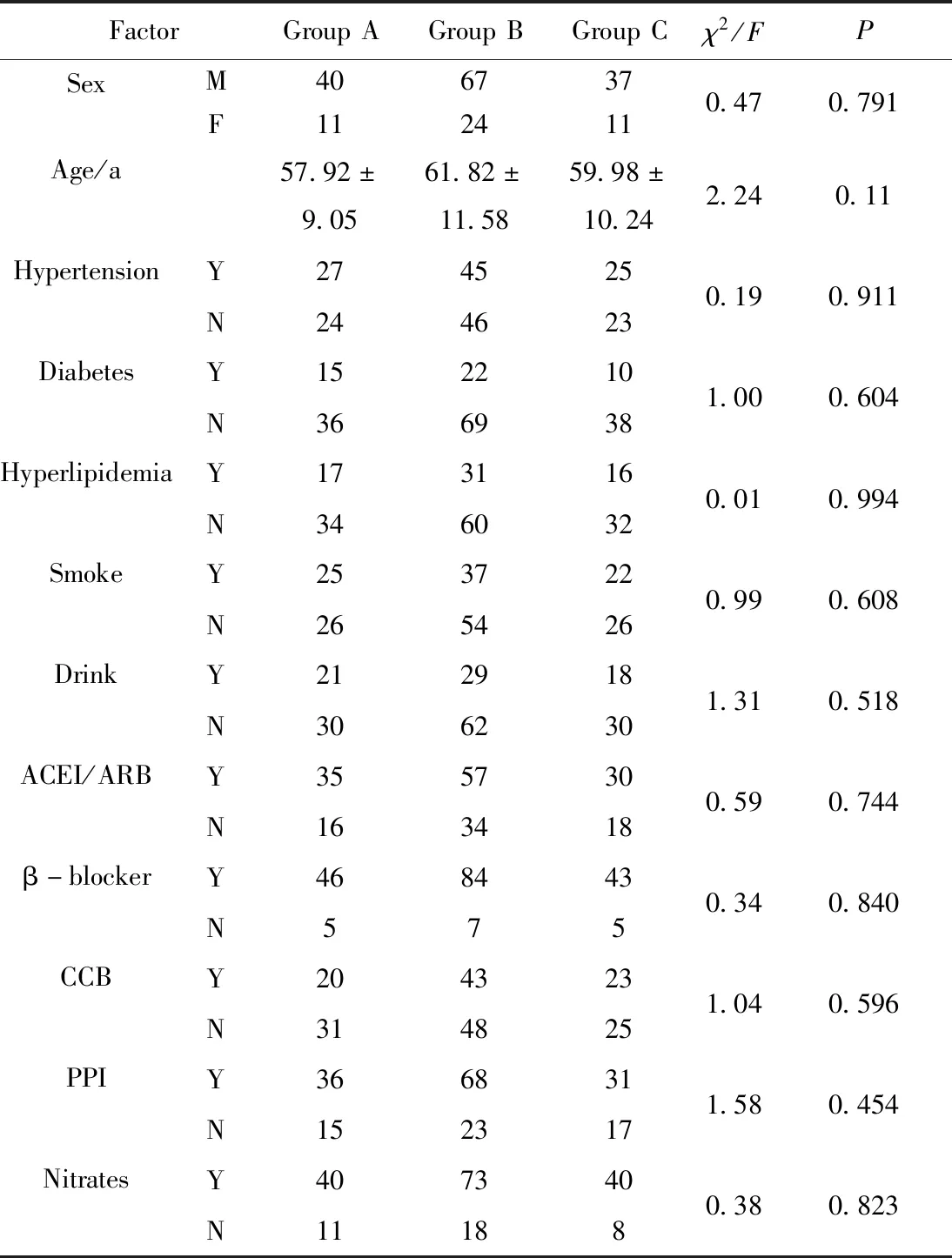
表1 3组患者基线资料比较Tab.1 Baseline data of the three groups
2.2 冠状动脉造影比较
3组患者的造影结果在病变血管数目、植入支架数量、支架长度、支架直径方面比较,差异均无统计学意义(P>0.05),详见表2。
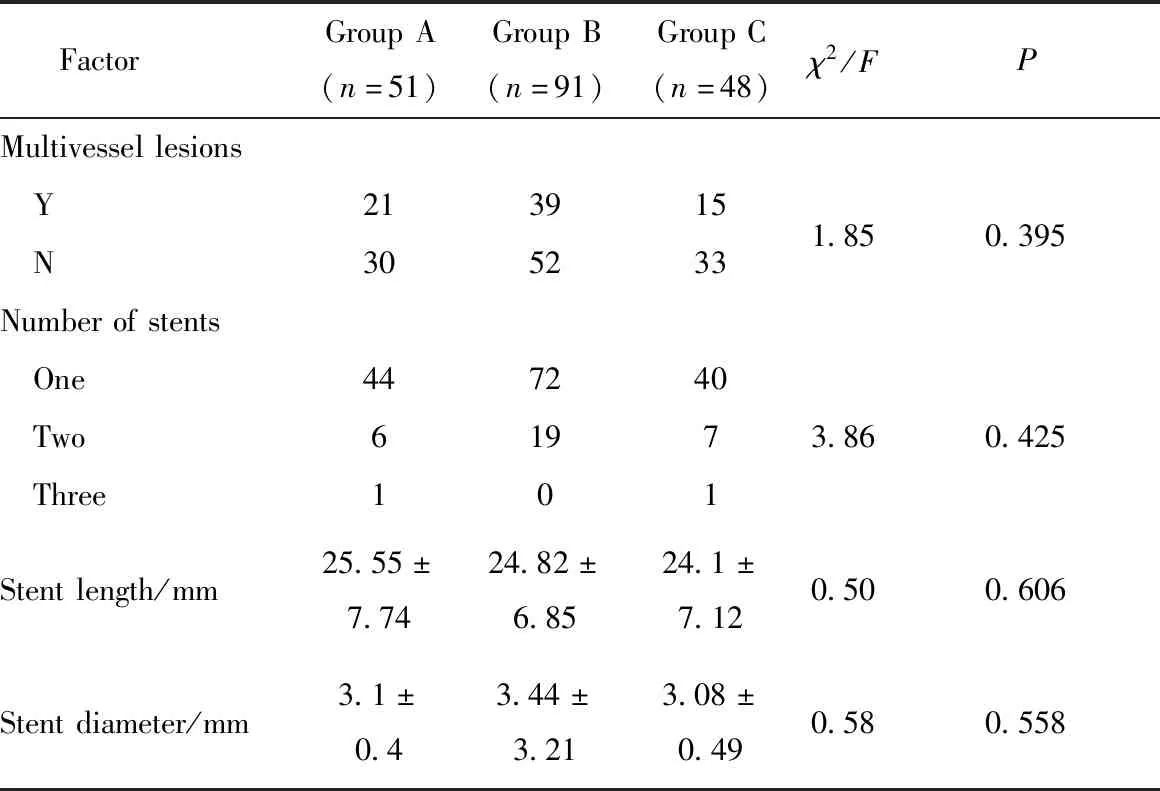
表2 冠状动脉造影情况比较Tab.2 Coronary angiography
2.3 血液生物化学指标比较
3组患者随访1年时血液生物化学指标及射血分数比较,差异无统计学意义(P>0.05),详见表3。
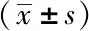
表3 3组患者随访1年时血液生物化学资料及射血分数比较Tab.3 Biochemical data and ejection fraction of the three groups when followed up for one year
2.4 MACE事件与药物不良反应比较
3组患者MACE事件结果比较,C组MACE事件发生率较A、B两组明显降低,差异具有统计学意义(χ2=7.83,P=0.020),详见表4。

表4 3组MACE事件比较Tab.4 Comparision of MACE events among 3 groups [n(%)]
3组患者在药物不良反应方面,C组患者呼吸困难发生率较A、B组患者升高,但差异无统计学意义(精确概率P=0.078),3组均未发生严重出血事件(表5)。

表5 3组不良反应发生率比较Tab.5 Comparison among three groups of the incidence of adverse reactions
3 讨论
虽然目前氯吡格雷联合阿司匹林抗血小板治疗已成为冠心病患者PCI术后的经典治疗方案,但越来越多的临床观察发现有4%~30%的患者在应用常规剂量氯吡格雷后出现氯吡格雷低反应或无反应[7]。既往研究[8]结果显示在氯吡格雷低反应或无反应患者中,PCI术后1年内发生支架内血栓、再发心肌梗死、心源性死亡、卒中发生率为5%~15%,因此针对人群中不同的氯吡格雷反应选择有效的抗血小板治疗方案至关重要。ADP诱导的血小板聚集率能较好地反映血小板活化程度,从而判断是否存在氯吡咯雷抵抗。目前对氯吡咯雷抵抗临床及实验室检查尚缺乏统一方案和标准,本研究中以治疗后最大血小板聚集率≥46定义为LCR。氯吡咯雷抵抗与多种因素有关,如遗传因素、基础血小板反应性、药物之间的相互作用等,而遗传因素起着不可忽视的作用。一项Meta分析[9]提示:PCI术后服用氯吡格雷且携带CYP2C19基因变异的亚洲患者比西方人群有更大的不良心血管事件风险,这种现象可能与亚洲人CYP2C19基因变异比例偏高相关。但既往研究[10]显示仅仅应用氯吡格雷基因检测区分氯吡格雷代谢人群,不能独立预测出血或血栓事件的发生。因此本研究在氯吡格雷基因检测的基础上联合ADP诱导的血小板聚集率共同筛选氯吡格雷低反应人群,并给予阿司匹林+替格瑞洛抗血小板治疗,而对于两种检测方法有一种合格者均给予阿司匹林+氯吡咯雷联合治疗。远期随访结果显示,替格瑞洛组总的MACE事件发生率以及靶血管再次血运重建发生率较常规应用氯吡咯雷组均明显降低,而且出血事件没有增加,呼吸困难的发生率差异也无统计学意义,安全性良好。从而证明两种检测方法联合筛查氯吡格雷抵抗人群并换用替格瑞洛抗血小板治疗,具有更佳的临床获益。而且,研究[11]显示,对PCI术后的患者针对氯吡格雷代谢进行两种或以上的联合检测,进而早期识别栓塞事件的高危患者,给予优化的抗血小板治疗具有一定的临床指导意义。
综上所述,无论进行氯吡咯雷CYP2C19基因多态性检测还是血小板聚集率测定,其目的都是为了早期识别PCI术后发生缺血不良事件的高危人群,进而调整抗血小板药物治疗方案。既往国内部分研究[12]表明,根据CYP2C19基因型的个体化抗血小板治疗,比常规剂量氯吡咯雷抗血小板方案更能降低心血管不良事件的发生率,且不增加出血风险。目前已有关于PCI患者中进行血小板功能检测的临床研究[9-12]提示血小板反应性与临床缺血事件具有一定的相关性,与出血事件的相关性尚未得到一致性的结论。根据血小板功能检测结果指导临床决策 (如强化抗血小板治疗)的有效性,在不同的临床试验中亦得到了不同的结论[11-13]。而本研究结果显示,两种检测结果均为氯吡咯雷低反应的诊断价值较高,对于此类患者应给予替格瑞洛等强效抗血小板药物。但临床中选择抗血小板药物时,还要综合考虑患者的缺血和出血风险,有时候很难把握。基因多态性与抗栓药物临床应用专家共识[13]建议:对缺血高危/出血高危患者根据CYP2C19基因型和血小板功能检测调整选择P2Y12受体拮抗剂,临床可采用GRACE ACS风险模型预测危险。这与本研究结果一致。
但是PCI术后患者的心血管不良事件还受多种因素的影响,比如合并其他基础疾病和用药情况、支架植入情况等。因此,基因型和血小板功能两种检测方法共同筛选高危患者还需要更多的临床随访研究证实。
