不同剂量血液滤过治疗儿童严重脓毒症的疗效
2020-12-24王育民陈娥满
王育民 图 雅 李 佩 陈娥满
小儿脓毒症发病机制复杂,病情进展迅速,如果不能及时处理,会发展为严重脓毒症、脓毒症休克,进而导致多脏器衰竭,至今仍是儿科重症监护病房(pediatric intensive care unit, PICU)的主要死因之一。
连续血液净化(continuous blood purification, CBP)目前已是PICU重要的高级生命支持手段,研究表明CBP对危重患者炎性介质的清除、血流动力学的稳定、水和电解质酸碱平衡等均有显著作用[1]。2001年国际重症肾脏病学会(the International Symposium on Critical Care Nephrology,ISCCN)指出高容量血液滤过是脓毒症的治疗剂量,而低容量血液滤过常用于肾脏替代治疗,建议将CVVH根据置换液量不同分类:<35ml/(kg·h)为极低容量血液滤过,35~50ml/(kg·h)为低容量血液滤过,50~100ml/(kg·h)为高容量血液滤过(high-volume hemofiltration,HVHF),>100ml/(kg·h)为极高容量血液滤过[2]。本研究通过对两组不同置换液剂量患儿的回顾分析,观察治疗前后相关指标的变化,并探讨两种治疗剂量的安全性。
对象与方法
1.研究对象:选择2013年1月~2019年1月在内蒙古自治区妇幼保健院PICU诊断为严重脓毒症且经血液滤过治疗24h以上的患儿63例为研究对象,根据血液滤过置换液剂量将患儿分为两组,分别为标准剂量CVVH[35ml/(kg·h)]组与高容量HVHF[70ml/(kg·h)]组,其中CVVH组患儿30例,男性18例,女性12例,患儿年龄5个月~10岁,平均年龄31.07±29.96个月,HVHF组患儿33例,男性18例,女性15例,患儿年龄6个月~11岁,平均年龄33.42±31.45个月。两组患儿性别、年龄、体重、血液滤过治疗前危重病例评分比较,差异无统计学意义(P>0.05),详见表1。本研究治疗方案患儿父母或监护人均签署知情同意书,经笔者医院医学伦理学委员会批准。
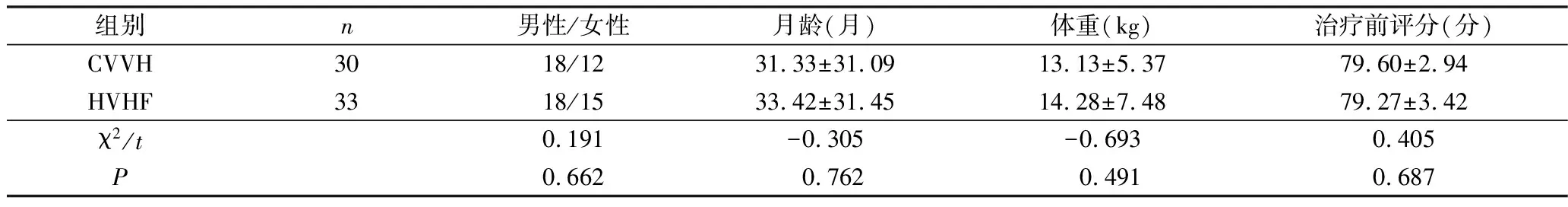
表1 两组患儿一般情况比较
2.诊断纳入及排除标准:严重脓毒症的诊断标准参照2015版儿童严重脓毒症诊治指南[3]。纳入标准:符合儿童严重脓毒症诊断标准,接受血液滤过治疗,且血液滤过治疗剂量符合要求的患儿。排除标准:①不符合诊断要求的患儿;②血液滤过治疗剂量不符合试验要求的患儿;③合并先天性心脏病患儿;④合并有遗传代谢性疾病的患儿;⑤合并有先天免疫缺陷疾病的患儿。
3.治疗:(1)一般的治疗和护理:两组患儿均参照儿童严重脓毒症诊治指南给予常规的治疗和护理,包括积极液体复苏、治疗原发病、有效抗感染、呼吸支持、血管活性药的应用、维持内环境的稳定、营养支持以及基本常规护理等。(2)血液净化治疗:研究过程中血液净化方式均为CVVH,根据治疗剂量将患儿分为标准剂量CVVH组和HVHF组。标准剂量CVVH组置换液量为35ml/(kg·h),HVHF组置换液量为70ml/(kg·h)。血液滤过使用机器统一采用由瑞典金宝公司生产的PRISMA型CBP机AN69系列滤器,≤30kg选择M60滤器,>30kg选择M100滤器,导管选择:6~12个月患儿选择5-7F双腔;1~3岁患儿选择8-9F双腔;>3岁患儿选择10-12F双腔;两组患儿行股静脉或颈内静脉置管。抗凝方法:滤器及管路均用肝素钠液预冲,治疗过程中选择普通肝素抗凝,动态监测血凝情况。治疗开始后专业护理人员每小时记录患儿生命体征及不良事件发生情况。
4.数据采集:治疗开始前记录患儿生命体征,监测血气及相关血液指标,包括WBC、CRP、PCT、血液乳酸,并进行危重病例评分,治疗开始后由专业护理人员于血液净化护理单中记录患儿每小时的体温、心率、呼吸、血压及不良事件情况,治疗开始后的6、12、24h分别完善血气、血生化、血常规及凝血功能检查并做记录。

结 果
1.治疗前后WBC的变化:时间、分组剂量对WBC的主效应均不显著(P>0.05),且时间与剂量两者不存在交互作用(P>0.05,表2)。

表2 两组患儿治疗前后WBC变化情况
2.治疗前后CRP的变化:时间、分组剂量对CRP的主效应均显著(P<0.05);同时剂量与时间对患儿CRP变化有显著交互作用(P<0.05);治疗12、24h后两组CRP水平比较,差异有统计学意义(P<0.05,表3)。

表3 两组患儿治疗前后CRP变化情况
3.治疗前后PCT的变化:时间、分组剂量对PCT的主效应均显著(P<0.05);同时剂量与时间对患儿PCT变化有显著交互作用(P<0.05),治疗24h后两组PCT水平比较,差异有统计学意义(P<0.05,表4)。
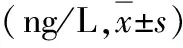
表4 两组患儿治疗前后PCT变化情况
4.治疗前后血液乳酸的变化:时间对两组患儿乳酸主效应显著(P<0.05),分组剂量对患儿的主效应不显著(P>0.05),且剂量与时间未发现有显著交互作用(P>0.05,表5)。
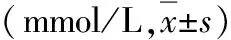
表5 两组患儿治疗前后血液乳酸变化情况
5.治疗24h后危重病例评分改善情况:HVHF组危重症评分为11.21±5.59分,CVVH组危重症评分为8.60±3.86分,两组比较差异有统计学意义(t=-2.137,P=0.037)。
6.两组患儿不良事件发生情况:两组患儿治疗过程中均有发生低体温、低血压、局部出血、堵膜情况,但两组比较差异无统计学意义(P>0.05,表6)。

表6 两组患儿不良事件发生情况[n(%)]
讨 论
1.血液滤过对严重脓毒症患儿的影响:国内外关于 CBP在严重脓毒症的应用已开展了很多研究,Tian等[4]研究表明 CVVH能降低炎性反应,对于恢复器官功能、保证预后有积极意义。莫庆怡等[5]研究结果同样支持严重脓毒症患儿加用持续血液净化,可改善炎性因子水平及血流动力学,提高治愈率。也有研究不赞同上述结果,Cole等[6]对CBP治疗全身性感染的研究表明未发现CBP能显著降低血浆中的炎性水平。李雷雷等[7]在连续血液净化治疗严重脓毒症患儿的多中心前瞻性研究中同样指出,WBC、CRP、IL-6、IL-10、TNF-α在CBP治疗前后比较,差异无统计学意义。本研究显示,时间对两组患儿CRP、PCT、血液乳酸主效应显著,均能在24h内清除患儿体内部分炎性指标及乳酸,这与上述Tian等[4]研究结果一致;而时间对WBC的主效应不显著,这与李雷雷等[7]研究结果中的关于WBC部分结论一致。分析原因可能是:①患儿WBC易受个体免疫状态及感染病原的影响;②血液滤过治疗开始的时机对结果可能有一定影响;③本研究观察时间短,WBC受炎性因子的刺激变化、清除需要过程。而CRP、PCT表达的高低与患儿的严重程度相关,机体处于炎性反应时,短时间两者升高并达到高峰,维持在一个高水平状态而易被 CBP清除,从而阻止炎性介质对脏器功能的进一步损害而危及生命。血液乳酸水平是组织灌注及氧供不足早期重要的敏感指标,且属于低分子物质,在治疗过程中易透过滤过膜而被清除[8]。
2.不同剂量血液滤过对严重脓毒症患儿的影响:Grootendorst等[9]在一项动物实验研究中发现,HVHF可改善猪的右心室射血分数及心功能。Ronco等[10]在2000年提出了脓毒症的“峰值浓度假说”,认为单位时间内增加血流量可以增加滤过的炎性介质,即增加CVVH置换液剂量能够更加有效地清除炎性介质[11]。Di Carlo等[12]在2005年提出“介质传递假说”,认为当HVHF置换量达到48~72L/d或3~5L/h时,炎性介质在血液循环与组织间质增加交换。这两种假说为HVHF治疗脓毒症提供了重要的理论依据。
近年来关于CBP剂量与脓毒症的问题在成人方面开展了相关研究,而对儿童的研究相对欠缺。Bellomo等[13]在2010年开展的CVVH[35ml/(kg·h)]与HVHF[70ml/(kg·h)]两种治疗多中心临床研究中证实,HVHF生存率较CVVH组明显提高。Panichi等[14]在高容量血液在线滤过(high-volume online haemodiafiltration, HV-OL-HDF)与低通量标准碳酸氢盐血液透析(low-flux bicarbonate dialysis, BHD)的研究中证实HV-OL-HDF能改善患者炎症状态。Cole等[15]在血液滤过治疗感染性休克与多器官衰竭的随机对照研究中发现,6L/h治疗剂量组的炎性因子明显下降。陈小红等[16]指出随着CVVH治疗剂量的增加,白细胞介素-6(IL-6)、肿瘤坏死因子α(TNF-α)、胱抑素C(CysC)、血清降钙素原(PCT)4项指标下降幅度比较,差异均有统计学意义(P<0.05)。马涛等[17]在比较低剂量组[35ml/(kg·h)]和高容量组[55ml/(kg·h)]治疗疗效中同样指出,24h后两组在氧合指数、乳酸、尿素氮、肌酐、CRP、PCT的比较均有显著性改变。陈伟明[18]在研究不同剂量血液滤过在幼猪脓毒性休克的治疗中得出HVHF可更好地清除血液中的炎性介质。本研究结果显示,组间比较HVHF组治疗12、24h后患儿的CRP水平以及治疗24h后PCT水平低于CVVH组,且差异有统计学意义,提示HVHF组降低CRP、PCT方面的优势更显著。对患儿治疗24h后的危重评分显示两组间比较,差异有统计学意义,这与多数研究报道内容一致。
3.不同剂量血液滤过的安全性:本研究发现,HVHF组较CVVH组在低体温、低血压、出血等方面影响较强,但两组间比较差异无统计学意义,这与胡玲等[19]、熊道学等[20]研究结果相符合。
综上所述,连续血液滤过可改善患儿部分炎性指标、危重评分及乳酸,其中在改善CRP、PCT、危重评分上HVHF组较CVVH组有一定的优越性。本研究的不足之处在于时间跨度大,观察时间短,且数据来源为单中心数据,样本量少,可能影响部分结果分析。期望随着CBP技术在儿童危重症疾病中的成熟应用,在治疗剂量、模式以及治疗时机的选择等方面应开展多中心、大样本量研究来进一步验证。
