HPV-DNA及TCT检测在宫颈癌早期诊断中的应用
2020-12-24杨飞翔江俊青罗克锴
杨飞翔 江俊青 罗克锴 赵 铮
宫颈癌(cervical cancer) 常发生于子宫颈腺上皮部位或鳞状上皮部位,是临床最常见的妇科恶性肿瘤之一[1,2]。我国作为宫颈癌高发地区,每年新发宫颈癌病例数约占全球总病例的28%,病死率也约占全世界的1/3[3,4]。目前,宫颈癌筛查方法主要有肉眼观察法、TCT检测、HPV-DNA检测、mRNA检测、DNA倍体分析、阴道镜活检等,TCT检测对宫颈癌的早期预防和筛查具有一定的意义,其操作简单,费用低,对于宫颈细胞瘤变具有较高的特异性[5,6]。研究发现HPV病毒持续感染宫颈上皮细胞是宫颈癌发生必要条件,而HPV-DNA对于宫颈癌早期诊断具有较高敏感度[7]。本研究旨在探讨TCT、HPV-DNA单一和联合检测在宫颈癌早期筛查中的价值及优势。
对象与方法
1.研究对象:选取2018年1月~2019年12月在湖北医药学院附属东风医院妇科行宫颈疾病筛查患者作为研究对象,同时行TCT、HPV-DNA和阴道镜下活检病例215例,以病理学结果为确诊标准,进行回顾性分析。所有入选人员均有性生活,检查时处于非月经期、非妊娠期、无免疫性疾病及口服免疫抑制剂史、既往无妇科恶性肿瘤诊断史、无子宫切除术和宫颈手术史、无阴道用药史,年龄为21~70岁的已婚女性。所有患者均签署知情同意书。
2.主要仪器与试剂:液基细胞学制片分析系统、美国AB公司7500 PCR仪、中高速离心机、潮州凯普HPV基因分型检测试剂盒等。
3.TCT检测及评定标准:采集前1天无性生活,标本采集由妇产科医师进行,采用专用取样刷于宫颈管内口顺时针旋转5~6圈,将宫颈移行带区脱落细胞装入配套的专用保存液中送检。同时采集两份,一份做TCT检测,一份做HPV-DNA检测。TCT检测采用2001版国际癌症协会推荐的TBS系统分级标准进行分级[8]。由两名病理医师对结果进行判读并符合,结果包括未见上皮病变或恶性细胞即nILM;无明确诊断意义的非典型鳞状细胞即ASCUS;低度鳞状上皮内病变即LSIL;高度鳞状上皮内病变即HSIL;癌变包括鳞状上皮细胞癌(SCC)、不典型腺上皮细胞/腺癌。TCT检测异常是指ASCUS及以上病变。
4.HPV-DNA分析:采用潮州凯普公司的PCR+膜杂交法检测HPV核酸,其中高危包括HPV16、18、31、33等共15种,低危包括HPV6、11等共6种。操作步骤及方法按相应试剂说明书进行。PCR反应条件:95℃预变性10min;95℃变性20s,55℃退火30s,72℃延伸30s,40个循环;最后72℃延伸5min。杂交检测结果阳性点为清晰可见的蓝紫色原点,根据膜条HPV分布图,判断HPV结果及其分型。本试剂盒中HPV分型中任一亚型检测阳性视为患者HPV-DNA检测结果异常。
5.阴道镜宫颈组织病理活检:检测前1天无性生活,阴道冲洗及上药,在妇科医师指导下进行阴道镜检查,充分暴露宫颈阴道部、擦净阴道及宫颈分泌物,使用阴道镜对可疑部位进行多点取材,如未发现异常则在宫颈3、6、9、12点4处取材,组织标本用1%甲醛溶液固定后送病理学检测。由高年资病理医师做最后组织病理学诊断,组织病理学结果包括正常或慢性炎症、宫颈上皮细胞瘤变(CIN)Ⅰ~Ⅲ级及宫颈癌(浸润性鳞状细胞癌、腺癌、其他宫颈细胞癌)。组织学阳性指高级别宫颈上皮细胞瘤变,即≥宫颈上皮内瘤变CINⅡ者为阳性。组织学阴性指正常、慢性炎症、尖锐湿疣、CINⅠ。
6.统计学方法:采用SPSS 17.0统计学软件对数据进行统计分析,计数资料计算百分比(%),组间比较采用χ2进行分析,计算敏感度、特异性、阴性预测率值、阳性预测值率,以P<0.05为差异有统计学意义。
结 果
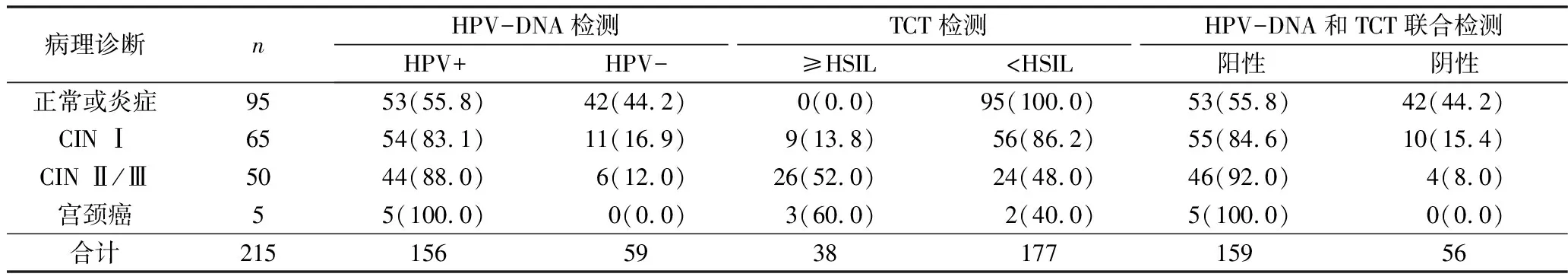
1.HPV-DNA、TCT检测及宫颈组织病理结果分析:12685例HPV-DNA检测,其中1139例HPV-DNA阳性,阳性率为8.98%。同时行HPV-DNA、TCT检测及阴道镜下宫颈组织细胞活检患者215例,TCT检测异常169例,占78.60%,其中ASCUS 109例,LSIL 22例,HSIL 37例,SCC 1例;HPV-DNA检测阳性患者156例,占72.56%(156/215),其中ASCUS 57例,LSIL 18例,HSIL 34例,SCC 1例。HPV阳性组与HPV阴性组对于CINⅡ及以上的检出率分别为31.41%(49/156)和10.17%(6/59),二者比较差异有统计学意义(χ2=10.145,P=0.001)。HPV-DNA阳性在正常或炎症组、CINⅠ组、CIN Ⅱ/Ⅲ组、宫颈癌组中组织学阳性检出率分别为55.79%(53/95)、83.08%(54/65)、88.00%(44/50)、100.0%(5/5),随着宫颈细胞瘤变及细胞学异常级别的增加,HPV阳性率也逐渐增加,同样HPV-DNA阳性率随着宫颈细胞学异常程度的增加而升高,ASCUS、LSIL、HSIL、SCC组中HPV-DNA阳性率分别为52.29%(57/109)、81.82%(18/22)、91.89%(34/37)、100%(1/1),详见表1、表2。215例患者中,TCT异常169例,占78.60%(169/215),TCT≥HSIL对于CINⅡ及以上的检出率为76.32%(29/38),显著高于TCT 表1 HPV-DNA及TCT检测及宫颈组织活检结果 表2 215例患者HPV-DNA、TCT检测及联合检测与组织病理活检结果分析[n(%)] 2.单一HPV-DNA及TCT检测与两者联合检测诊断效果比较:以宫颈病理组织活检为诊断标准, HPV-DNA检测阳性对于预测CIN Ⅱ及以上病变结果预测的敏感度、特异性、阴性预测值及阳性预测值分别为89.09%、33.13%、89.83%和31.41%,TCT≥HSIL对于预测CIN Ⅱ及以上病理结果的敏感度、特异性、阴性预测值及阳性预测值分别为52.73%、94.38%、85.31%和76.32%。为提高其敏感度,降低漏诊率,采取并联试验,即TCT检测和HPV-DNA检测中任一为阳性即判定为阳性,二者联合检测应用于预测高级别宫颈癌病变的敏感度、特异性、阴性预测值及阳性预测值分别为92.73%、32.50%、92.86%和46.79%,详见表3。 表3 TCT、HPV-DNA及联合检测对CINⅡ及以上宫颈病变的诊断效果比较 宫颈癌严重威胁发展中国家女性健康,其发生率居女性恶性肿瘤第4位,我国每年大约有15万宫颈癌新发病例[9,10]。宫颈癌的发生起源于宫颈上皮细胞异常增生,而宫颈癌早期无明显临床指征,易造成漏诊,因此,筛查识别出宫颈癌高危人群,对于患者科学预防和治疗至关重要。现阶段,阴道镜下宫颈组织活检是诊断宫颈上皮细胞瘤变的金标准,具有很高的准确率,但其属于有创操作,患者接受度低,因此,探索一种高敏感度、无创的宫颈癌早期筛查方法具有重要价值。 TCT检查具有操作简单、费用低廉、特异性高等优点被广泛应用到临床宫颈癌筛查中。本研究中单一TCT检测对于宫颈CIN Ⅱ及以上病变的敏感度为52.73%,特异性为94.38%,与文献报告基本一致[11,12]。TCT异常在不同宫颈病理组织中均具有较高的检出率,在LSIL、HSIL及SCC与宫颈癌的病理活检结果的符合率分别为40.91%(9/22)、75.68%(28/37)和100%(1/1),提示TCT检测对宫颈细胞瘤变具有较高的诊断准确率,随着宫颈细胞瘤变程度升高TCT检测正确率增高。同样,其也存在一定的漏诊,在CINⅡ/Ⅲ和宫颈癌组中,其假阴性率分别为48.00%(24/50)和40.00%(2/5),这可能与临床医生取材、病理技师制片效果有一定影响[13,14]。因此,规范化采集及病理制片培训和考核对于宫颈癌癌前病变的检出尤为重要。 生殖道HPV持续感染是宫颈上皮细胞瘤变、宫颈癌发生的必然条件[15,16]。宫颈细胞瘤变患者中80%~90%伴有HPV 感染,通常认为大多数年轻女性感染HPV是一过性的,会随着时间的推移自然清除,仅5%~10%发展为持续感染。在本研究中215例患者中,HPV-DNA阳性检出率为72.56%,HPV-DNA阳性对于CIN Ⅱ及以上的检出率显著高于HPV-DNA阴性病例检出率,且随着瘤变级别的增加,HPV阳性率也逐渐升高,因此,对于宫颈癌早期筛查患者,HPV-DNA阳性结果可有效地筛选出高级别宫颈细胞瘤变及宫颈癌病变。需要注意的是在高级别宫颈上皮细胞瘤变病例中,也有少量HPV阴性病历,这可能与检测试剂盒检测范围的局限性有关,也可能与宫颈脱落细胞取材有关,因此,对于HPV-DNA检出阴性者,美国阴道镜和宫颈病理学会指出对于年龄在30~65岁HPV核酸检测阴性女性,应间隔1年定期复查HPV-DNA检测。在宫颈癌早期筛查中,HPV-DNA检测具有较高的敏感度。本研究中,以宫颈病理组织活检为标准,HPV-DNA及TCT单一检测对于预测CIN Ⅱ及以上病理结果的敏感度分别为89.09%和52.73%,特异性为33.13%和94.38%,二者联合检测对于预测高级别宫颈癌病变的敏感度、特异性、阴性预测值以及阳性预测值分别为92.73%、32.50%、92.86%和46.79%。二者联合检测,可以有效提高对于高级别宫颈细胞瘤变检出的敏感度和阴性预测值,提高对高级别宫颈细胞瘤变诊断的敏感度,减少宫颈疾病筛查患者中高级别瘤变的漏诊,也可以减少不必要的阴道镜下活检等有创操作。 本研究中HPV-DNA与TCT联合检测可有效提高对宫颈癌癌前病变的检出率,提高对高级别宫颈细胞瘤变检出的敏感度,但是其检测特异性降低。这主要是因为诊断试验方法学评价中敏感度和特异性是一对矛盾体,二者不可兼得。前期研究血清SCC与HPV-DNA检测在非典型鳞状上皮细胞诊断的意义中,同样发现二者联合检测可有效提高CINⅡ以上宫颈细胞瘤变的敏感度,但其特异性降低[16]。本研究主要通过二者联合检测提高对宫颈癌癌前病变的检出率,提高宫颈癌癌前病变早期诊断的效率,但会牺牲一定的特异性,造成少数被误判而做宫颈组织活检,经病理诊断为无明显异常的假阳性病例。与更早的诊断宫颈癌癌前病变及预测宫颈癌发展趋势比较,只要将阴道镜下活检控制在可能小的范围内,付出这种代价应该是允许的。 综上所述,单一HPV-DNA或TCT检测对于宫颈癌早期病变筛查具有重要作用,两者联合检测可有效提高CIN Ⅱ及以上病变的敏感度,减少宫颈高级别病变的漏诊,能在早期有效筛选出高级别宫颈上皮细胞病变。随着宫颈细胞标志物如HPV E6/E7 mRNA、has miRNA、p53、Ki67、TOP2A/MCM2、甲基化等分子、细胞因子的进一步研究,相信其联合常规HPV-DNA和TCT检测对于宫颈癌早期诊断具有重要的价值[17,18]。明确单一TCT、HPV-DNA检测及二者联合检测在评价在宫颈癌早期诊断中的优势,探索宫颈癌早期分流诊断的标准化模式,寻找最适合临床应用的筛查方案,为临床早期筛查和诊断宫颈细胞病变提供科学依据。

讨 论
