老年2型糖尿病患者血清炎性因子表达及与周围神经病变的相关性研究
2020-12-23孙佳佳
孙佳佳
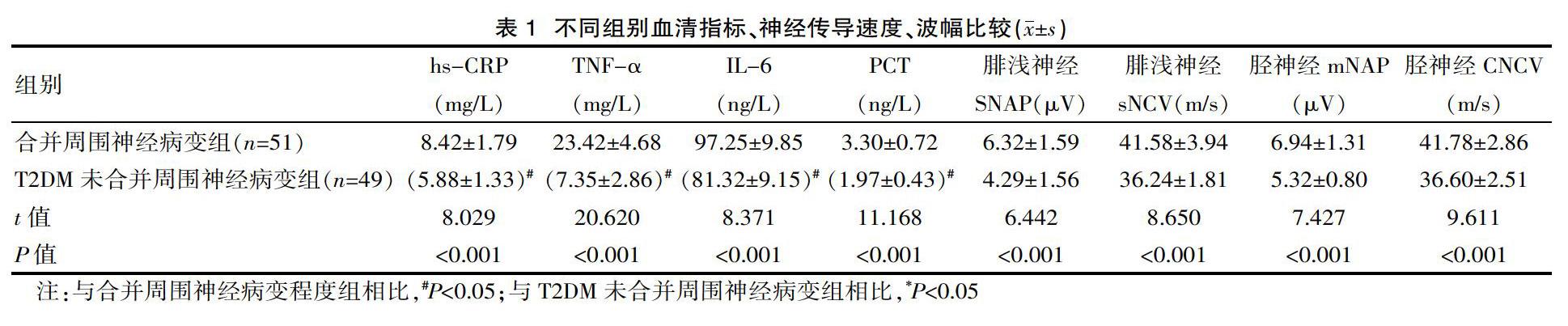

[摘要] 目的 探討老年2型糖尿病(T2DM)患者血清炎性因子表达及与周围神经病变的相关性。方法 选择该院于2016年6月—2020年7月收治的100例老年T2DM患者,按是否合并周围神经病变分为两组,合并周围神经病变组51例,T2DM未合并周围神经病变组49例。采集两组空腹静脉血5 mL,测定血清超敏C反应蛋白(hs-CRP)、肿瘤坏死因子-α(TNF-α) 、白细胞介素-6(IL-6)、降钙素原(PCT)。比较两组血清指标水平、神经传导速度、波幅差异,分析不同周围神经病变程度患者血清指标差异,并分析合并周围神经病变患者hs-CRP、TNF-α、IL-6、PCT水平与神经传导速度、波幅相关性。结果 合并周围神经病变组血清hs-CRP、TNF-α、IL-6、PCT水平分别为(8.42±1.79)mg/L、(23.42±4.68)mg/L、(97.25±9.85)ng/L、(3.30±0.72)ng/L,高于T2DM未合并周围神经病变组的(5.88±1.33)mg/L、(7.35±2.86)mg/L、(81.32±9.15)ng/L、(1.97±0.43)ng/L,差异有统计学意义(t=8.029、20.620、8.371、11.168,P<0.001);合并周围神经病变程度腓浅神经SNAP、sNCV和胫神经mNAP、胫神经CNCV高于T2DM未合并周围神经病变组,差异有统计学意义(P<0.05);周围神经病变程度Ⅲ级hs-CRP、TNF-α、IL-6、PCT水平分别为(10.96±1.71)mg/L、(30.14±4.88)mg/L、(109.98±10.62)ng/L、(5.15±0.62)ng/L,Ⅱ级的(8.19±1.13)mg/L、(19.94±4.35)mg/L、(91.64±10.02)ng/L、(3.37±0.72)ng/L,Ⅰ级的(5.84±1.06)mg/L、(14.75±2.71)mg/L、(84.35±9.26)ng/L、(2.20±0.57)ng/L,差异有统计学意义(P<0.001);血清hs-CRP、TNF-α、IL-6、PCT水平与腓浅神经SNAP、sNCV和胫神经mNAP、胫神经CNCV呈正相关(P<0.05)。结论 血清炎性因子参与老年T2DM患者周围神经病变发生、发展,与神经传导速度和波幅呈相关,检测血清炎性因子能够指导治疗,以改善患者预后。
[关键词] 2型糖尿病;周围神经病变;老年人;血清炎性因子
[中图分类号] R59 [文献标识码] A [文章编号] 1672-4062(2020)11(a)-0015-04
[Abstract] Objective To investigate the expression of serum inflammatory factors in elderly patients with type 2 diabetes mellitus (T2DM) and its correlation with peripheral neuropathy. Methods A total of 100 elderly patients with T2DM admitted to the hospital from June 2016 to July 2020 were divided into two groups according to whether they were associated with peripheral neuropathy. There were 51 cases in the combined peripheral neuropathy group and 49 cases in the pure T2DM group. Forty-five healthy people who underwent physical examination in our hospital served as the control group. Collect 3 groups of fasting venous blood 5 mL, determine serum high-sensitivity C-reactive protein (hs-CRP), tumor necrosis factor-α (TNF-α), interleukin-6 (IL-6), procalcitonin (PCT). Compare the differences in serum index levels, nerve conduction velocity, and amplitude of the two groups, analyze the differences in serum index of patients with different degrees of peripheral neuropathy, and analyze the levels of hs-CRP, TNF-α, IL-6, PCT and nerve conduction in patients with peripheral neuropathy speed, volatility correlation. Results The levels of serum hs-CRP, TNF-α, IL-6 and PCT in the combined peripheral neuropathy group were (8.42±1.79)mg/L, (23.42±4.68)mg/L, (97.25±9.85)ng/L, (3.30±0.72)ng/L, higher than (5.88±1.33)mg/L, (7.35±2.86)mg/L, (81.32±9.15)ng/L, (1.97±0.43)ng/L in the T2DM group without peripheral neuropathy ng/L, the difference is statistically significant (t=8.029, 20.620, 8.317, 11.168, P<0.001); the degree of combined peripheral neuropathy of superficial peroneal nerve SNAP, sNCV and tibial nerve mNAP, tibial nerve CNCV is higher than T2DM without peripheral Neuropathy group, the difference was statistically significant (P<0.05); the level of peripheral neuropathy grade III hs-CRP, TNF-α, IL-6, and PCT levels were (10.96±1.71)mg/L, (30.14±4.88)mg/L, (109.98±10.62)ng/L, (5.15±0.62)ng/L, grade II (8.19±1.13)mg/L, (19.94±4.35)mg/L, (91.64±10.02)ng/L, (3.37±0.72)ng/L, grade I (5.84±1.06)mg/L, (14.75±2.71)mg/L, (84.35±9.26)ng/L, (2.20±0.57)ng/L, the difference was statistically significant (P<0.001).Serum hs-CRP, TNF-α, IL-6, PCT levels were positively correlated with superficial peroneal nerve SNAP, sNCV, tibial nerve mNAP, and tibial nerve CNCV (P<0.05). Conclusion Serum inflammatory factors are involved in the occurrence and progression of elderly T2DM. The more severe the degree of peripheral neuropathy, the higher the level of serum inflammatory factors, which can guide treatment to improve the prognosis of patients.
[Key words] Type 2 diabetes; Peripheral neuropathy; Elderly; Serum inflammatory factors
糖尿病周围神经病变是老年2型糖尿病(T2DM)常见的严重慢性并发症,主要病理改变为阶段性脱髓鞘、远端神经病变、神经纤维丧失,属于糖尿病常见的并发症之一,主要表现为麻木、疼痛、感觉减退,若不及时接受有效的治疗,随着病情进展会出现足部感染、溃疡、坏疽等,甚至可累及全身各个部位,严重影响患者正常生活[1-2]。糖尿病周围神经病变临床表现多样且发病机制复杂,具有起病隐匿、进展缓慢、不易逆转等特点,是造成老年T2DM患者截肢的重要因素之一[3]。相关研究显示[4],糖尿病周围神经病变发生、进展与机体慢性微炎症反应密切相关。该研究选择该院于2016年6月—2020年7月收治的100例老年T2DM患者为研究对象,分析老年T2DM患者血清炎性因子表达及与周围神经病变的相关性,为临床治疗提供参考。报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的100例老年T2DM患者,按是否合并周围神经病变分为两组,其中合并周围神经病变组51例,年龄60~74岁,平均年龄(66.45±2.28)岁;性别:男26例,女25例;糖尿病病程2~16年,平均病程(7.20±2.84)年;病变程度:Ⅰ级15例,Ⅱ级22例,Ⅲ级14例。T2DM未合并周围神经病变组49例,年龄61~73岁,平均年龄(66.39±2.24)岁;性别:男33例,女16例;糖尿病病程3~14年,平均病程(7.14±2.75)年。两组一般资料相比差异无统计学意义(P>0.05)。存在可比性。入组患者均签署知情同意书。该研究经医学伦理委员会审核批准。
1.2 方法
采集两组患者空腹静脉血5 mL,离心10 min,3 000 r/min,获取上层清液,使用免疫比浊法测定超敏C反应蛋白(hs-CRP);使用电化学发光法测定肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6);使用半定量固相免疫法测定降钙素原(PCT)。使用VIKING QUEST肌电诱发电位仪(美国格力高公司)测检查两组神经传导速度、波幅:腓浅神经感觉神经波幅(SNAP)和传导速度(sNCV)、胫神经运动神经波幅(mNAP)和传导速度(CNCV)。
1.3 观察指标
①比较两组血清hs-CRP、TNF-α、IL-6、PCT水平、神经传导速度、波幅差异;②比较不同周围神经病变程度患者hs-CRP、TNF-α、IL-6、PCT水平差异。③分析合并周围神经病变患者hs-CRP、TNF-α、IL-6、PCT水平与神经传导速度、波幅相关性。
1.4 统计方法
应用SPSS 21.0统计学软件分析数据,计量资料用(x±s)表示,多组比较使用单因素方差分析,两组比较用t检验;计数资料以[n(%)]表示,用χ2检验,相关性使用Pearson相关性分析,P<0.05为差异有统计学意义。
2 结果
2.1 不同组别血清指标、神经传导速度、波幅
合并周围神经病变程度组血清hs-CRP、TNF-α、IL-6、PCT水平、腓浅神经SNAP、sNCV和胫神经mNAP、胫神经CNCV高于T2DM未合并周围神经病变组,差异有统计学意义(P<0.05)。见表1。
2.2 不同周围神经病变程度患者血清指标
随着周围神经病变程度加重,血清hs-CRP、TNF-α、IL-6、PCT水平逐渐升高,差异有统计学意义(P<0.05)。见表2。
2.3 合并周围神经病变患者血清指标与神经传导速度、波幅相关性
血清hs-CRP、TNF-α、IL-6、PCT水平与腓浅神经SNAP、sNCV和胫神经mNAP、胫神经CNCV呈正相关(P<0.05)。见表3。
3 讨论
周围神经病变的患病率约占糖尿病总数的60%~70%,主要病理改变为阶段性脱髓鞘、远端神经病变、神经纤维丧失,早期以感觉障碍为主,表现为蚁行、麻木、触电、虫爬等,随着病情进展可引起下肢溃疡、关节病、坏疽,甚至可累及运动神经,导致患者出现营养不良性肌萎缩、肌力减退[5-6]。糖尿病周围神经病变发病机制较为复杂,可能与微循环障碍、代谢紊乱、神经生长因子缺乏、氧化应激损伤、血管内皮损伤、慢性微炎症反应等因素有关。因老年T2DM患者机体长期处于高血糖状态,能促进多元醇通路活化,引起代谢障碍,升高血清细胞因子和炎症介质水平,长期处于微炎症反应代谢状态能够损伤血管内皮细胞,促使外周血管舒缩和功能紊乱,阻碍血液供应,外周神经脱髓鞘,诱发末梢神经炎、轴突变性[7-8]。
该研究结果显示,合并周围神经病变程度组血清hs-CRP、TNF-α、IL-6、PCT水平高于T2DM未合并周围神经病变组,T2DM未合并周圍神经病变组血清hs-CRP、TNF-α、IL-6、PCT水平高于合并周围神经病变组,提示周围神经病变发生与血清炎性因子水平密切相关。IL-6、TNF-α属于多效性、功能广泛的细胞因子,能够调节细胞增殖、凋亡,当机体受到非感染因素刺激时,血清IL-6、TNF-α含量呈非特异性升高,促使免疫细胞活化并释放血管活性物质,增加血管壁厚度,造成血管管腔狭窄,增加血管阻力,与周围神经病变发生关系密切[9-11]。hs-CRP是IL-6诱发产生的血浆蛋白,亦是级联式炎性反应因子的介质,能够激活多种下游炎性信号通路,促进炎性反应或氧化应激反应进展;PCT是由116个氨基酸组成的降钙素的前肽物质,通常机体内含量极低,而当机体发生炎症反应时,迅速增高血清中PCT含量,其能够造成炎性细胞加剧对肾脏组织或脑组织等重要器官的浸润,促进病情发展,不会受到自身免疫系统疾病、肿瘤等影响。随着炎性反应持续,能进一步加重神经损伤,可将炎性细胞因子水平作为预测老年T2DM发生周围神经病变的重要指标。周亚男等[12]分析显示,周围神经病变程度Ⅲ级hs-CRP、TNF-α、IL-6、PCT水平分别为(10.86±1.79)mg/L、(30.07±4.96)mg/L、(109.81±10.94)ng/L、(5.04±0.77)ng/L,Ⅱ级的(8.07±1.24)mg/L、(19.84±4.21)mg/L、(91.46±10.13)ng/L、(3.54±0.79)ng/L,Ⅰ级的(5.95±1.12)mg/L、(14.97±2.81)mg/L、(84.71±9.61)ng/L、(2.25±0.71)ng/L,提示血清炎性因子水平可随着周围神经病变程度加重而升高。该研究中,周围神经病变程度Ⅲ级hs-CRP、TNF-α、IL-6、PCT水平分别为(10.96±1.71)mg/L、(30.14±4.88)mg/L、(109.98±10.62)ng/L、(5.15±0.62)ng/L,Ⅱ级的(8.19±1.13)mg/L、(19.94±4.35)mg/L、(91.64±10.02)ng/L、(3.37±0.72)ng/L,Ⅰ级的(5.84±1.06)mg/L、(14.75±2.71)mg/L、(84.35±9.26)ng/L、(2.20±0.57)ng/L,与上述研究结果一致,可见血清炎性因子可促进周围神经病变进展,加重病情,临床需加以重视。该研究中,合并周围神经病变程度组腓浅神经SNAP、sNCV和胫神经mNAP、胫神经CNCV高于T2DM未合并周围神经病变组;血清hs-CRP、TNF-α、IL-6、PCT水平与腓浅神经SNAP、sNCV和胫神经mNAP、胫神经CNCV呈正相关,提示血清炎性因子能够导致老年T2DM患者发生感觉和运动传导神经障碍。
综上所述,老年T2DM患者血清炎性因子水平与周围神经病变发生进展密切相关,水平高低与神经传导速度和波幅呈相关,检测血清炎性因子能够指导治疗,以改善患者预后。
[参考文献]
[1] 杨昕,刘志民.氧化应激和炎性反应与初诊2型糖尿病合并周围神经病变的关系[J].现代中西医结合杂志,2017,26(4):346-349.
[2] 张小红,钟淙,王芳,等.α-硫辛酸联合益气养阴活血法对2型糖尿病周围神经病变患者相关因子的影响[J].海南医学院学报,2018,24(21):1893-1897.
[3] 赵亚丽.2型糖尿病使用西格列汀对氧化应激和炎性反应状态的控制及对周围神经病变的影响[J].河北医药,2017, 39(23):3550-3553.
[4] 郭杨,宋晓,侍晓云,等.2型糖尿病周围神经病变的危险因素及相关炎性反应因子分析[J].武警医学,2017,28(3):283-286.
[5] 向鹏月,马玉婷,吴秋霞,等.2型糖尿病周围神经病变患者血清IMA、HbA1c水平变化及其临床意义[J].卒中与神经疾病,2019,26(3):342-345.
[6] 伍一鸣.2型糖尿病周围神经病变患者血清中NSE、Hcy、CRP的表达及其临床意义[J].医学临床研究,2019,36(6):1157-1159.
[7] 蔡春沉,贾红卫,王肃.糖尿病足感染患者血清炎性因子水平与感染的相关性分析[J].中华医院感染学杂志,2019,29(6):876-879.
[8] 冯丽,赵多祥.T2DM周围神经病变患者PCT,Hcy,Cys-C水平及其与患者神经电生理指标的相关性[J].海南医学,2019,30(9):1099-1102.
[9] 孙明珠,李秀丽,权晓娟,等.2型糖尿病家族血清vaspin水平与瘦素、hs-CRP及炎症因子的相关性[J].山西医科大学学报,2018,49(6):664-669.
[10] 林源,高海燕,周芳,等.二甲双胍片联合糖脉康颗粒对2型糖尿病患者血清IL-6、TNF-α、CRP、APN水平的影响[J].现代生物医学进展,2017,17(30):5883-5886.
[11] 王征,李艷芳,马鸣.针灸联合甲钴胺治疗糖尿病周围神经病变的疗效及对血清炎性细胞因子、血浆同型半胱氨酸的影响[J].现代中西医结合杂志,2018,28(14):1550-1553.
[12] 周亚男,吴学伦,张金成,等.老年2型糖尿病患者血清炎性因子表达及与周围神经病变的相关性分析[J].解放军医药杂志,2019,31(11):56-60.
(收稿日期:2020-08-15)
