经支气管镜介入技术治疗气道平滑肌瘤的临床研究*
2020-12-21陈磊杨婧王维红钱国清
陈磊,杨婧,王维红,钱国清
(宁波市第一医院 呼吸科,浙江 宁波315010)
气道平滑肌瘤是一种罕见的肺部良性肿瘤,发病率低,仅占肺原发良性肿瘤的2%,病程多迁延,临床表现以咳嗽、胸闷和憋气等无特征性呼吸道症状常见,严重者可引起呼吸困难,甚至窒息死亡[1-2],可能会被误诊为哮喘、慢性阻塞性肺疾病等[3]。开胸手术是一种传统的治疗方法。随着介入性呼吸技术的迅速发展,经支气管镜介入技术已成为诊断和治疗中心气道狭窄的主要方法之一[4]。荧光支气管镜下可见黏膜下早期癌变;高频电刀治疗技术具有组织切割速度快、止血效果好、操作简单等特点;冷冻技术能保持气道结构完整、不破坏软骨,且并发症少。以上技术在临床上逐渐得到广泛应用[5-6]。支气管镜下微创介入治疗气道良性肿瘤是一种安全有效的根治性治疗方法,创伤小、疗效确切[7]。经支气管镜荧光引导下高频电刀可将平滑肌瘤直接切除,切缘阴性,联合冷冻术能达到临床根治效果,并发症少,症状改善明显。笔者总结我院2014年6月-2019年12月应用呼吸介入技术治疗的8例平滑肌瘤致气道阻塞患者的临床资料,以探讨支气管镜下微创介入治疗的可行性和安全性。现报道如下:
1 资料与方法
1.1 一般资料
选择2014年6月-2019年12月经气管镜下活检病理确诊为气道平滑肌瘤致气道阻塞的住院患者,通过胸部CT、气管镜检查确定气管支气管阻塞的位置和程度。其中,男1例,女7例;年龄48~70岁,体检发现6例,咳嗽1例,咳嗽伴咯血1例。增强CT强化前CT 值20~35 HU,强化后CT 值26~45 HU,强化CT 值6~24 HU,为轻中度强化。见图1。平滑肌瘤大小3.5~7.0 mm,腔内息肉型3例,腔内宽基底型5例。气道平滑肌瘤狭窄类型示意图见图2。8例患者行氩离子体凝固术(argon plasma coagulation,APC)、电切、冷冻手术21 次,其中APC、电切联合冷冻手术5 例,电切联合APC 手术2 例,APC 手术1 例。患者一般资料见表1。
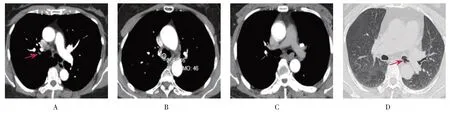
图1 不同部位气道平滑肌瘤的CT表现Fig.1 CT findings of airway leiomyoma in different parts
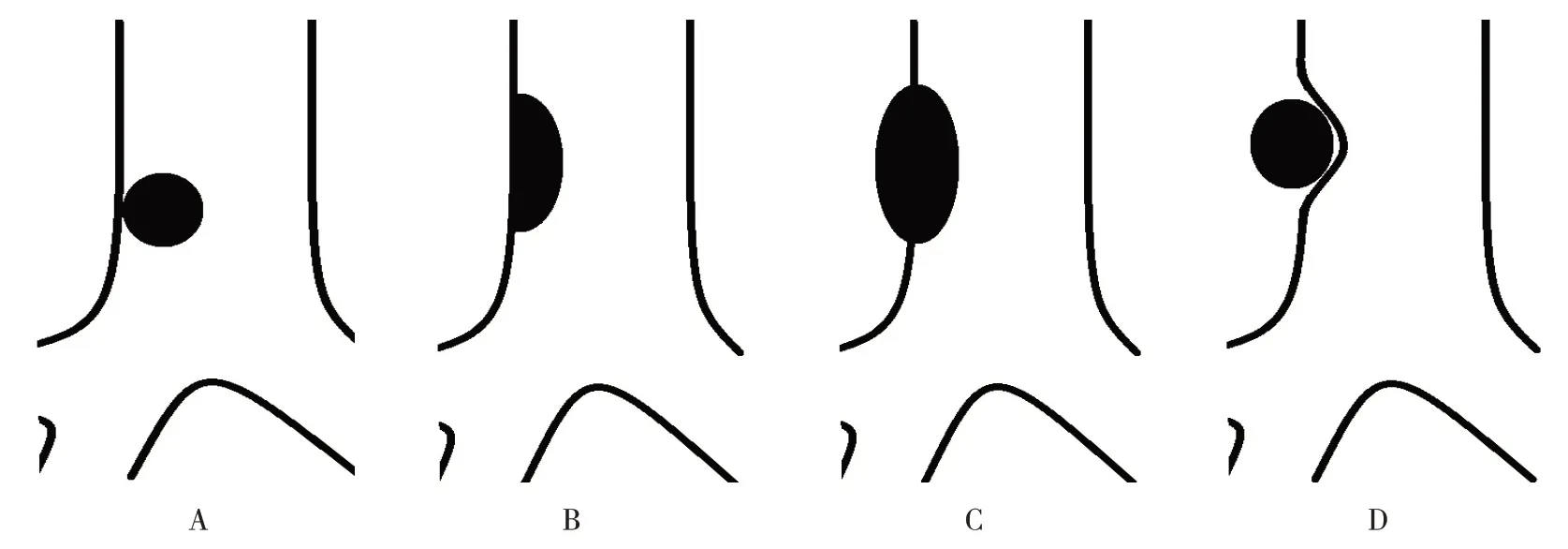
图2 气道平滑肌瘤狭窄类型Fig.2 Types of airway leiomyoma stenosis
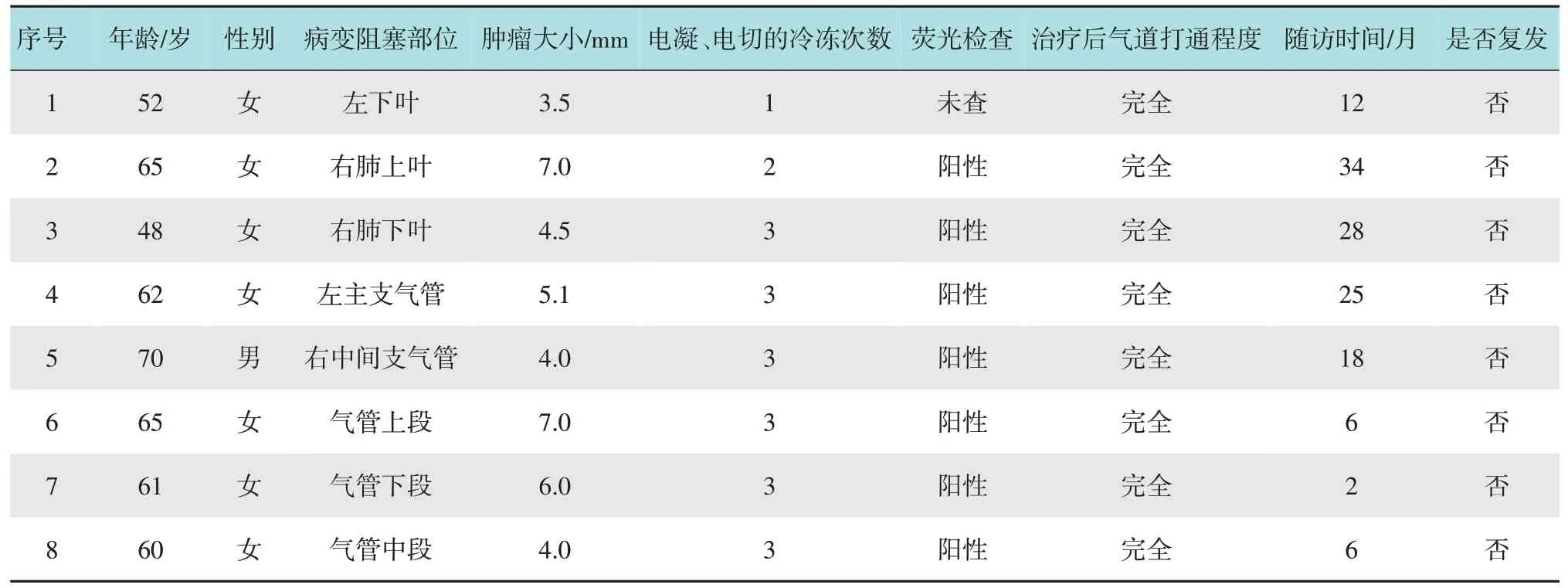
表1 8例气道平滑肌瘤致气道狭窄患者呼吸介入治疗及随访情况Table 1 Respiratory interventional therapy and follow-up of 8 patients with airway stenosis caused by airway leiomyoma
1.2 方法
1.2.1 气管镜检查8 例患者术前均进行常规气管镜检查。首次检查在局麻下经鼻腔或口腔进镜,逐级观察支气管结构,活检后进行病理检查。
1.2.2 介入治疗方法①准备:术前禁食2~4 h,评估生理状态,完善检查,2%利多卡因10 mL 经口雾化麻醉20 min,采取仰卧位,下肢紧贴皮肤放置电极板,全程监测生命体征;②局部麻醉;③手术器械:Olympus 1T260 电子支气管镜、荧光支气管镜、ERBE 冷冻治疗仪、德国ERBE VIO 300D 电工作站;④通过增强CT 熟悉病变和气管膜部连接处的黏膜下血管走形,结合荧光支气管镜下病变性状、大小、荧光品红色反光阳性范围,评估肿块切除后可能阻塞支气管的风险,打开高频发生器电源开关,将电切功率调至25~40 W,电凝功率调至25~30 W;将圈套缠绕在肿瘤底部,拧紧圈套,踩下开关,直至肿瘤切除,然后经活检孔道置入氩气导管,根据荧光指示由远及近反复消融残余肿瘤组织,消融时注意尽量避免损伤正常膜部支气管壁黏膜;⑤术后1周复查并清理坏死组织,随后将ERBE冷冻探针置入活检孔,探头距离气管镜头10 mm,以避免损坏镜片,每个部位2 min,对病灶分次冻融后解冻,1周后再次清理坏死组织;⑥在氩气刀及圈套器治疗中需保持术中氧浓度低于40%,术中术后仔细观察,并及时处理并发症。
1.3 疗效和安全性评价
根据患者术前术后气道阻塞情况、呼吸急促指数及Karnofsky 评分(KPS)3 个指标进行判定。①气道阻塞情况:病变阻塞完全解除为完全切除;病变阻塞管腔减少>50%为显效;病变阻塞管腔减少20%~50%为有效;病变阻塞管腔减少<20%为欠佳;病变阻塞管腔增大为无效;②气促指数评分参照美国胸科协会制定的标准:0 级为正常;1 级为快步行走时出现气促;2 级为平常速度步行时出现气促;3 级为平常速度步行时因气促而停止步行;4级为轻微活动后出现气促;③术前、术后对患者行为状态进行KPS评分,以评估患者的生存质量。安全性评价主要是观察患者生命体征是否稳定,有无胸痛、胸闷、窒息和心律失常等并发症。
1.4 统计学方法
采用SPSS 25.0 统计软件进行数据分析。计量资料用均数±标准差(±s)表示,采用秩和检验法比较治疗前后呼吸急促指数和气道狭窄程度,检验水准为α=0.05。
2 结果
2.1 治疗情况
8 例在荧光支气管镜下经高频电刀冷冻完全打通。患者咳嗽、呼吸急促、呼吸困难等临床症状明显减轻。经支气管镜检查,气道明显扩张,气道内径明显增宽。术后患者气道狭窄程度、呼吸急促指数、KPS 评分较术前明显改善。见表2。平均治疗时间为21 min,腔内宽基底病变的手术时间最长,为30 min。热消融时心率在95~125 次/miin,均无恶性心律失常发生。血氧饱和度在92%~98%波动,所有病例出血量均少于10 mL。无气道壁穿孔、瘘、气胸和咯血等严重并发症发生。术后无瘢痕狭窄、软骨软化等并发症发生。气道平滑肌瘤气管镜下表现及病理见图3。典型病例见图4和5。
表2 8例气道平滑肌瘤致气道狭窄患者治疗前后临床指标比较 (±s)Table 2 Comparison of clinical indexes of 8 patients with airway stenosis caused by airway leiomyoma before and after treatment (±s)
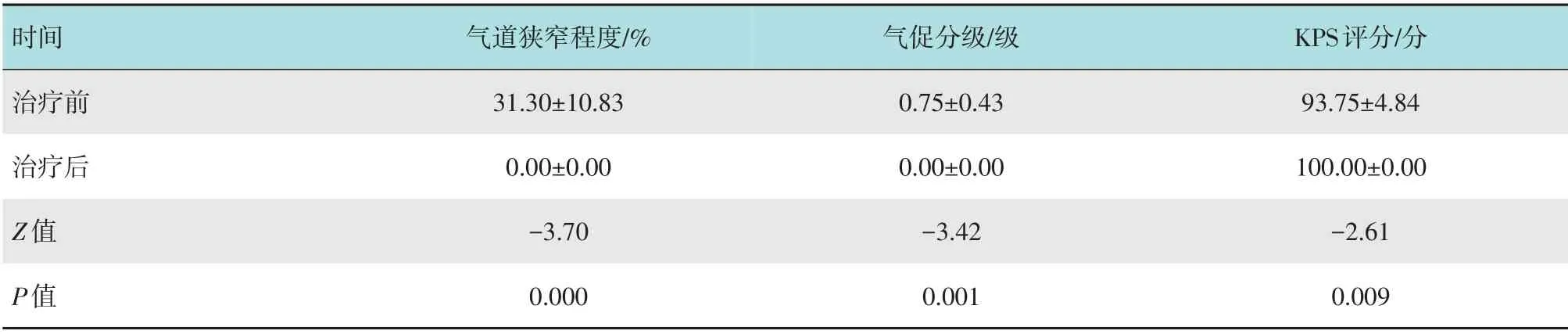
表2 8例气道平滑肌瘤致气道狭窄患者治疗前后临床指标比较 (±s)Table 2 Comparison of clinical indexes of 8 patients with airway stenosis caused by airway leiomyoma before and after treatment (±s)
时间治疗前治疗后Z值P值气道狭窄程度/%31.30±10.83 0.00±0.00-3.70 0.000气促分级/级0.75±0.43 0.00±0.00-3.42 0.001 KPS评分/分93.75±4.84 100.00±0.00-2.61 0.009
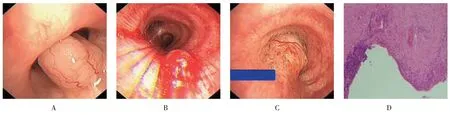
图3 气道平滑肌瘤致气道气管镜下表现及病理Fig.3 Pathological and bronchoscopic findings of airway leiomyoma
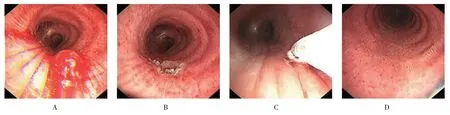
图4 腔内宽基底平滑肌瘤气管镜下治疗Fig.4 Endotracheal endoscopic treatment of broad base leiomyoma
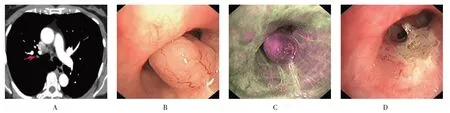
图5 气管镜下右肺上叶平滑肌瘤荧光和电切图Fig.5 Fluorescence and electrocoagulation of leiomyoma in right upper lobe of lung under bronchoscope
2.2 术后随访
8例获得随访,最短2个月,最长34个月,均无复发。其中1 例患者初次发现时做了电切术后失访,1年后复发,经氩气刀联合冷冻治疗后再随访12个月无复发。
3 讨论
肺和气道平滑肌瘤是一种罕见的良性肿瘤,12~71 岁均见报道,性别无明显差异[8-9]。临床分为支气管型、气管内型、肺实质型及肺血管内型,以支气管平滑肌瘤最常见。早期可无症状,易漏诊,后期肿瘤阻塞气道可导致呼吸困难、反复肺部感染和肺不张[10]。本文5 例气管支气管内型的女性患者中,有2 例为子宫肌瘤子宫全切术后7 和20年,病理免疫组化ER、PR阴性,提示与子宫肌瘤转移无关。
传统的治疗方法认为首选手术切除,但创伤大,并发症发生率风险高,费用昂贵,且高龄患者不易耐受手术。因此,对于因气管腔外压迫或合并肺不张、纤维化和反复感染而导致不可逆病变的患者,建议手术治疗。而对于管腔内息肉或管腔内宽基底部气管内平滑肌瘤的小病灶,建议内镜下根治性切除[11]。对于混合型肌瘤,治疗前需要仔细判读CT,在瘤体包膜完整时,若内镜下切除不会导致支气管胸膜瘘,则可以在硬质支气管镜下手术切除,如果出现瘘口,应立即行外科开窗切除。内镜下切除术是通过自然腔道完成的微创手术,损伤小,避免了开胸术带来的创伤。平滑肌瘤表面毛细血管丰富,但实质及基底部缺乏血供,切除时大出血概率极低,故对于耐受性好的患者,内镜操作手法熟练的医生可以在局麻或局麻联合静脉麻醉下进行。
APC又称氩气刀技术,适用于增生性狭窄、瘢痕性狭窄、气道内生性肿瘤等,烧灼深度浅(1.0~2.0 mm),穿孔概率很低[12]。但热消融会导致肉芽组织增生和气管再狭窄。支气管镜下APC 联合冷冻介入治疗可避免该并发症的发生。冷冻治疗通过释放液态制冷源杀死组织细胞,它能在冷冻探头的前端产生低温效应,所以安全性高、损伤较小,且黏膜组织可再生。因此,APC联合冷冻治疗具有互补优势,成为介入治疗中心气道狭窄的重要方法之一[13]。
根治性切除要求术者能完全切除病灶并且切缘阴性,否则平滑肌瘤会复发。而平滑肌瘤荧光检查假阳性可用来指导切口热消融的范围,既不会过度扩大热消融范围导致气管正常黏膜损伤,又不会遗漏残余的梭型细胞导致疾病复发。荧光诊断器对癌前病变、原位癌和早期浸润癌,特别是鳞状细胞癌,有着重要的诊断价值[14]。它还可以准确定位病灶,便于活检和治疗。ZARIC 等[15]报道的104 例患者中,用荧光诊断改变了11.5%患者的治疗决定(减少或增大切除范围,或避免手术)。本文中有6 例患者采取支气管镜联合荧光诊断器的介入治疗方式,缩小了手术切除范围,平均随访16.4个月无复发。
综上所述,气道平滑肌瘤缺乏具体的临床表现,极易误诊、漏诊,临床上应提高警惕。虽然气管平滑肌瘤为良性病变,但随着肿块增大,有阻塞气管导致窒息的风险。对于腔外型及混合型肌瘤建议手术治疗,对于息肉型、宽基底型肌瘤可采用荧光诊断器指导下电切、APC联合冷冻治疗术根治性切除病变。呼吸介入技术治疗气道平滑肌瘤具有创伤小、术后可完全打通气道、恢复快和复发风险低等特点,临床并发症少且轻微,值得临床广泛推广。
