早期液体复苏终点指标对急性胰腺炎容量评估的价值
2020-12-21罗博文邓德海韦慧芬唐国都梁志海
罗博文, 邓德海, 韦慧芬, 吴 青, 唐国都, 梁志海
广西医科大学第一附属医院 消化内科, 南宁 530021
急性胰腺炎(acute pancreatitis, AP)是临床上常见的急腹症之一[1]。AP早期由于胰酶激活、炎症介质释放入血,增加了毛细血管通透性,诱发毛细血管渗漏综合征,导致大量液体积聚在第三间隙,血容量减少,组织灌注不足,从而导致多器官功能障碍(multiple organfailure,MOF)。早期液体复苏可改善组织灌注以及微循环,减少胰腺坏死、MOF的发生率,从而降低病死率[2-3],但激进液体复苏可引起体液潴留,严重时可导致腹腔间隔室综合征、肾功能衰竭等,使患者病死率增加[4-5]。因此,临床上对于AP患者有容量评估的需求。临床常用评估容量指标如中心静脉压(CVP)、肺动脉楔压、超声、脉搏指数连续心排血量监测[6-7],在非ICU环境中应用不足,因此需寻找一些简单易行的指标评估患者容量状态。研究表明,入院24~48 h内平均动脉压(MAP)、血尿素氮(BUN)和血细胞比容(HCT)等指标与AP患者严重程度密切相关[8-12],结合液体复苏的研究进展[13],推测上述指标异常可能意味着患者对液体量的需求不同、预后有别,利用这些指标初步评估AP患者容量状态,或可指导治疗过程中动态调整液体复苏。因此,本文利用回顾性病例资料,初步探讨应用液体复苏终点指标评估AP患者容量状态的价值。
1 资料与方法
1.1 研究对象 纳入2003年-2016年本院收治初发(发病时间小于24 h)且未经治疗的AP患者,入院24~48 h内均完善BUN、HCT、血压检查。根据入院24~48 h内BUN、HCT、MAP是否达到液体复苏终点分为达标组和未达标组:达标组(MAP>65 mm Hg, BUN<7.14 mmol/L且0.35≤HCT≤0.44)代表容量正常,未达标组(MAP≤65 mm Hg或BUN≥7.14 mmol/L或HCT>0.44或HCT<0.35)代表容量不足[13]。纳入标准:(1)患者均依据《中国急性胰腺炎诊治指南(2013年,上海)》[14]诊断标准进行诊断、分级;(2)患者发病24 h内入院,入院前均未经过治疗;(3)病例资料完整。排除标准:(1)入院48 h内出院或提前放弃治疗患者;(2)既往有严重心脑血管疾病、恶性肿瘤、严重肝肾功能障碍患者;(3)既往有AP病史患者。
1.2 研究方法 收集患者住院信息,如性别、年龄、病因、临床症状,入院24~48 h内HCT、BUN、MAP、WBC、Ca2+、CRP、血清淀粉酶(AMS)等检查(如有多次结果,取最高值),胰腺CT严重指数(CTSI)[15]、局部并发症、全身并发症、特殊干预治疗[是否需有创辅助通气、无创辅助通气、手术、连续性血液净化治疗(continuous renal replacement therapy,CRRT)等]、结局(好转或死亡)、住院日、住院费用。
1.3 伦理学审查 本研究方案经由广西医科大学第一附属医院伦理委员会审批,批号:伦审2020(KY-E-046)。
1.4 统计学方法 应用SPSS 22.0软件对收集数据进行处理,非正态分布的计量资料以M(P25~P75)表示,2组间比较采用Mann-WhitneyU检验。计数资料2组间比较采用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 一般资料 本研究共纳入AP患者445例,达标组219例,未达标组226例。轻症302例(67.9%),中度重症为120例(27.0%),重症23例(5.1%)。在病因分类中,达标组患者高脂血症性AP(27.4%)较未达标组(18.6%)高(P<0.05)。在症状方面,2组腹胀、恶心、呕吐、发热、呼吸困难发生差异均无统计学意义(P值均>0.05)(表1)。
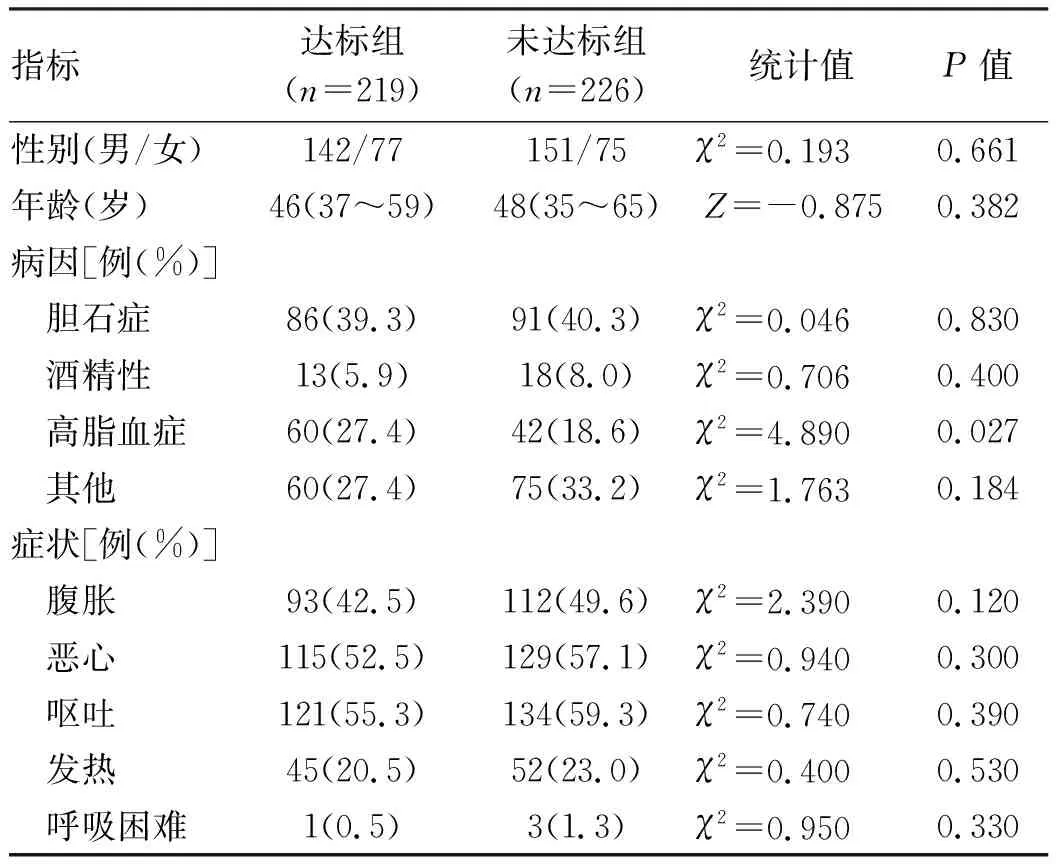
表1 AP患者达标组与未达标组临床资料比较
2.2 入院24~48 h实验室检查结果及CT评分比较 未达标组WBC、BUN、胰腺CTSI值较达标组升高,差异均有统计学意义(P值均<0.05)(表2)。

表2 达标组与未达标组入院后实验室指标结果、CT评分比较
2.3 局部及全身并发症发生率比 较 局部并发症方面,达标组胰周渗出、胰腺坏死发生率较未达标组低,差异均有统计学意义(P值均<0.05)。全身并发症方面,未达标组发生急性呼吸窘迫综合征(ARDS)、肾功能损害较达标组高,差异均有统计学意义(P值均<0.05)(表3)。
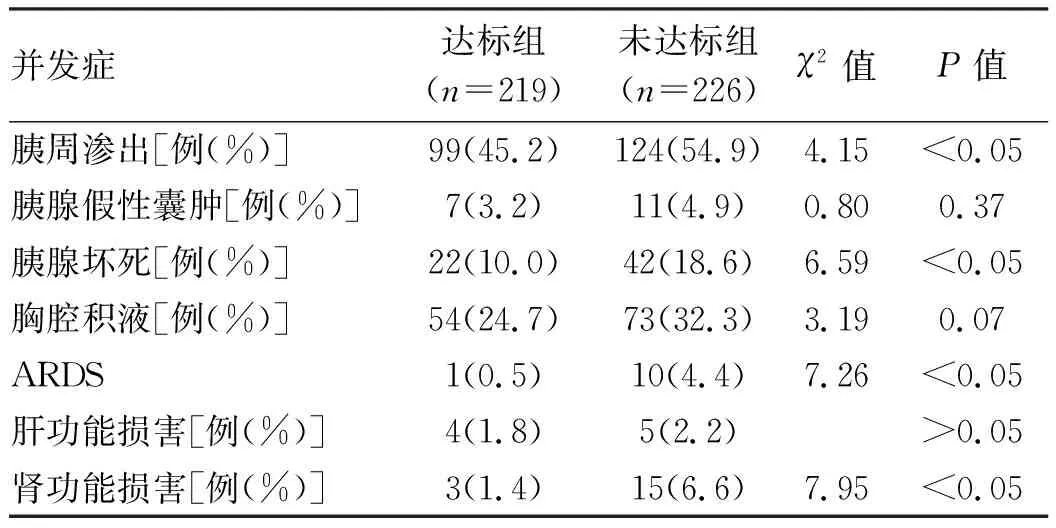
表3 达标组与未达标组局部及全身并发症对比
2.4 达标组与未达标组所需特殊治疗干预比较 两组需要的特殊治疗如无创呼吸机(0 vs 1.8%)、有创呼吸机(0 vs 0.9%)、CRRT(0.9% vs 0.9%)、外科手术(4.1% vs 6.2%)等比较差异均无统计学意义(P值均>0.05)。
2.5 达标组与未达标组临床结局比较 达标组住院费用较未达标组低(P<0.05);但2组死亡、住院日差异均无统计学意义(P值均>0.05)(表4)。
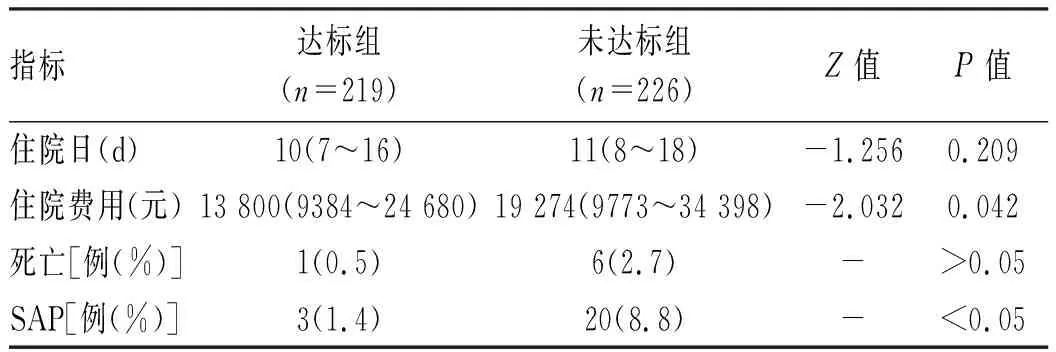
表4 达标组与未达标组临床结局对比
3 讨论
AP发病机制主要是胰酶激活引起胰腺组织的消化、出血、水肿、坏死等炎症反应,炎症介质及胰酶入血,可导致血管内皮损伤,引起毛细血管漏和炎性物质渗出,特别是SAP,可引起大量体液丢失,导致组织灌注不足、缺血,进而导致持续的胰腺损伤、胰腺外组织损伤和器官衰竭,增加患者死亡风险[16],早期液体复苏可调节机体液体分布,改善组织灌注及微循环,减轻炎症反应,因此,AP患者无论轻重,早期都需补液。研究[4-5]表明大量快速性液体复苏易引起液体潴留及HCT快速下降,易出现急性肺水肿、腹内压增高、全身软组织水肿、肾功能损害等并发症。液体复苏不充分则对组织灌注不足,不能有效改善胰腺及重要组织缺血缺氧状态。由此可见,AP早期有容量评估的临床需求。
临床上常用的评估机体容量状态及容量反应性指标包括静态指标(CVP、肺动脉压)和动态指标(脉压变异度、血流变异度)等[6-7],其中连续心输出量监测最为准确,但鉴于设备复杂、费用昂贵、技术要求高、感染风险较大等,临床应用十分有限[17-18]。CVP监测易受体位、置管深度、机械通气等因素影响,导致测量值欠准确。床旁超声可及时、动态、反复监测,较准确反应患者容量状态,同时可监测各血管血流状态[19]。但易受患者体位、成像质量、操作者经验等影响,也需要专用设备、人员培训方可实施,上述方法在非ICU病房均有其局限性。研究[20-21]表明早期AP因循环血量不足,可导致血液浓缩、血压降低及肾前性氮质血症,血肌酐、血BUN和HCT是反映人体血液浓缩程度的重要指标,入院24 h内BUN对于AP早期循环衰竭具有预测价值[22],MAP影响全身各脏器灌注,灌注不足可导致组织缺血、缺氧,从而损伤胰腺等其他器官,提示HCT、MAP、BUN对AP容量状态具有评估作用。低血容量状态是AP患者相对独立危险因素,有较差的预后倾向,临床经过更复杂,易出现器官功能衰竭[23]。本研究发现达标组与未达标组基线数据、临床症状相似,CRP、Ca2+、AMS等指标相差不大,未达标组胰周渗出(54.9% vs 45.2%,P<0.05)、胰腺坏死(18.6% vs 10.0%,P<0.05)发生率较达标组高,胰腺CTSI(6.0 vs 2.0,P<0.05)更高,表明AP患者的容量状态在临床表现上难以区分,容量不足AP患者胰腺局部病变更重,可能由于容量不足,血液浓缩导致胰腺微循环障碍,造成胰腺局部损伤。研究[24-26]表明AP早期低血容量状态、血液浓缩、胰腺微循环障碍、HCT增高等情况与胰腺坏死等并发症关系密切,本次研究未达标组SAP发生率显著高于达标组(8.8% vs 1.4%,P<0.05),未达标组ARDS发生率(4.4%vs 0.5%,P<0.05)更高,血供不足可加重胰腺、肺部炎症,更易出现胰腺局部并发症和ARDS,与学者Koutroumpakis等[20]报道相符。AP患者大量液体渗出导致有效循环血量不足,肾脏血流灌注减少导致肾脏缺血缺氧,从而损伤肾实质,且AP常合并肾血管阻力增加,导致肾血流更少,加重肾脏缺血缺氧,进一步损害肾脏,导致急性肾损伤[27]。本次研究发现达标组患者Cr(71 μmol/L vs 77 μmol/L,P<0.01)、BUN(4.0 mmol/L vs 5.2 mmol/L,P<0.01)显著低于未达标组,更少出现肾功能损害(1.4% vs 6.6%,P<0.05),与王雪艳等[28]报道相符,提示AP患者容量不足肾损害更重。由于本组病例大多是轻症患者,仅有18例(占0.04%)达到肾功能不全诊断标准,故上述检测值中位数均未超过正常范围。
本次研究不足之处:(1)回顾性研究,收集病例多为轻症患者,未能发现轻重症患者转变以及其转变与补液量的关系。(2)本次分组依据入院时是否达到液体复苏终点指标来划分,用于判断入院时患者是否处于血容量相对不足的状态,结果显示非高脂血症性AP患者初诊时更多处于血容量不足状态,更需要及时进行液体复苏,而其他病因的AP患者无此现象。这与现有研究[29-30]高脂血症性AP患者的病情更重不符,其原因在于本组病例仅有23例为SAP,其中高脂血症SAP仅有5例,非高脂血症SAP有18例,高血脂并非血容量状态的唯一影响因素,重症病例数偏少导致出现非高脂患者血容量状态更差的假像,进一步研究应纳入更多重症病例再行分析。
总之,目前对于AP的早期治疗,特别是对于SAP,国内外均强调液体复苏,并要求动态评估患者容量状态[13]。本研究显示,入院时AP容量不足患者病情更重,其出现胰周渗出、胰腺坏死、肾功能损害、ARDS更高,住院费用明显增加。而且本组大部分为轻症患者(占68.6%),说明评估容量状态对所有AP患者同样重要,而且这些指标简便易行,易于在非ICU病房推广应用。因此,建议临床上可以使用MAP、BUN、HCT评估患者容量状态,更好指导液体复苏,从而改善AP患者预后。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突,特此声明。
作者贡献声明:罗博文、邓德海负责课题设计,资料分析,撰写论文;韦慧芬、吴青、唐国都参与收集数据和修改论文;梁志海负责拟定写作思路,指导撰写文章并最后定稿。
