急性脑梗死再通术后即刻平扫CT高密度影对短期预后的预测价值☆
2020-12-17陈露露杨卫民张晨汪凯汪敬业
陈露露 杨卫民 张晨 汪凯 汪敬业
血管内机械取栓治疗是发病24 h内符合一定条件的急性前循环大动脉闭塞性脑梗死患者首选治疗方法[1-3]。取栓患者预后受诸多因素影响,术前即使经过严格筛选且成功再通,仍然有相当部分患者预后不良,目前哪些患者属于无效再通尚无可靠预测指标[2,4-5]。术前Alberta卒中项目早期CT评分(Alberta Stroke Program Early CT Score,ASPECTS)是一种简单、半定量分级评估梗死核心的方法,与患者预后密切相关[1,6-7]。虽然平扫CT(non-contrast CT,NCCT)敏感性有限,但因其能简单、快速帮助制定治疗决策,目前仍然是临床最常用的术前评估方法[1]。取栓术后平扫CT上高密度影是临床常见的影像学表现,有少量研究表明术后CT高密度能够预测出血转化、梗死体积以及预后,但研究结论并不完全一致[8-10]。本研究采用ASPECTS评分法,对急性前循环脑梗死、机械取栓成功再通患者的术后即刻CT高密度区进行半定量评分(post-thrombectomy ASPECTS,PT-ASPECTS),并分析PT-ASPECTS评分对短期预后的预测价值。
1 对象与方法
1.1 研究对象搜集2018年7月至2019年9月在安徽医科大学第一附属医院神经内科接受血管内机械取栓的急性前循环脑梗死患者。纳入标准:①年龄≥18岁;②卒中前改良Rankin量表评分 (modified Rankin scale,mRS) 为 0~1分;③缺血性卒中由颈内动脉或大脑中动脉M1段闭塞引起;④NIHSS评分≥6分;⑤术前ASPECTS评分≥6分;⑥6 h以外患者进行CTP评估且符合指南取栓标准;⑦机械取栓后再通血流达到2b/3级;⑧取栓术后即刻完善NCCT平扫检查,能够进行PT-ASPECTS评分;⑨术后3~10 d完善头颅 CT检查,能够进行 IV-ASPECTS评分。排除标准:机械取栓治疗前后临床及影像学资料不完整。本研究采用回顾性调查分析,实验设计符合人体试验委员会所制定的伦理学标准。
1.2 研究方法收集所有入组患者的临床资料,包括患者的年龄、性别、术前NIHSS评分、术前mRS评分,术前ASPECTS评分、取栓术后即刻PT-ASPECTS 评分、梗死体积(infarct volume ASPECTS,IV-ASPECTS)评分、血管闭塞部位、出血转化、出院时NIHSS评分、出院时mRS评分、住院时间等。所有的ASPECTS评分基于NCCT并依据ASPECTS评分方法中划定的10个区域及评分标准进行[8],分别由神经内科1名住院医师、1名副主任医师独立完成、不一致时再同第3名副主任医师讨论后达成一致。NCCT高密度影定义为术后平扫CT表现为高于脑实质密度,与未受影响的对侧相比密度至少增加5 HU[11]。出血转化是指术后24 h NCCT扫描显示的高密度影持续存在或范围进一步扩大。mRS评分0~2分为预后良好,3~6分为预后不良。采用线性相关分析及多元线性回归分析寻找IV-ASPECTS评分及出院时mRS评分的影响因素。
1.3 统计学方法采用SPSS 21.0进行统计学分析。连续变量采用±s表示,非连续变量采用例(%)或百分位数表示。连续变量的组间比较采用独立样本t检验,非连续变量组间比较采用Mann-Whitney U秩和检验或Fisher精确检验。将IV-ASPECTS评分、出院时mRS评分分别与自变量进行Spearman相关性分析,将有统计学意义的指标进一步纳入多元逐步线性回归分析,检验水准 α=0.05。
2 结果
2.1 一般资料本研究共筛选到77例前循环取栓患者,符合所有入排标准的28例患者纳入最终统计,其中男 18例(64.3%),女 10例(35.7%),平均年龄65.6±13.5岁 (23~85岁)。发病到穿刺时间170~510 min,其中 6 h以内取栓患者 19例(67.9%),6 h以外取栓患者9例 (32.1%)。27例(96.4%)患者术后即刻NCCT上出现高密度影,14例(50.0%)发生出血转化,症状性出血转化2例(7.1%)。
2.2 出院时预后不良的危险因素分析根据出院时mRS评分将患者短期预后分为预后良好组(13例,46.4%)和预后不良组(15例,53.6%)。患者年龄、性别、发病到穿刺时间、发病到再通时间等因素两组间比较均无统计学差异。与预后良好组比较,预后不良组患者术前NIHSS评分、术前mRS评分、出院时NIHSS评分更高,术前ASPECTS评分、PT-ASPECTS、IV-ASPECTS评分更低。两组间在血管闭塞部位上无明显差异,但预后不良组出血转化率明显高于预后良好组,住院时间明显长于预后良好组(表1)。
2.3 短期预后相关因素分析将上述因素与梗死体积指标IV-ASPECTS及出院时mRS评分进行线性相关分析,结果显示术前NIHSS评分、术前mRS评分、PT-ASPECTS评分与 IV-ASPECTS评分之间具有相关性,其中PT-ASPETS评分与IVASPECTS评分高度相关,相关系数为0.864(表2,图1A)。如图2所示:术后即刻CT高密度区与最终梗死还存在良好的对应关系术前NIHSS评分、术前mRS评分、PT-ASPECTS评分、IV-ASPECTS评分与出院时mRS评分之间具有相关性,其中IV-ASPECTS评分与出院时mRS评分之间相关系数最高(表 2,图 1B)。
2.4 多元线性回归分析短期预后的影响因素将上述相关分析中有统计学意义的因素进一步纳入多元线性逐步回归分析,寻找梗死体积及预后不良的影响因素。结果显示PT-ASPECTS评分 (β=0.785,P<0.001)是梗死体积大小的主要影响因素(图 2),而术前 mRS 评分(β=0.445,P=0.009)、PTASPECTS 评分(β=-0.399,P=0.018)是患者出院时预后不良的主要影响因素。

表1 出院时预后良好组与预后不良组比较
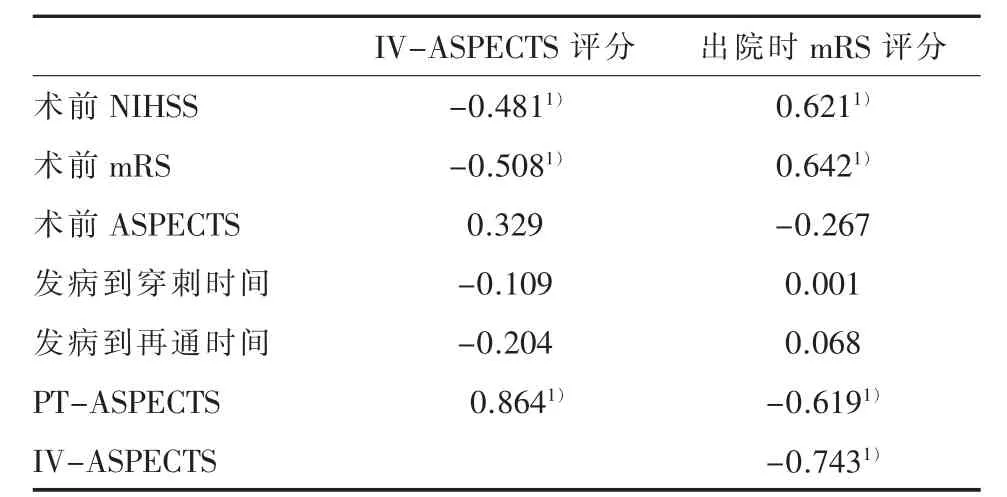
表2 IV-ASPECTS评分及出院时mRS评分相关因素分析
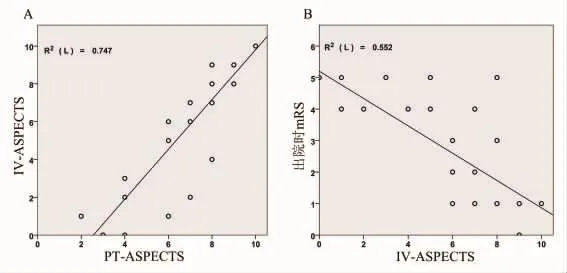
图1 IV-ASPECTS评分及出院时mRS评分线性分析相关图A:PT-ASPECTS评分与IV-ASPECTS评分之间存在线性正相关关系;B:IV-ASPECTS评分与出院时mRS评分之间存在线性负相关关系。

图2 术后即刻CT高密度区与最终梗死区存在良好对应关系(A-D)术后即刻NCCT,箭头指示高密度区;(E-H)术后第8天NCCT,箭头指示低密度梗死灶。
3 讨论
术前评估筛选合适的患者进行取栓是获得良好预后的前提条件,然而成功再通并不等于预后良好[2-3,5,10]。 研究表明术前 NIHSS 评分、术前ASPECTS评分、发病至血管再通时间、侧枝循环、再通血流恢复情况、血糖水平、年龄等因素影响取栓患者血管再通治疗效果[11-12]。本研究收集的28例患者在术前都进行了严格筛选且再通血流均达到2b/3级,良好预后比例为46.4%,与文献报道相似。组间比较显示预后不良组术前NIHSS评分、术前mRS评分更高,术前ASPECTS评分更低,该结果提示术前症状严重的患者预后不良的可能性更大。然而发病到穿刺时间、发病到再通时间等因素两组间并无显著性差异,说明本研究中血管再通时间与预后关系不大。该结果符合文献报道,因为满足DAWN或DEFUSE 3研究标准的患者即使在6-24 h进行取栓其良好预后比例并不低于6 h内进行取栓的患者[2-3]。
临床研究及实践表明相当部分取栓患者属于无效再通,取栓术后如何尽早判断哪些患者预后不良具有重要的临床意义。研究报道取栓术后24 h NIHSS评分改善>4分能够预测远期预后,敏感性及特异性分别为93.8%和83.2%[13]。取栓术后24 h NIHSS评分减少≥8分或NHISS评分0~1分被称为神经功能快速改善(rapid neurological improvement,RNI),RNI是患者长期预后良好的一个早期预测指标[14]。但取栓患者早期存在麻醉、镇静、“昏睡大脑”(stunned brain)等情况影响NIHSS评分的评定,其准确评估一般需要延迟到术后24 h。因此,非神经功能评估方面的预测指标在早期预测价值更大,有研究发现术后DWIASPECTS评分、超早期定量评估皮质再灌注状态是预后良好的独立预测指标[15]。但是这些评估方法对患者、医院软硬件条件和医务人员要求均较高,普适性不强。
取栓术后一般常规进行NCCT检查评估有无颅内出血,高密度影是术后NCCT扫描中最常见到的影像学表现,其发生率为31.2%至87.5%,造影剂渗出或脑出血均可表现为术后高密度[8,16]。本研究中高密度影出现比例高达96.4%,高于文献报道,可能是因为我们选取的研究对象均属于成功再通且术后即刻进行NCCT检查,众所周知随着CT检查时间的延后造影剂渗出将逐渐消退。研究表明术后高密度与出血转化、最终梗死面积、住院时间长、预后不良、死亡率高等密切相关[17-19]。术后24 h内NCCT显示的造影剂渗出可以预测最终脑梗死区,其中豆状核 (96.9%)、尾状核(80.4%)和内囊(87.5%)的敏感性最高[8]。但也有研究认为如果单单评估造影剂渗出则会低估最终梗死体积,且对临床预后以及死亡率没有预测价值[9,16-17]。
因造影剂渗出、脑出血均被认为是脑梗死后血脑屏障破坏所致,两者对患者预后均有一定预测价值[20-21]。因此本研究不再区分造影剂渗出和脑出血,根据术后即刻NCCT上的高密度区进行PT-ASPECTS评分。结果发现预后不良组PTASPECTS评分明显低于预后良好组,线性相关分析显示PT-ASPETS评分与IV-ASPECTS评分高度相关,与出院时mRS评分也明显相关,多元回归分析显示PT-ASPECTS评分是最终梗死体积和出院时预后不良的主要影响因素,这些结果提示PT-ASPECTS评分是取栓患者短期预后不良的独立预测因子。
综上,我们的研究结果表明取栓术后即刻NCCT检查显示的高密度与梗死体积高度线性相关,且是梗死体积以及短期预后的独立预测因子。从而为临床提供了一种简单、可行的取栓术后早期预测指标,临床实用性强。
本研究也存在如下不足:①本研究为单中心回顾性分析且入组限定条件较多导致病例数较少;②评估梗死体积的CT检查时间和出院时的mRS评分时间不能完全统一;③基于CT的ASPECTS评分属于半定量等级评估,不能定量评估梗死体积。因此需要更多的临床研究进一步证实术后即刻NCCT显示的高密度影与最终梗死体积和患者预后的关系,尤其是在中长期预后中的预测价值。
