贺氏三通法对原发性失眠患者睡眠-觉醒模式及睡眠质量的影响※
2020-12-16洪秋阳周小平王桂玲
赵 杰 洪秋阳 杨 怡 姚 金 周小平 王桂玲
(北京中医医院顺义医院针灸科,北京 101300)
原发性失眠(primary insomnia,PI)是由多种环境和心理因素引起的常见的健康问题,主要表现为入睡困难、睡眠时间短或醒后精力难以恢复[1]。全世界约有10%~20%的人口存在低质量睡眠,其中50%病程可达1个月以上[2]。睡眠是生命必需活动,是一种生物节律,对人体健康至关重要。不良的睡眠质量可能导致身体及精神状况异常,如头痛、焦虑和抑郁、高血压、心脑血管疾病、肥胖等[3-4]。目前西医治疗PI多以镇静催眠及抗焦虑药物为主,这类药物容易导致白天乏力、注意力不集中及药物依赖性等不良反应[5]。贺氏三通法为国医大师贺普仁教授所创,以3种不同针具(毫针、火针、三棱针)施以微通法、温通法、强通法治疗临床各类疾病。2017-01—2019-01,我们采用贺氏三通法治疗PI患者45例,并与艾司唑仑片口服治疗45例对照,观察对睡眠-觉醒模式及睡眠质量的影响,结果如下。
1 资料与方法
1.1 一般资料 全部90例均为北京中医医院顺义医院针灸科门诊PI患者,按照随机数字表法分为2组。治疗组45例,男19例,女26例;年龄27~63岁,平均(44.56±9.44)岁;病程6~21个月,平均(12.93±5.14)个月。对照组45例,男17例,女28例;年龄25~61岁,平均(43.37±9.26)岁;病程7~20个月,平均(12.32±4.71)个月。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 诊断标准 参照《精神障碍诊断与统计手册》[6]中PI诊断标准。
1.2.2 纳入标准 符合上述诊断标准;年龄18~65岁,性别不限;匹兹堡睡眠质量指数(PSQI)评分≥8分;精神状态能满足临床研究相关测试;自愿参加本研究并签署相关知情同意书。
1.2.3 排除标准 合并严重心脑血管疾病、精神障碍疾病、血液病及其他类型睡眠障碍患者;妊娠期、哺乳期、备孕期患者;对药物或针刺过敏或不耐受者;2周内服用过镇静安神药物者。
1.3 治疗方法
1.3.1 治疗组 予贺氏三通法(微通法、温通法、强通法)治疗。①微通法。取穴:百会、四神聪、神庭、神门(双)、合谷(双)、内关(双)、三阴交(双)、太冲(双)。操作:患者取仰卧位,穴位局部皮肤常规消毒,选用0.25 mm×25 mm或0.30 mm×40 mm一次性针灸针,百会、四神聪、神庭向后平刺13~25 mm,神门、内关、太冲直刺13~25 mm,合谷、三阴交直刺20~30 mm,进针后轻捻转至得气,留针30 min,每周治疗5次,共4周。②温通法。取穴:双侧肺俞、心俞、肝俞、脾俞、肾俞。操作:患者取俯卧位,穴位局部皮肤常规消毒,选用0.5 mm×40 mm的特制钨锰合金火针,酒精灯外焰加热针体至微红白,迅速点刺穴位,深度2~3 mm,出针后立即用消毒干棉球重压针孔以防出血,嘱患者保持局部干燥清洁,每周治疗2次,共4周。③强通法。患者取端坐位,一侧耳尖穴(双耳轮替)局部消毒,压手固定耳轮,刺手持三棱针快速点刺穴位,深度约2~3 mm,出针后挤出鲜血3~5滴,用消毒干棉球按压片刻,隔日治疗1次,共4周。
1.3.2 对照组 予艾司唑仑片(北京益民药业有限公司,国药准字H11020891)1 mg,睡前30 min口服(如无睡意,规定23:00服用),隔日1次,治疗4周。
1.4 观察指标 ①睡眠动态监测。2组治疗前后采用体动记录仪(MotionWatch 8,美国健康医疗仪器国际公司)监测睡眠和清醒时间,客观评估受试者的24 h活动模式。MotionWare 1.1.20软件记录各种睡眠参数包括:睡觉时间、入睡时间、醒来时间、起床时间、床上时长(睡前和起床之间的总时间)、睡眠潜伏期(睡眠时间和入睡之间的时间)、实际睡眠时长、实际觉醒时长(睡眠周期中醒来时间的总和)及睡眠效率(实际睡眠时间与床上时长的百分比)。②PSQI量表[7]评分:主观评估受试者睡眠质量情况,包括入睡时间、睡眠时间、睡眠质量、睡眠障碍、睡眠效率、日间功能障碍6个条目,每个条目0~3分,总得分0~18分,得分越高表明睡眠质量越差。

2 结 果
2.1 2组治疗前后睡眠动态情况比较 见表1。
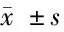
表1 2组治疗前后睡眠动态情况比较
由表1可见,治疗后治疗组睡觉时间、入睡时间、醒来时间、起床时间、床上时长、睡眠潜伏期、实际睡眠时长、实际觉醒时长及睡眠效率均改善(P<0.05),且治疗后治疗组各项改善均优于对照组(P<0.05)。对照组治疗后仅入睡时间、实际睡眠时长、实际觉醒时长及睡眠效率改善(P<0.05)。
2.2 2组治疗前后PSQI评分比较 见表2。
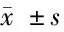
表2 2组治疗前后PSQI评分比较 分,
由表2可见,治疗后治疗组PSQI各项评分均降低(P<0.05),对照组仅入睡时间、睡眠时间、睡眠效率及总分降低(P<0.05)。治疗后治疗组入睡时间、睡眠时间、睡眠质量、睡眠障碍、日间功能障碍评分及总分均低于对照组(P<0.05)。
3 讨 论

PI属于中医学“不寐”“不得卧”范畴。《灵枢·寒热病》有云:“阳气盛则瞋目,阴气盛则瞑目。”《灵枢·邪客》曰:“今厥气客于五脏六腑,则卫气独卫其外,行于阳,不得入于阴……阴虚,故目不瞑。”《灵枢·淫邪发梦》曰:“正邪从外袭内,而未有定舍,反淫于脏,不得定处,与营卫俱行,而与魂魄飞扬,使人卧不得安而喜梦。”由此可见,阴阳失交、营卫失衡、脏腑功能失调是导致失眠的主要病机[16-17]。在治疗上应调和营卫,疏通表里,沟通阴阳。《千金翼方》云:“诸病皆因气血壅滞,不得宣通。”贺普仁教授根据多年临床实践提出了“病多气滞”的理论,总结出“法用三通,通为其本”的观点。贺氏三通法中“微通法”以毫针渐调经脉之气,达到“刺之要,气至而有效”(《灵枢》);“温通法”以火针扶调营卫之气,激发机体经气运行;“强通法”以三棱针速通瘀闭气机,使经络通畅,营血顺通。3种针法和合而施,协同之力治愈疾病,在治疗上体现了“分调合施,治神在实”的观念[18-19]。百会穴为醒脑安神之要穴,“主心烦闷,健忘,惊悸,心神恍惚”,与四神聪、神庭合用可安神定志,调神通脉;内关、神门为治疗失眠之对穴,具有补益心气、宁心安神之效;合谷、太冲开四关,可调气血,通经络,平肝阳;三阴交可健脾益血,补肾安神。背俞穴为五脏气血输注于腰背部的穴位,腰背为人体之阳所,火针温通法可引阳入阴,使脏腑安和,气机舒畅,安神健脑。“耳者,宗脉之所聚也”(《灵枢》),“肾为耳窍之主,心为耳窍之客”(《证治准绳》),耳尖穴为治疗失眠之效穴,局部放血可交通心肾,镇静安神。
目前,大多数研究常采用主观评分方法评估PI患者睡眠情况,然而由于PI患者主观评估更倾向于低估他们的总睡眠时间及高估在床上度过的清醒时间,使得量表评分出现人为误差[20-21]。多导睡眠图(PSG)可以客观地评估睡眠不同阶段和总睡眠时间,但其评估睡眠严重程度与患者的临床症状并不一致,在临床中主要用于诊断其他睡眠障碍(如嗜睡症、睡眠呼吸障碍、异睡症)[22]。研究表明,PI患者无论在入睡前后还是在非快速眼动睡眠期间,其大脑皮层活跃程度较正常人更高[23],这与PI患者的高觉醒状态是一致的。体动记录仪是一种腕带便携式监测机体活动的仪器,能够客观准确记录机体睡眠-觉醒模式。与PSG相比,体动记录仪可以动态记录多个昼夜周期,同时不会对患者日常生活造成较大的影响。Ancoli-Israel等[24]在健康人群中研究发现,体动记录仪区分睡眠与清醒状态具有较好的可靠性。Bergdahl等[25]将体动记录仪与PSG在记录睡眠-觉醒周期上进行比较,结果发现体动记录仪至少需要记录7 d的测量期才能获得可靠信息的睡眠参数,这也证实了体动记录仪是评估失眠的可靠方法。因此,睡眠稳态、昼夜节律的管控能为有效治疗PI提供较准确的神经行为信息。
本研究结果显示,在睡眠动态监测中贺氏三通法较艾司唑仑更能明显改善PI睡眠-觉醒周期,缩短睡眠潜伏期和觉醒时长,延长实际睡眠时间,提高睡眠效率。同时主观指标PSQI评分中,贺氏三通法较艾司唑仑,能更好地改善PI患者入睡时间、睡眠质量、睡眠障碍及日间功能障碍,延长患者睡眠时间,提高睡眠效率。这说明贺氏三通法在主观、客观检测指标上均能较好地改善PI患者的临床症状,提高睡眠质量。
综上所述,本研究初步证实贺氏三通法能有效调节PI患者睡眠-觉醒周期,改善睡眠质量。在今后的研究中将进一步扩大样本量,加入随访时间,探究其作用机制。
