浅谈未足月胎膜早破分娩方式的选择与分娩时注意事项
2020-12-10华翠赵星雯
华翠,赵星雯
(伊犁州妇幼保健院,新疆 伊犁)
0 引言
未足月胎膜早破指的是临产前,羊膜囊自发破裂,占了早产的30%左右。其最大的危险便是导致早产率升高,新生儿死亡率增加,宫内感染及产褥感染率升高。所以做好分娩方式的选择及分娩时的注意事项,有利于减少并发症产生的概率,对提高产妇及新生儿的健康状况具有重要作用[1]。本文通过对不同孕期的未足月胎膜早破孕妇不同分娩方式做研究,并且分析了分娩方式的不同所带来的不同后果,这对以后的未足月胎膜早破研究提供了重要的临床支持。
1 资料与方法
1.1 一般资料
选取我院于2017年5月至2018年5月收治的200例未足月胎膜早破产妇作为研究对象,根据孕妇的怀孕周期不同将孕妇分为对照组和实验组,对照组100例,怀孕周期在28~32周,产妇年龄 23~39岁,平均(27.6±2.5)岁;实验组100例,怀孕周期在 33~36周,产妇年龄22~40岁,平均(28.3±2.36岁)。孕妇的年龄、孕周等一般资料差异无统计学意义(P>0.05),具有可比性。且所有产妇均知晓此次研究并签订知情同意书,方案经本院伦理委员会通过批准。
1.2 方法
未足月胎膜早破的临床处理主要有期待疗法以及终止妊娠,期待疗法主要包括预防感染、抑制宫缩、促进胎胚成熟以及羊膜灌注术和羊膜封闭疗法[2]。通过给产妇应用抗生素来防止感染,推迟临产降低新生儿感染率。使用宫缩抑制剂和糖皮质激素延长妊娠时间,促进胎肺成熟,减少并发症。
1.3 观察指标
记录产妇的基本资料,包括年龄、孕周、分娩次数、流产次数等情况,做好孕妇的产前检查,做好分娩后对新生儿情况记录,包括婴儿体重、新生儿窒息及新生儿感染等情况。
1.4 统计学方法
将数据纳入SPSS 21.0软件中分析,计量资料比较采用t检验,并以(±s)表示,计数资料采用χ2检验,并以(%)表示,P<0.05为差异显著,有统计学意义。
2 结果
不同孕期产妇采用不同的分娩方式其结果不一,对照组与实验组相比,分娩方式与分娩孕周有显著性关系,差异具有统计学意义(P<0.05),如表 1。
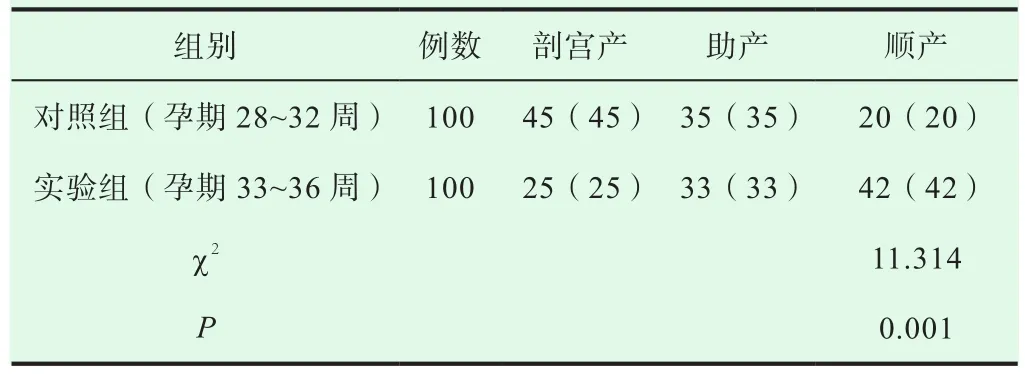
表1 对照组与实验组分娩方式对比[n(%)]
不同孕期产妇分娩的新生儿感染情况比较,对照组分娩新生儿感染发生率明显高于实验组,数据差异具有统计学意义(P<0.05),如表 2。
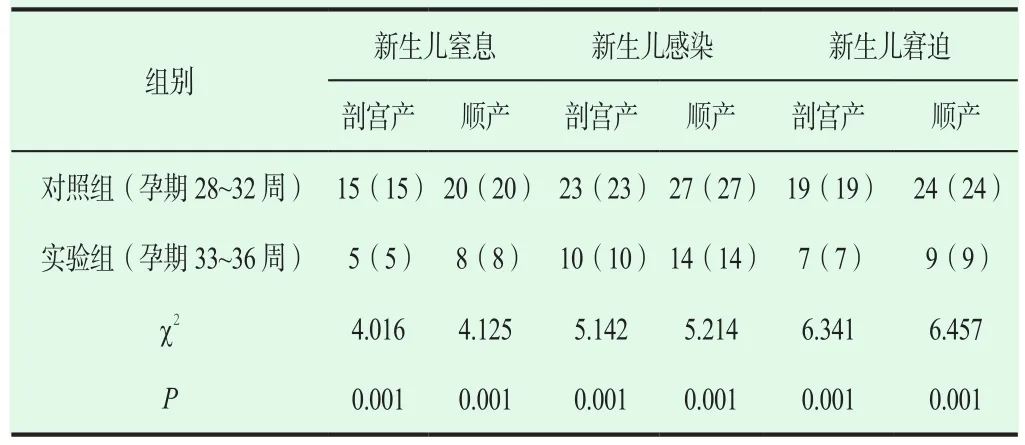
表2 对照组与实验组分娩新生儿感染情况对比[n(%)]
3 讨论
未足月胎膜早破分娩方式与孕周关系密切,由于不同孕期其早产发生率及感染率极大不同。孕期在24周左右时胎肺发育不健全,肺泡量极少,新生儿存活率低;孕期在25周后,胎肺逐渐发育完善,但只有在28周之后肺泡增多,新生儿的存活率才会增加。28~32周胎肺成熟到一定程度,但是由于胎膜破裂羊水流尽,不能缓解宫缩带给胎儿的压力,易产生胎儿窘迫的情况。33~36周新生儿发育趋于成熟,对顺产的带来的危害有了一定的对抗,其带来的并发症显著减少[3]。
由表1可见,孕期在33周之前的产妇分娩时选择剖宫产居多,而在33周之后的产妇分娩以顺产居多,显著说明孕期对未足月早破分娩方式的选择重要影响。由表2可见,孕期在33周之前顺产的分娩的新生儿其窒息率明显高于剖宫产新生儿,数据差异具有统计学意义(P<0.05);而在33周之后两种分娩方式对新生儿的影响无显著差异,这会说明在33周之后胎儿发育得好,新生儿并发症减少,存活率增大。
针对未足月胎膜早破情况的产妇,要做好治疗及各种注意工作。首先在分娩前要做好准备,利用抗生素减少产妇及新生儿的感染率,延长妊娠时间。使用糖皮质激素促使胎肺快速成熟[4]。
在选择顺产的情况下,要尽量避免分娩时间过长,由于之前胎膜破裂羊水流尽,在顺产的时候宫颈收缩,胎儿无法像正常情况那样正常出来,一旦时间过长,胎儿会有感染情况出现,进一步延长分娩过程。因此要随时注意分娩进展,在顺产无法进行时要及时开展剖宫产手术[5]。
而在选择剖宫产的情况下,首先要做好麻醉的选择以硬膜外麻醉最好,能很好地对产妇血压进行控制[6]。但要注意该种方式从使用到其发挥作用的时间长,要提前做好麻醉准备。其次,是手术方式的选择,应该以宫下段剖宫产手术为主,但是如果产妇胎膜破裂时间过长,要使用腹膜外剖宫手术,避免出现腹腔感染。注意手术切口的选择,不要因为孕期早而选取较小的手术切口,容易导致胎儿颅内出血[7-8]。
综上所述,不同未足月胎膜早破产妇孕期的情况,对其分娩方式有显著影响,且综合不同分娩方式及孕期情况对新生儿的影响显著,尤其在新生儿窒息、感染及新生儿窘迫方面有明显的影响。所以针对不同孕期的未足月胎膜早破产妇选择合适的分娩方法,有利于新生儿的身体健康。并且要做好对孕妇的未足月胎膜早破宣传工作,使孕妇积极预防此类情况的发生。在发生此类情况后也要及时治疗,选择最佳方案,保证新生儿及产妇的安全健康。
