人乳头状瘤病毒E6/E7mRNA在宫颈高度鳞状上皮内病变患者诊断中的应用价值
2020-12-08徐海元郭宗王中山范学亮郑鹤殷仁斌张晓燕刘亚南张姗姗
徐海元,郭宗,王中山,范学亮,郑鹤,殷仁斌,张晓燕,刘亚南,张姗姗
(郑州金域临床检验中心,河南 郑州 450000)
持续感染人乳头状瘤病毒(HPV)是造成宫颈上皮内瘤变中度及以上(高度鳞状上皮内病变)病变发生、发展的重要原因[1]。既往,多采用HPV基因(HPV DNA)检测,但其仅能反映宫颈上皮细胞的病毒种类和(或)载量,不能提供病毒活动程度以及整合程度的相关信息,而且绝大多数的HPV感染为一过性且在1年内可恢复正常,临床检测具有局限性[2-3]。研究表明,HPV E6/E7基因可对机体的免疫应答产生干扰,其自身表达能反映HPV的基因活性,当表达失控时会引发宫颈癌[4]。因此,对宫颈病变患者的HPV E6/E7 mRNA水平进行检测,或许能反映出HPV感染程度以及癌变风险[5]。基于此,本研究旨在探讨HPV E6/E7 mRNA在宫颈高度鳞状上皮内病变患者诊断中的应用价值。报告如下。
1 资料与方法
1.1 一般资料
选取2016年1月—2018年1月我院收治的120 例宫颈高度鳞状上皮内病变患者为观察组,并选取同期120 例宫颈低度鳞状上皮内病变患者为对照组。观察组年龄(42.83±1.56)岁,体质量(75.00±5.50)kg。对照组年龄(43.00±1.52)岁,体质量(76.00±5.44)kg。两组一般资料比较,差异无统计学意义(P>0.05),有可比性。本研究均经医学伦理委员会批准。
1.2 纳入及排除标准
纳入标准:所有患者均经病理活组织检查确诊为高度鳞状上皮内病变以及低度鳞状上皮内病变患者;有性生活史者;有完整子宫者;患者与家属均知情并签署知情同意书。排除标准:近期接受宫颈病变药物治疗者;合并非宫颈组织的其他恶性肿瘤者;近期接受放疗以及化疗者;6个月内给予免疫调节剂或免疫抑制剂治疗者;7 d内有阴道给药者;免疫功能缺陷者;严重传染性疾病者。
1.3 方法
两组患者均先进行HPV DNA检测。使用广州安必平医药科技有限公司生产的检测试剂盒、珠海黑马医学仪器有限公司生产的基因扩增PCR仪及佛山达安医疗设备有限公司的全自动核酸分子杂交仪,严格按照产品说明书进行检测操作。对28种HPV亚型进行检测。判断标准:1种HPV阳性即为阳性。使用河南中美合资科蒂亚生物技术有限公司生产的试剂盒再进行HPV E6/E7 mRNA检测,将检测结果输入电脑软件换算为拷贝数。判断标准:以拷贝数≥1 copy/mL为阳性。统计并比较两组HPV DNA以及HPV E6/E7 mRNA阳性以及阴性数量,计算阳性检出率。
1.4 统计学方法
采用SPSS20.0软件进行数据处理,计数资料以百分数和例数表示,组间比较采用χ2检验。将宫颈病变患者作为状态变量,HPV DNA以及HPV E6/E7 mRNA检测阳性率作为自变量,绘制受试者工作曲线(ROC),观察曲线下面积(AUC),检验HPV DNA以及HPV E6/E7 mRNA在诊断宫颈高度鳞状上皮内病变患者中的价值。AUC≤0.5说明无预测价值;AUC>0.5~0.7说明预测价值较低,AUC>0.7~0.9说明有较好的预测价值;AUC>0.9说明预测价值好。P<0.05为差异有统计学意义。
2 结 果
2.1 HPV DNA与HPV E6/E7 mRNA阳性检出率
观察组HPV DNA,HPV E6/E7 mRNA阳性检出率均高于对照组,差异有统计学意义(χ2分别为9.351和109.969,P<0.05)(见表1)。

表1 两组阳性检出率比较 例(%)
2.2 HPV DNA以及HPV E6/E7 mRNA检测预测宫颈高度鳞状上皮内病变患者的价值分析
将不同级别宫颈病变作为状态变量,将HPV DNA以及HPV E6/E7 mRNA检测阳性率作为自变量,绘制ROC曲线,结果显示HPV DNA检测阳性率预测宫颈高度鳞状上皮内病变的AUC为0.575(95%CI:0.503~0.647),预测价值较低。HPV DNA检测的标准误为0.037。HPV E6/E7 mRNA检测阳性率预测宫颈高度鳞状上皮内病变的AUC为0.838(95%CI:0.783~0.892),预测价值较好。HPV E6/E7 mRNA检测的标准误为0.028(见图1、图2)。
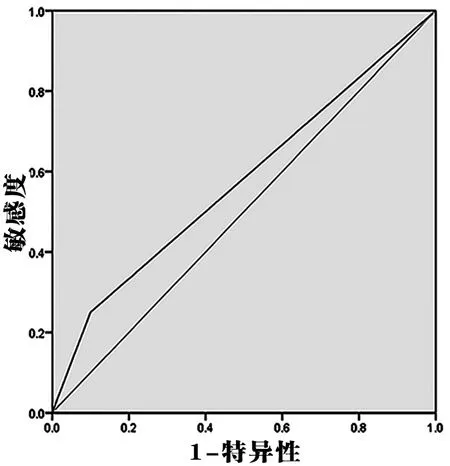
图1 HPV DNA检测预测宫颈高度鳞状上皮内病变的ROC曲线图
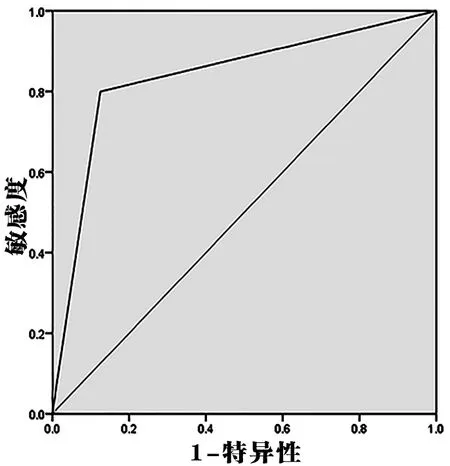
图2 HPV E6/E7 mRNA检测预测宫颈高度鳞状上皮内病变的ROC曲线图
3 讨 论
宫颈是女性内生殖器的一部分。宫颈病变指宫颈区域发生的各种病理性改变,主要包括炎症、损伤、肿瘤以及癌前病变等,是女性最常见的疾患之一,其最严重的疾病是子宫颈癌[6-7]。而宫颈高度鳞状上皮内病变主要指的是高级别鳞状上皮内病变(HSIL),包括宫颈上皮内瘤变2级(CIN2)和宫颈上皮内瘤变3级(CIN3),是浸润程度较高的癌前病变。宫颈高度鳞状上皮内病变患者无特殊症状,偶有阴道排液增多,伴有或不伴有臭味,也可在性生活或者妇科检查后发生接触性出血。临床检查时可见子宫颈光滑,或仅见局部红斑、白色上皮,或子宫颈糜烂样表现,病灶不明显,往往会忽略病情,延误治疗,导致其向子宫颈癌发展。有研究表明,宫颈高度鳞状上皮内病变最主要的致病原因是宫颈长期被HPV感染,通过检测HPV有利于筛查及鉴别宫颈上皮类瘤样病变和宫颈癌[8-9]。目前临床主要依据HPV DNA检测诊断感染的病毒类型或负荷量[10]。但该检测只能判断有无HPV病毒感染,不能判断HPV病毒是否整合进入宿主细胞,也不能鉴别宫颈病变发展程度,对HPV感染活动程度以及恶性转化风险不能实现有效预测[11-12]。研究表明[13],HPV E6/E7基因蛋白长时间处于高水平状态是宫颈病变的始发因素。在HPV病毒整合入驻宿主细胞后,HPV E6/E7 mRNA编码的蛋白会对肿瘤抑制因子(RPb,P53)产生抑制作用,对细胞周期调控、免疫逃逸等机制产生阻碍作用,造成宫颈细胞发生癌变[14]。同时HPV E6/E7 mRNA能够准确反映HPV病毒在宿主细胞内转录以及复制的活动程度,有效预测宫颈癌病的风险[15]。本研究结果显示,观察组HPV DNA检测以及HPV E6/E7 mRNA检测的阳性检出率高于对照组。绘制ROC曲线,结果显示HPV E6/E7 mRNA检测预测宫颈高度鳞状上皮内病变的AUC为0.838,预测价值较好。表明将HPV E6/E7 mRNA检测用于宫颈高度鳞状上皮内病变患者的临床诊断中,能获得较高的阳性预测值,可作为宫颈高度鳞状上皮内病变患者的有效预测指标,应用价值较高。
