86例急诊昏迷患者临床分析
2020-12-05袁小丽
王 晶,袁小丽,丁 宁
首都医科大学附属北京同仁医院 急诊科,北京 100730
昏迷是临床上常见的危急重症,是由于各种原因导致高级神经中枢结构与功能包括意识、感觉和运动功能均受损所引起的严重的意识障碍,是高级神经活动的极度抑制状态。有研究表明,急诊室中约有2%~5%的患者意识丧失,根据医院专业、急诊规模及是否跨学科,该比例有所不同[1]。昏迷涉及多专业、多学科,且患者家属提供的病史有限,也为确诊及针对性治疗带来一定困难[2-4]。本研究选取就诊于首都医科大学附属北京同仁医院急诊科的86例昏迷患者的临床资料进行回顾性分析,讨论昏迷的原因并探讨格拉斯哥昏迷指数(Glasgow Coma Scale,GCS)与预后的关系。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析自2018年10月至2019年4月首都医科大学附属北京同仁医院急诊科收治的86例昏迷患者的临床资料。其中,男性39例,女性47例;年龄21~88岁;GCS评分13~14分48例,9~12分20例,3~8分18例。患者均出现昏迷且6 h之内送至我院。排除外伤患者、精神疾患、癫痫、癔病及临床资料不全无法进行GCS评分者[5]。
1.2 研究方法 记录患者的既往病史、引起昏迷的内科疾病、有无煤气中毒、农药中毒和特殊药物服药史和药物相关用具,以及包括患者最初意识水平,来院途中意识情况变化以及发现患者方式。对86例昏迷患者的体格检查资料进行回顾性分析,包括患者体温、呼吸、心率、脉搏、血压等基本生命体征,记录瞳孔情况、皮肤是否有瘀点、皮肤颜色是否有改变、是否有皮疹等其他体征[6-7]。常规检查血尿便常规、生化常规、电解质检查和血气分析,了解心电图和床旁胸片检查、根据病史症状体征进行药物毒理筛查、头颅CT等检查。评估患者生命体征,如果患者生命体征不平稳,首先稳定生命体征,快速开放静脉通路,同时,清理患者呼吸道分泌物,以免堵塞呼吸道造成呼吸衰竭,呼吸衰竭患者立即给予气管插管呼吸机辅助通气。如果出现休克,按照休克的处理原则进行急救。疑似脑血管病诱发昏迷的患者,在检查的同时,先进行降颅压处理[8]。对于急性中毒诱发昏迷的患者,可以采取洗胃、使用解毒药品等方式进行抢救治疗,从而缓解患者的病症。由于内科相关疾病造成昏迷的患者进行相应疾病的内科治疗,例如血糖过低和呼吸功能不全,目标是使血清葡萄糖或血液中氧气或二氧化碳的分压等值迅速正常化[9]。但是对于高血压性脑病和低钠血症等特殊疾病,急诊的初始治疗仅需部分矫正,突然恢复正常可能具有破坏性的结果[10]。GCS评分共有睁眼反应、语言反应、运动反应3个方面,分别占4、5、6分,总得分3~15分,15分正常,13~14分为轻度昏迷,9~12分为中度昏迷,3~8分为重度昏迷。评估每位患者入院时的GCS评分,积极治疗24 h,再次评估每位患者的GCS评分。统计治疗14 d内患者的存活率。
1.3 统计学方法 采用SPSS 22.0软件进行统计学分析。计数资料以例(百分率)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。GCS评分与预后的关系用存活率统计图说明。
2 结果
2.1 患者昏迷原因构成和发病率情况 86例患者中,中枢神经系统疾病引起的昏迷占34.8%(30/86),以脑血管疾病为主,占31.4%(27/85);代谢性疾病引起昏迷占45.2%(39/86),代谢性脑病中糖尿病酮症酸中毒患者最多,高达9.3%(8/86);中毒性昏迷占20.0%(17/86),酒精中毒略高于镇静安眠药和有机磷中毒,占7.0%(6/86)。见表1。
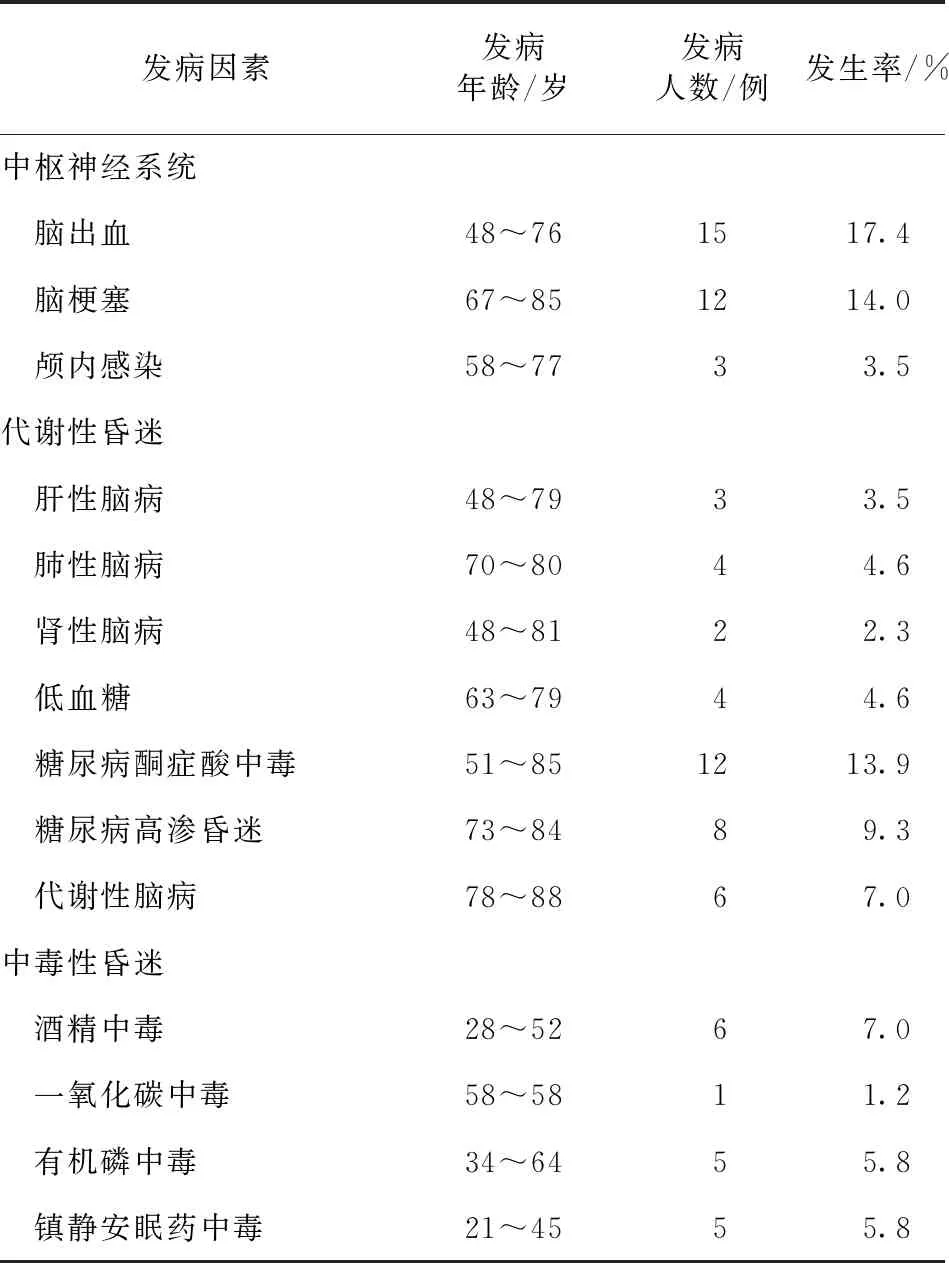
表1 86例昏迷患者发病年龄和发病率情况
2.2 昏迷患者治疗后情况 治疗前,患者轻度昏迷48例,中度20例,重度18例。治疗后,79.2%(38/48)的轻度昏迷患者GCS评分变为正常,31.6%(12/38)的中、重度昏迷患者GCS评分变为正常,差异有统计学意义(P<0.05)。见表2。
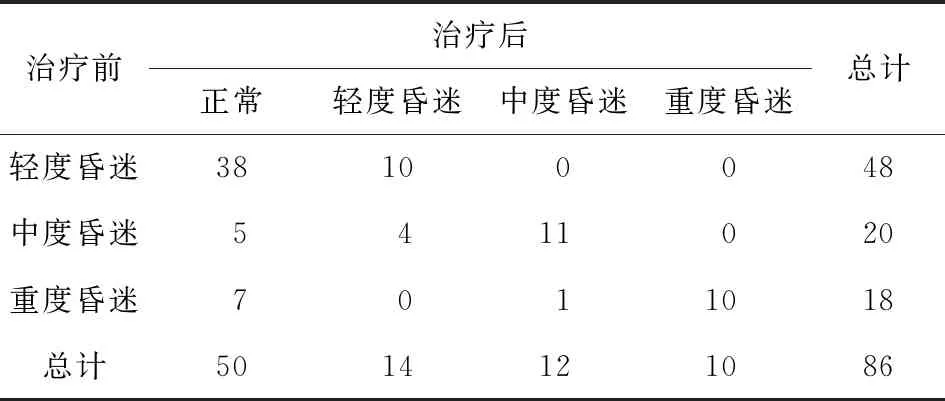
表2 昏迷患者治疗后情况/例
2.3 昏迷患者GCS评分和预后的关系 昏迷患者在治疗前的GCS评分和预后有直接关系,治疗前GCS评分低的患者14 d存活率低于治疗前GCS评分高的昏迷患者。见图1。
3 讨论
昏迷常被分为脑出血、脑梗死和颅内感染等中枢神经系统原发性病变和继发性病变,也可根据创伤分为创伤性和非创伤性病变,还可分为神经性、中毒性、创伤性、精神性、感染性和新陈代谢性。昏迷患者病死率均较高,能否生存和导致昏迷的直接原因和就诊有直接关系[11-13]。
我院86例昏迷患者,由于中枢神经系统疾病导致的昏迷占34.8%,与文献报道接近[13]。老年患者合并高血压、糖尿病、高脂血症、吸烟病史时,应高度警惕脑血管疾病的发生,一般凌晨和酒后为脑血管事件发病高峰,发病后患者可出现瞳孔反射改变和血压改变,通过神经系统检查及CT或MRI检查等可以诊断[14]。代谢性疾病引起昏迷占45.2%。随着糖尿病发病率的明显增高,糖尿病患者的急性三大并发症(糖尿病酮症酸中毒、高渗昏迷和低血糖)也逐渐增多。急诊的昏迷患者不管其是否有糖尿病史,均应先用指尖血糖仪查测定患者血糖含量,再通过生化、血气分析等措施,确诊或排除糖尿病急性并发症可能性。代谢性脑病中糖尿病酮症酸中毒患者最多,高达13.9%(12/86)。中毒性昏迷占20.0%(17/86),大多有明确的中毒病史或较为典型的临床表现,中毒史可以询问家属及相关人员,而有些典型的临床表现不难鉴别。如乙醇中毒可闻到较大的酒精味道,患者以青壮年为主;老年患者乙醇中毒通常合并镇静安眠药中毒;有机磷农药中毒患者可见针尖样瞳孔,肌颤、口吐白沫、大汗淋漓、可嗅到大蒜味[15]。
本研究昏迷患者诊断清楚经治疗后,79.2%(38/48)的轻度昏迷患者GCS评分变为正常,31.6%(12/38)的中、重度昏迷患者GCS评分变为正常,其他中重度患者也有不同程度的改善,差异有统计学意义(P<0.05)。有研究表明,急诊重度昏迷患者约为15%,中度昏迷患者约为23%,轻度昏迷患者约为62%,经过积极治疗,轻度昏迷、中度昏迷和重度昏迷患者分别减少75%、63%、31%。
本研究结果显示,治疗前GCS评分越低,14 d的存活率越低,这可能与患者的基础状态有直接关系。有研究表明,昏迷患者在急诊的病死率接近于1%,GCS评分越低的患者,有更高的气管插管率和病死率,GCS评分越高,气管插管率越低,住院后的存活率更高,这和我们的研究结果相符[16]。有研究表明, GCS低分组昏迷患者病死率比GCS高分组患者更高[17]。
综上所述,急诊常见的昏迷原因是中枢神经系统疾病、代谢性疾病和中毒,昏迷患者在治疗前的GCS评分和预后有直接关系,治疗前GCS评分低的患者存活率低于治疗前GCS评分高的昏迷患者。非创伤性昏迷病死率和致残率均高,对急诊和重症监护医师构成挑战。中毒导致的昏迷及时治疗常获得理想的结局,而脑血管疾病和代谢性脑病(尤其是缺氧导致的昏迷)导致的昏迷则预后很差[19]。充分了解非创伤昏迷的常见原因,并对昏迷患者进行迅速充分的病史采集、体格检查和辅助检查,有助于病因诊断,从而进行针对性治疗,并积极改善临床结果。
