新型冠状病毒肺炎患者肝功能异常的相关临床分析
2020-12-04刘海艇张军华
陈 赛,刘海艇,李 铁,桂 嵘,张军华
(1.中南大学湘雅三医院输血科,长沙410013;2.岳阳市第一人民医院检验科,湖南岳阳 414000 )
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)目前正在全球范围内暴发,严重威胁着人类的健康和生活质量。COVID-19由严重急性呼吸道综合征冠状病毒-2(severe acute respiratory syndrome,SARS-CoV-2)引起,该病毒属于β冠状病毒,具有潜伏期长(1~14天,平均6.4天)、发病期较长、传染性极强的特点,通过其表面的S蛋白与受体血管紧张素转换酶Ⅱ(angiotensin converting enzyme II,ACE2)结合入侵人体[1-2]。
研究[3-6]发现,COVID-19会对感染者的身体造成较大损伤。随着病情进展,COVID-19患者会出现不同程度的肝损伤。目前已有关于肝损伤机制的研究报道,但各方所持观点不一[7-9]。因此本研究收集湖南地区80例COVID-19确诊病例的临床资料进行回顾性分析,探讨COVID-19患者发生肝功能异常的相关性因素,为肝损伤的发生机制提供理论依据。
1 材料与方法
1.1 研究对象 选择2020年1~3月间在湖南省岳阳市第一人民医院治疗的COVID-19患者80例。纳入标准:符合《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》[10]确诊要求,即:①实时荧光RT-PCR检测SARS-CoV-2核酸阳性。②病毒基因测序,与已知的SARS-CoV-2高度同源。具备以上病原学证据之一即为确诊。在此基础上,根据肝功能情况,将出现肝损伤的患者纳入肝功能异常组,肝功能正常的患者纳入对照组。排除标准:①既往严重肝肾功能不全;②既往严重肝胆系统疾病;③临床资料不全者。
1.2 仪器与试剂 生化分析采用全自动生化分析仪(BS800,中国迈瑞公司)进行检测,试剂为该仪器配套试剂。
1.3 方法 通过院内电子病例系统获得患者相关临床资料,包括既往史、性别、年龄、住院天数、实验室检查等结果。其中实验室数据主要是肝功能检查、凝血功能检查。
1.3.1 肝功能异常的判断标准:患者入院后在空腹状态下采集外周静脉血2ml于普通生化管(红头),经离心机离心,采用全自动生化分析仪进行肝功能检测,检验指标包括丙氨酸氨基转移酶(alanine aminotransferase,ALT)、天门冬氨酸氨基转移酶(aspartate transaminase,AST)、总 胆 红 素(total bilirubin,TBIL)、γ-谷氨酰转肽酶(γ-glutamyl transpeptidase,γ-GT)和碱性磷酸酶(alkaline phosphatase,ALP)。参考值分别是:7~40U/L,13~35U/L,1.7~25μmol/L,7~45U/L和45~125U/L,以上指标一项以上超出正常值上限即为肝功能异常。
1.4 统计学分析 由于本研究是在传染病暴发期间进行的,因此,未通过正式假设来估计样本量,并且本研究纳入了符合纳入标准的最大患者数。
采用SPSS 23.0软件对数据进行统计学分析。计数资料以例数、百分率或构成比表示,组间比较采用χ2检验。对计量资料进行正态性检验、方差齐性检验,正态分布的计量资料以均数±标准差(±s)表示,组间比较采用两独立样本的t检验,相关性分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 基线资料严格按照纳入、排除标准,最终共纳入80例COVID-19性患者见表1。男41例(51.25%),女39例(48.75%);肝功能异常组45例,男性23例(51.11%),女性22例(48.89%),年龄49.8±17.7岁;对照组35例,男性18例(51.43%),女性17例(48.57%),年龄47.9±13.5岁。两组基线资料比较差异无统计学意义(P>0.05),表明两组具有较强可比性。
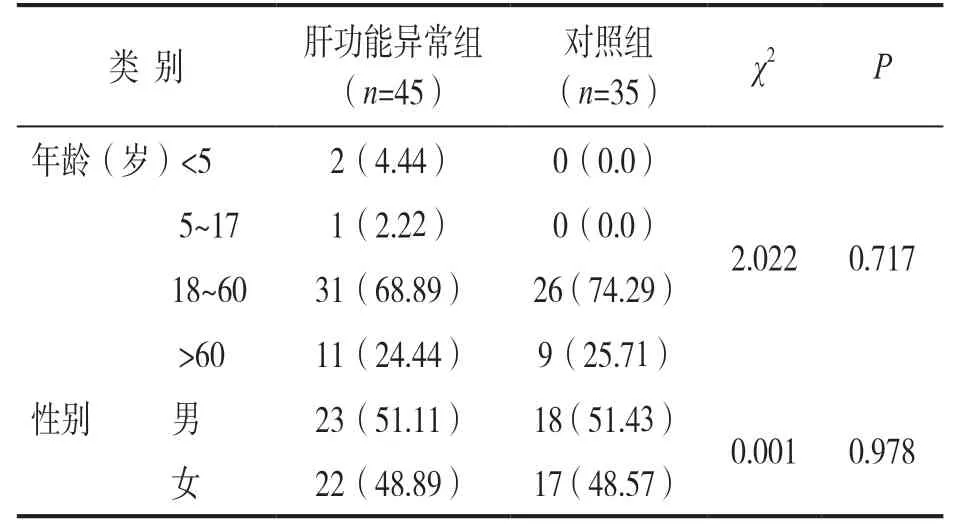
表1 肝功能异常组和对照组的一般资料[n(%)]
2.2 基础疾病与COVID-19患者肝损伤相关性分析 见表2。肝功能异常组中并发基础疾病患者18例(40%),对照组中并发基础疾病患者13例(37.1 4%),两组比较差异无统计学意义(P>0.05)。基础疾病与COVID-19患者肝损伤无明显相关性。
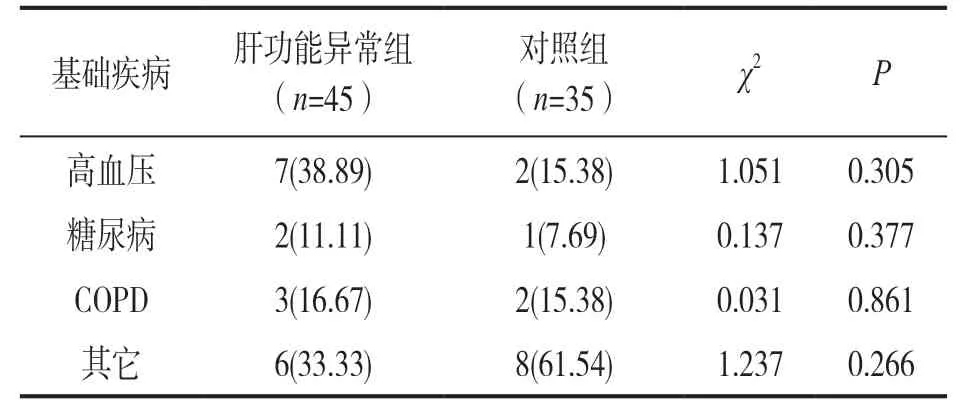
表2 肝功能异常组和对照组合并基础疾病情况[n(%)]
2.3 肺炎严重程度与COVID-19患者肝损伤相关性分析 患者入院时按照《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》[10],综合临床表现、实验室检查、影像学检查结果分为轻型组、普通型组、重型组、危重型组。肝功能异常组轻/普通型17例,重/危重型28例,对照组轻/普通型28例,重/危重型7例。两组肺炎严重程度比较差异具有统计学意义(χ2=26.822,P<0.05)。肺炎严重程度与COVID-19患者肝损伤具有相关性。
2.4 炎症因子与COVID-19患者肝损伤相关性分析 检验发现,肝功能异常组超敏C反应蛋白(hypersensitive C-reactive protein,hs-CRP)水平(35.8±43.6mg/L)与对照组(20.1±21.7mg/L)相比较,差异无统计学意义,但两组与hs-CRP正常值(0~8mg/L)比较,均明显高于正常值(均P<0.05)。炎症因子与COVID-19患者肝损伤无明显相关性。
2.5 COVID-19肝功能异常的影响因素 Logistic回归分析将单因素分析中不同肝功能组中比较差异有统计学意义的指标纳入到COVID-19肝功能异常的影响因素Logistic回归分析模型中,以患者是否发生肝功能障碍为应变量(正常=0,异常=1),以肺炎严重程度为自变量(轻/普通型=0,重/危重型=1)进行二分类Logistic回归分析。结果显示,肺炎严重程度是COVID-19患者出现肝功能异常的主要危险因素(P=0.009,OR=3.836,95%CI 1.388~10.544)。
3 讨论
COVID-19是一种由SARS-CoV-2感染所致的新型疾病。由于尚无特效药,全球范围内COVID-19感染、死亡人数持续上升。目前COVID-19导致肝损伤的机制尚不明确。主流观点认为,COVID-19患者发生肝损伤是患者自身并发基础疾病、炎症因子风暴[11-14]、药物性肝损伤[13,15-17]、应激性肝损伤等多方因素综合导致。本研究将基础疾病、炎症反应、疾病严重程度纳入到肝损伤的相关因素分析。由于COVID-19患者治疗用药,如洛匹那韦利托那韦、奥司他韦,在个体之间没有差异,用药量也无法查询,因此药物性损伤机制在本研究中未被包含。
在基础疾病方面,纳入研究的患者主要是并发高血压、糖尿病。理论上,糖尿病患者会发生微血管病变、微循环障碍等,累及肝脏发生损伤。此外,服用降糖药、降压药,药物本身和药物之间的相互作用也会导致肝损伤[18-19]。因此,本身具有基础疾病的人感染SARS-CoV-2后,肝脏损伤可能会进一步加重。然而就本研究所收集的临床资料进行分析,发现COVID-19患者并发基础疾病情况与发生肝损伤在统计学上没有联系,即并发基础疾病与否同肝损伤无关。由于纳入的病例并发基础疾病患者数量少,且对基础疾病的严重程度无法查证,基础疾病与肝损伤的单因素分析在统计学上可能存在较大偏差。
有研究发现,机体在感染SARS-CoV-2后,会发生细胞因子风暴[20],这很有可能是造成肝损伤的重要原因[8,21]。细胞因子是一种具有调节免疫反应功能的分子,机体遭受病毒入侵后,免疫系统会迅速反应保护人体不被感染,然而免疫反应被过度激活后反而会伤害自身器官系统。SARS-CoV-2过于强大以至于轻微的免疫反应无法将其杀灭,因此免疫细胞会大量分泌、释放炎症介质、氧自由基、溶酶体酶等,这会引起免疫细胞与细胞因子调节机制失控,在机体内引发全身性炎性反应,这就是“细胞因子风暴”[22]。本研究发现同样可以反映炎症反应的指标hs-CRP[23-24]在两组比较中差异无统计学意义,但都远高出正常值。这可能意味着炎性反应与病情进展无相关性,即轻型患者体内也有可能产生细胞因子风暴,造成肝损伤。
纳入的患者在入院时按照《新型冠状病毒感染的肺炎诊疗方案(试行第七版)》[10]进行临床分型,本研究发现肺炎严重程度在两组间的差异有统计学意义,进一步做logistic回归分析发现肺炎严重程度是肝损伤的危险因素,这说明重/危重型患者相比于轻/普通型患者而言,发生肝损伤的风险更大。
综上所述,肺炎患者出现肝功能异常与病情严重程度密切相关。结合目前的疾病临床诊治情况可以发现,若是治疗不及时会导致患者病情加重,会进一步引发肝脏严重损伤。因此,对于COVID-19早诊断、早治疗是非常必要的。由于本研究观察对象有限,关于COVID-19肝损伤机制的研究还需要临床扩大观察量以进行深入研究。
