胸科术后镇痛方式对患者术后疼痛程度影响的网状Meta 分析
2020-12-04王鸿志王岳峰陈永权
王鸿志,王岳峰,陈永权
(皖南医学院弋矶山医院麻醉科,安徽芜湖 241001)
胸科手术创伤大,应激反应强烈,影响呼吸、循环、内分泌、免疫系统,且有转变成慢性疼痛的风险[1]。患者常因为疼痛刺激造成限制性呼吸及咳嗽,导致坠积性肺炎、胸腔积液、肺不张、低氧血症等并发症[2]。随着术后快速康复理念(ERAS) 的提出,完善的镇痛是快速康复理念中重要的一环[3]。临床上用于治疗胸科术后急性疼痛的方法包括非甾体抗炎药物及阿片类药物、高位硬膜外阻滞、椎旁神经阻滞、竖脊肌平面阻滞、前锯肌平面阻滞等方法。一般认为高位硬膜外阻滞是胸科术后镇痛的“金标准”,但存在着较为严重的并发症及需要较为精湛的操作技术[4]。而胸部躯干神经阻滞如椎旁神经阻滞、竖脊肌平面阻滞、前锯肌平面阻滞的具体效果仍需要进一步探究。
网状Meta 分析通过贝叶斯分析方法来进行直接与间接的交叉比较,通过合并不同试验的数据来比较至少2 种干预措施的疗效,从而对纳入所有干预措施进行排序[5]。本文旨在采用网状Meta分析方法来比较多种干预方法对胸科术后患者疼痛程度的影响,以便为临床选择最佳的疼痛干预方法提供依据。
1 资料与方法
1.1 纳入与排除标准 纳入标准:(1) 研究类型:随机对照试验(RCT)。(2) 研究对象:各类胸科手术术后患者,包括胸腔镜手术和开胸手术。(3) 干预措施:各种胸科手术术后镇痛的干预措施包括:静脉镇痛、硬膜外阻滞、椎旁神经阻滞、竖脊肌平面阻滞、前锯肌平面阻滞、肋间神经阻滞。静脉用药包括非甾体药物及阿片类药物,给药方式包括单次静脉注射及PCI 注射。对照组:各项干预措施与对照组进行比较或各个干预措施之间的相互比较。(4) 结局指标:术后24 h 疼痛程度。疼痛程度评分采用VAS 评分量表,其分数与疼痛程度成正比,即分数越高疼痛程度越高。
排除标准:(1) 非中、英文文献;(2) 研究类型非RCT;(3) 综述、会议文献、重复文献等数据文献不全的文献。
1.2 文献检索策略 检索词:英文检索词为“serratus anterior plane block、thoracic paravertebral block、epidural block、thoracotomy、thoracoscopic、intercostal nerve blocks、erector spinae plane block”;中文检索词为:“竖脊肌平面阻滞、前锯肌平面阻滞、椎旁神经阻滞、硬膜外阻滞、肋间神经阻滞、开胸手术、胸腔镜”。检索时限:2010 年1 月至2019 年3 月。检索数据库:Cochrane Library、PubMed、VIP、CBM、CNKI、WanFang 数据库。
1.3 文献筛选与资料提取 由2 名研究人员根据纳入与排除标准独立进行文献筛选,筛选结束后对比2 名研究人员的筛选结果,意见不一致部分由第三方或双方协商解决。文献筛选过程如下:(1) 将检索文献导入NoteExpress 3.2 软件,由计算机进行去重;(2) 阅读文献题目与摘要,排除明显不符合纳入标准的文献;(3) 针对可能合格文献进行全文阅读评估全文的方法学部分,根据纳入与排除标准进行复核;(4) 确定最终纳入的文献,进入资料提取阶段。
由2 名研究人员分别进行数据提取,提取后进行核对,若二者不同,第三方进行复核,确保数据准确无误。
1.4 纳入研究的偏倚风险评价 2 名研究人员依照Cochrane Handbook 5.1.0 中的RCT 偏倚风险评估标准对纳入文献进行质量评价[6]。评价内容包括:随机顺序产生、对随机方案的分配隐藏、对研究对象及干预实施者采取盲法、结局指标数据的完整性、选择性报告结果、偏倚的其他来源。每项以“低偏倚风险” “不清楚偏倚风险” “高偏倚风险” 进行评价。若纳入的研究完全符合以上标准,文献质量等级为“A”;若部分满足以上标准,质量等级为“B”;若完全不符合以上标准,质量等级为“C”。
1.5 统计学方法 采用R3.3.5 软件的Gemtc 包进行数据分析。连续性数据资料采用均数差(MD) 及其95%CI作为效应量的指标。采用贝叶斯一致性随机效应模型提取了各个研究的描述性数据,对于每个参数而言,其后验分布的推算都是通过先验分布放置相对合适的马尔可夫链(MCMC) 而运作的[7]。初始设置了3 条MCMC 进行模拟,迭代次数为25 000,前5 000 次退火以消除初始值的影响。利用轨迹图和密度图诊断模型的收敛程度,当轨迹图表现为各MCMC 相互重叠,视觉观察不能识别任何一种链的迭代过程,密度图表现为正态分布时,上述两个条件同时满足时即可认为模型收敛程度满意。直接比较与间接比较的不一致性通过节点劈裂进行检验,当P值<0.05,认为存在局部不一致性明显[8]。
2 结果
2.1 文献检索流程及结果 通过数据库检索获得共计1 179 篇文献,剔除重复文献后获得986 篇文献,排除不符合标准的文献共计969 篇,最终纳入Meta 分析的文献共17 篇,中文5 篇,英文12 篇。
2.2 纳入研究的网状关系图 根据24 h 视觉模拟评分(Visual Analogue Scale,VAS) 绘制网状关系图,见图1。纳入的干预措施共6 种,包括竖脊肌平面阻滞、前锯肌平面阻滞、肋间神经阻滞、椎旁神经阻滞、硬膜外阻滞、静脉镇痛。各项干预措施中竖脊肌平面阻滞与其他4 种神经阻滞没有直接比较关系,可能存在偏倚的风险。
2.3 纳入研究的基本特征与偏倚风险评价结果纳入的17 个研究包括5 个前锯肌平面阻滞,5 个肋间神经阻滞,11 个椎旁神经阻滞,1 个竖脊肌平面阻滞,3 个硬膜外阻滞,11 个静脉镇痛。文献质量等级为B 的参考文献有15 个;文献质量等级为C 的参考文献有2 个。纳入研究的基本特征见表1,偏倚风险评价结果见表2。
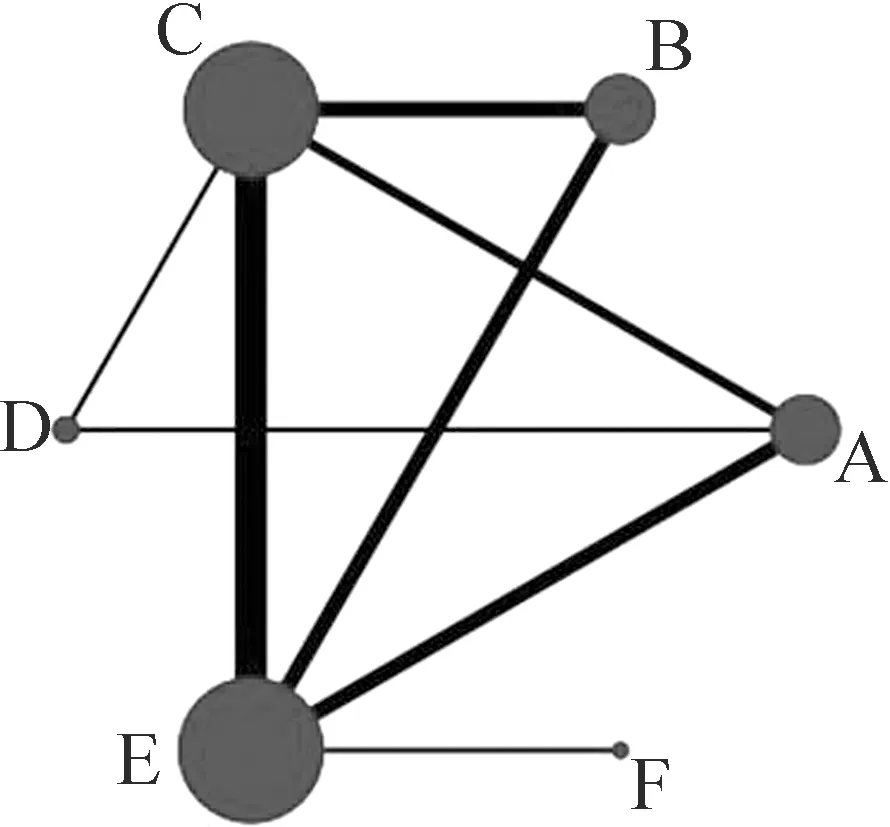
图1 术后24 h VAS 评分的网状关系图
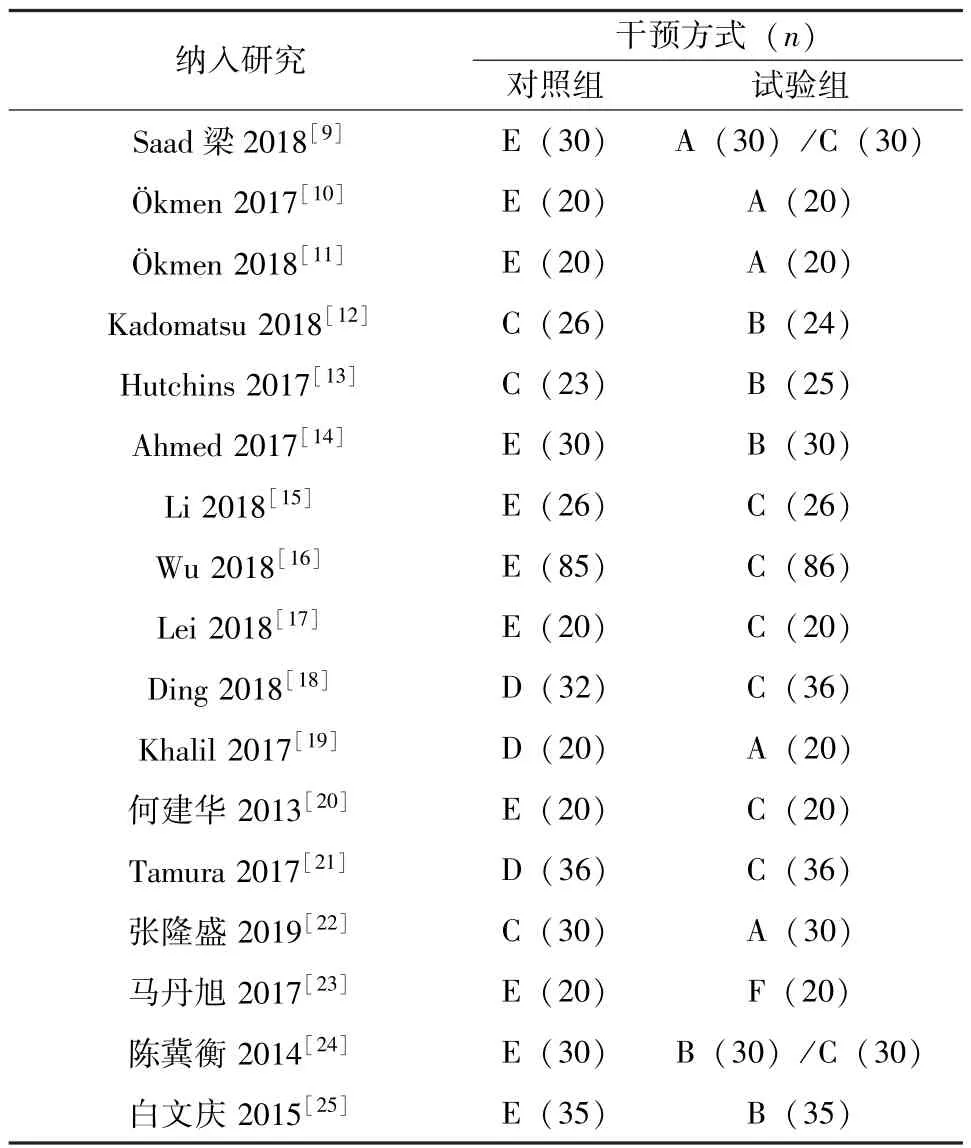
表1 纳入研究的基本特征
2.4 Meta 分析结果 将各个结局指标进行分类分析。各分析收敛性评估结果符合上述要求,提示模型收敛性好,可以有效预测数据。见图2。
术后24 h VAS 评分的网状Meta 分析结果显示,各干预措施与静脉镇痛相比,前锯肌平面阻滞的24 h VAS 评分结果差异有统计学意义(MD=-1.9,95%CI:-2.8~-1.0);肋间神经阻滞的24 h VAS 评分结果差异无统计学意义(MD=-0.051,95%CI:-0.90~0.87);椎旁神经阻滞的24 h VAS评分结果差异有统计学意义(MD=-0.93,95%CI:-1.6~-0.25);硬膜外阻滞的24 h VAS 评分结果差异有统计学意义 (MD=-2.7,95%CI:-4.2~-1.2);竖脊肌平面阻滞的24 h VAS 评分结果差异无统计学(MD=-0.61,95%CI:-3.0~1.8)。见图3。
网状Meta 分析累积排序概率显示,硬膜外阻滞为最好的镇痛干预措施(SUCRA=92.3),其次分别是竖脊肌平面阻滞(SUCRA=73.7),前锯肌平面阻滞(SUCRA=51.9),椎旁神经阻滞(SUCRA=49.6),肋间神经阻滞(SUCRA=30.5),静脉镇痛(SUCRA=2.0)。见图4。
运用节点劈裂法分析,对非一致性进行检验,P>0.05,局部不一致性差异没有统计学意义,说明一致性良好。见图5。

图2 模型收敛图
3 讨论
本网状Meta 分析对比6 种胸科术后常用的术后镇痛方法镇痛强度,结果显示术后24 h 椎旁神经阻滞、硬膜外阻滞、前锯肌平面阻滞VAS 评分均低于静脉镇痛,差异有统计学意义。依据累积频率图进行排序发现硬膜外阻滞镇痛效果最好,其次依次为竖脊肌平面阻滞、前锯肌平面阻滞、椎旁神经阻滞、肋间神经阻滞、静脉镇痛。

表2 偏倚风险评价表
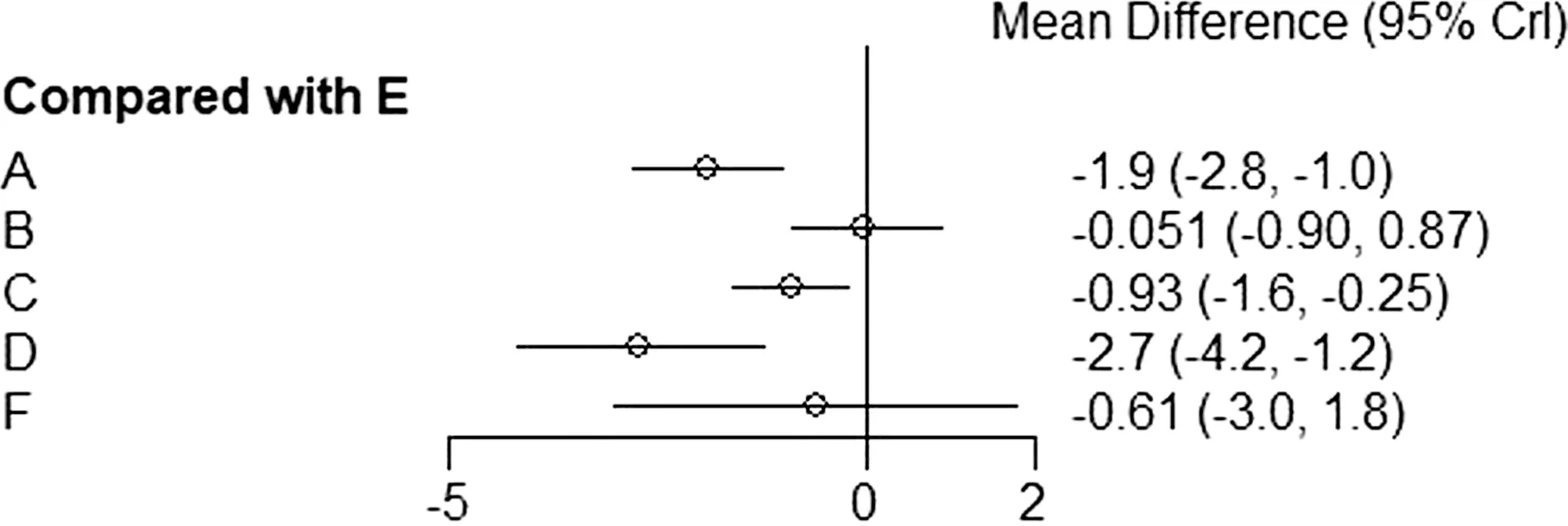
图3 术后24 h VAS 评分的网状Meta 分析结果
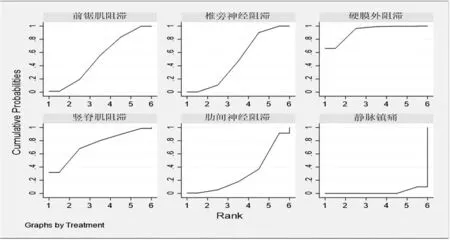
图4 术后24 h VAS 评分的累积排序概率
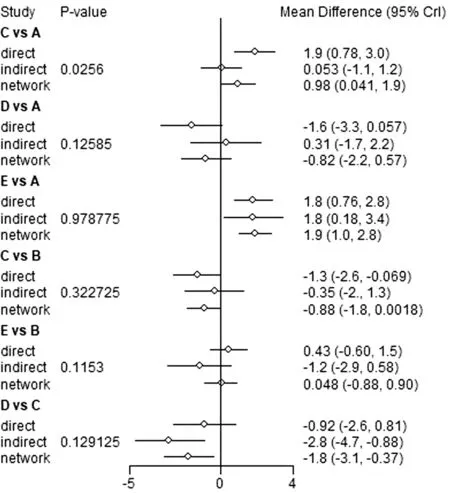
图5 术后24 h VAS 评分的节点劈裂分析
胸科手术术后疼痛剧烈,做好疼痛控制是加速康复外科进程中关键一环。以往文献证明硬膜外阻滞是胸科术后镇痛金标准,这与本研究结果一致。但高位硬膜外阻滞和椎旁神经阻滞需要较高的技术水平,存在较高的风险,有发生脊髓损伤和气胸的风险[4]。超声引导下竖脊肌平面阻滞是一种最新的躯干神经阻滞技术,2016 年首次应用于临床,其通过局麻药注入竖脊肌深面于横突间隙,直接扩散作用于胸椎旁间隙产生作用,麻醉脊神经背侧支、腹侧支、交通支[26]。与椎旁神经阻滞、肋间神经阻滞相比注药点表浅,不靠近重要脏器血管,发生气胸、血肿、神经损伤并发症较低,对凝血要求也不高[27]。操作简便,超声影像下肌肉间隙及横突解剖结构明显,同时阻滞范围广,其阻滞范围可从同侧胸骨旁至后背中线区域[28]。前锯肌平面阻滞也是一种较为新型的胸部平面阻滞技术,前锯肌表面附着有肋间神经外侧皮支、胸背神经、胸长神经[29]。局麻药在此间隙注射能够有效阻滞上述神经,发挥镇痛的效果。与肋间神经阻滞相比,不需要进行多点阻滞,气胸风险低,患者更容易接受。而前锯肌平面阻滞镇痛效果次于竖脊肌平面阻滞,其原因可能是前锯肌平面阻滞作用机制可能是通过阻滞肋间神经外侧皮支产生镇痛效果,对胸壁表面手术的镇痛有一定效果,而对深部疼痛效果较差。而竖脊肌平面阻滞能够同时阻断脊神经背侧支、腹侧支、交通支,起到类似于硬膜外麻醉的效果,对于胸科手术的内脏痛、切口痛均有一定的效果。
本研究还存在一定的局限性,可能影响论证强度:(1) 竖脊肌平面阻滞符合要求的文献较少,英文文献尚无相关RCT,只纳入了一篇中文文献。(2) 竖脊肌平面阻滞与前锯肌平面阻滞尚无相关RCT,无法进行直接比较,只能进行间接比较,可能导致结果的偏倚。总之,胸科手术术后镇痛的最优方法,尚需要更多的RCT 进行验证。
