宫腔镜疤痕憩室电切术后憩室再形成的影响因素分析
2020-11-28黄建娣
黄建娣
【摘要】 目的 探讨宫腔镜疤痕憩室电切术后憩室再形成的影响因素。方法 行宫腔镜疤痕憩室电切术的40例患者, 按患者是否再次出现憩室分为观察组(再次出现憩室, 10例)和对照组(未再次出现憩室, 30例)。比较两组患者的临床指标, 分析憩室再形成的影响因素。结果 两组患者年龄、手术耗时、术前憩室的纵向长度、术前憩室的深度、子宫位置、切口缝合方式、术后抗生素使用时间、感染并发症发生率、术后血象异常率比较, 差异无统计学意义(P>0.05);观察组的手术前阴道流血时间(17.84±4.96)d长于对照组的(14.51±4.02)d, 手术距离前次剖宫产时间>5年占比70.00%、术后血红蛋白水平<110 g/L占比70.00%均高于对照组的26.67%、33.33%, 差异均有统计学意义(P<0.05)。结论 手术前阴道流血时间、手术距离前次剖宫产时间间隔、术后血红蛋白水平都是影响宫腔镜疤痕憩室电切术后憩室再形成的因素, 在行电切术治疗时应当予以临床干预, 以提高临床疗效。
【关键词】 宫腔镜;疤痕憩室电切术;临床效果;影响因素
DOI:10.14163/j.cnki.11-5547/r.2020.29.013
【Abstract】 Objective To discuss the influencing factors of diverticulum reformation after hysteroscopic resection of scar diverticulum. Methods A total of 40 patients undergoing hysteroscopic scar diverticulum electroremoval were divided into observation group (reappearing diverticula, 10 cases) and control group (not reappearing diverticula, 30 cases) according to whether the patients reappeared diverticula. The clinical indicators of the two groups were compared, and the influencing factors of diverticulum reformation was analyzed. Results There was no statistically significant difference in age, operation time, longitudinal length of preoperative diverticulum, depth of preoperative diverticulum, uterine position, incision suture method, postoperative antibiotic use time, incidence of infection complications, and abnormal rate of postoperative blood picture between the two groups (P>0.05). The time of vaginal bleeding before operation (17.84±4.96) d of the observation group was longer than (14.51±4.02) d of the control group, and the ratio of interval between the operation and the previous cesarean section > 5 years, ratio of postoperative hemoglobin level < 110 g/L 70.00% were higher than those in the control group 26.67%, 33.33%, and the differences were statistically significant (P<0.05). Conclusion The time of vaginal bleeding before operation, the interval between the operation and the previous cesarean section, and the level of hemoglobin after operation are all the factors that affect the clinical effect of hysteroscopic scar diverticulum electroremoval. Clinical intervention should be given to improve the clinical effect when electroresection is performed.
【Key words】 Hysteroscopic; Scar diverticulum resection; Clinical effect; Influencing factors
子宮憩室是剖宫产手术导致的并发症, 属于后天憩室[1]。子宫内膜清理不到位导致子宫内膜异位到切口、感染引起伤口不愈、缝合造成切口缺血坏死等, 都会导致患者产生子宫切口瘢痕憩室[2, 3]。患者出现子宫憩室后, 可能会导致其经血量增多, 经期时间延长, 还易出现阴道出血淋漓不尽等症状, 严重影响着患者的生活质量[4]。目前, 子宫憩室的治疗方法包括药物保守治疗、经腹手术治疗、阴道手术治疗、宫腔镜电切术治疗等[5]。子宫憩室复发率较高, 分析影响宫腔镜疤痕憩室电切术临床效果的因素有利于提高治疗效果, 降低复发率, 具有重要的临床意义[6]。为此, 本研究选取2016年5月~2019年7月在本院妇产科行宫腔镜疤痕憩室电切术的40例患者作为研究对象, 探讨宫腔镜疤痕憩室电切术后憩室再形成的影响因素。
1 资料与方法
1. 1 一般资料 选取2016年5月~2019年7月在本院妇产科行宫腔镜疤痕憩室电切术的40例患者作为研究对象, 在患者及其家属知情同意后纳入研究。所有患者均符合剖宫产子宫切口瘢痕憩室的诊断标准, 术前诊断明确, 均无子宫肌瘤、子宫内膜息肉等, 无凝血功能障碍, 无手术相关禁忌证。按患者是否再次出现憩室分为观察组(再次出现憩室, 10例)和对照组(未再次出现憩室, 30例)。
1. 2 研究方法 剖宫产子宫切口瘢痕憩室的诊断标准为:有≥1次的剖宫产手术史;术后出现经间期出血、下腹痛、不孕、经后点滴出血等情况;宫腔镜显示有原切口处凸向子宫浆膜面的穹窿样改变;B超提示原切口处存在液性暗区等。患者宫腔镜疤痕憩室电切术后3~5个月复查。宫腔镜疤痕憩室电切术的具体操作如下:行硬膜外麻醉;使用5%的葡萄糖溶液作为膨宫液, 膨宫压为100 mm Hg(1 mm Hg=0.133 kPa);在宫腔镜技术的支持下, 使用电切环环形切除憩室下缘及周围组织, 扩大憩室, 使之平坦而去除死腔, 使经血流出;电切憩室内膜组织和电凝出血点。
1. 3 观察指标及判定标准 比较两组患者临床指标, 主要包括年龄、手术前阴道流血时间、手术距离前次剖宫产时间、手术耗时、术前憩室的纵向长度、术前憩室的深度、子宫位置、切口缝合方式、术后血红蛋白水平、术后抗生素使用时间、感染并发症、术后血象异常。其中, 术后抗生素使用时间从术后第1天开始计算。通过比较术后第1天或第2天复查时血常规检测的中性粒细胞总数、白细胞总数、中性粒百分比判断术后血象是否异常。
1. 4 统计学方法 采用SPSS17.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
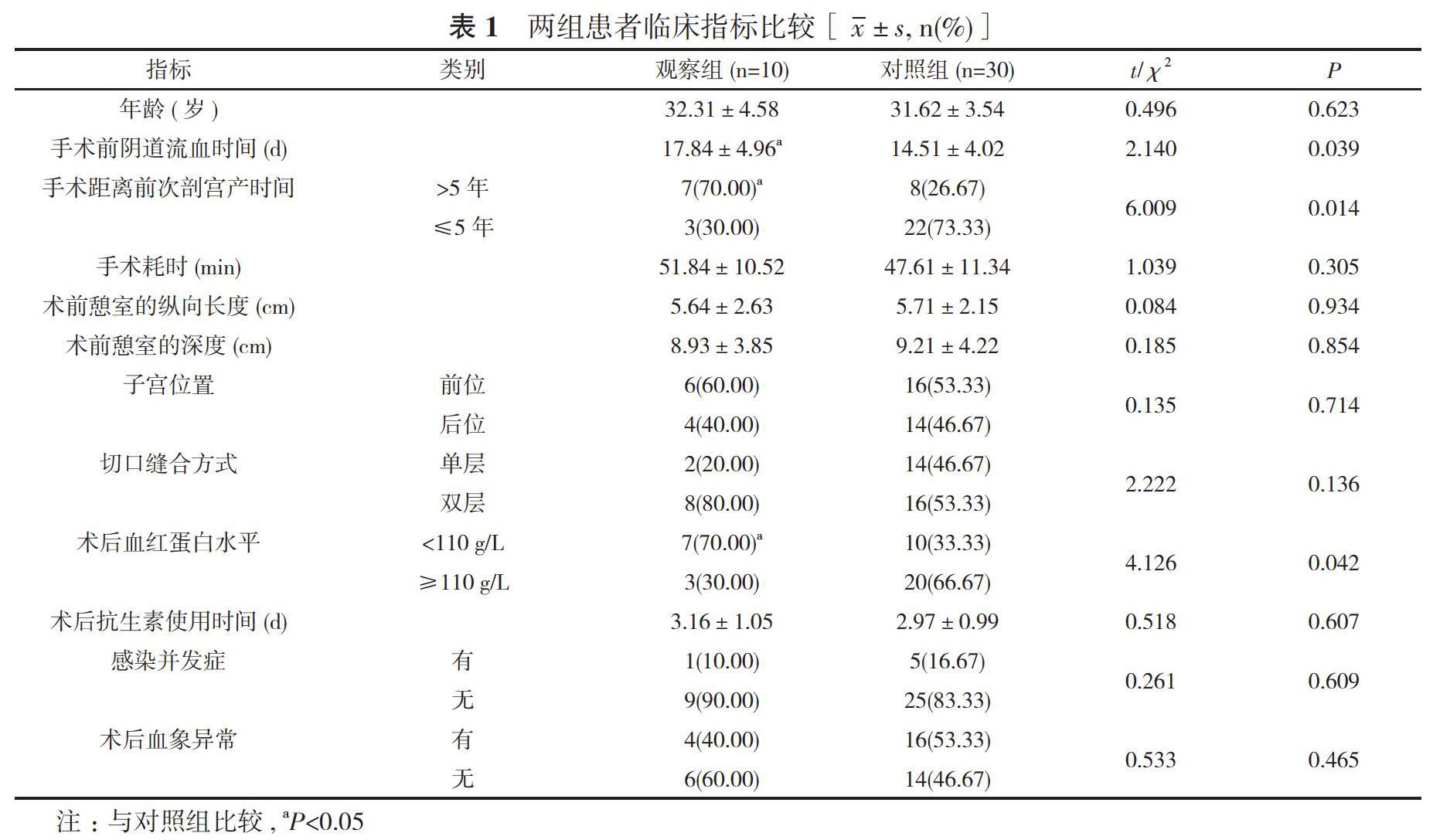
两组患者年龄、手术耗时、术前憩室的纵向长度、术前憩室的深度、子宫位置、切口缝合方式、术后抗生素使用时间、感染并发症发生率、术后血象异常率比较, 差异无统计学意义(P>0.05);观察组的手术前阴道流血时间(17.84±4.96)d长于对照组的(14.51±4.02)d, 手术距离前次剖宫产时间>5年占比70.00%、术后血红蛋白水平<110 g/L占比70.00%均高于对照组的26.67%、33.33%, 差异均有统计学意义(P<0.05)。见表1。
3 讨论
子宫憩室导致的经血淋漓不尽等症状会严重降低患者的生活质量, 症状严重的甚至使患者的再次怀孕受到影响[7]。手术修补可以较好地治疗子宫憩室, 但术后憩室复发率较高[8]。降低患者术后憩室复发率可以很好的降低患者的经济和精神压力, 意义重大。
本研究结果显示, 观察组的手术前阴道流血时间、手术距离前次剖宫产时间>5年占比、术后血红蛋白水平<110 g/L占比与对照组比较, 差异均有统计学意义(P<0.05)。阴道流血是子宫疤痕憩室的症状之一, 术前阴道流血时间反映了患者子宫疤痕憩室的严重程度, 术前阴道流血时间越长, 说明患者病情越严重, 患者剖宫产时子宫的损伤越严重, 子宫疤痕憩室的发生率越高, 行电切术治疗后的复发的可能性越高。手术距离前次剖宫产时间间隔代表着治疗是否及时, 手术距离前次剖宫产时间间隔越久, 代表患者的子宫疤痕憩室患病时间越久, 基于疾病“早发现, 早治疗”的治疗原则, 长时间未得到治疗的子宫疤痕憩室会对患者身体造成持续长久的不可逆损害, 在行电切术治疗后也无法使患者的身体功能恢复到正常水平, 使患者的术后复发率远远高于手术距离前次剖宫产时间间隔更短患者的术后复发率[9]。术后血红蛋白水平<110 g/L说明患者血红蛋白过度流失, 患者贫血, 可以反映患者子宫疤痕憩室的严重程度, 血红蛋白水平越低说明患者血液流失情况越严重, 血红蛋白流失越严重, 患者病情越嚴重, 子宫的损伤越大, 再行电切术治疗后的复发率也远高于血红蛋白水平>110 g/L的患者。本研究结果说明, 手术前阴道流血时间、手术距离前次剖宫产时间间隔越久、术后血红蛋白水平越低, 在行电切术后子宫疤痕憩室的复发率越高。
综上所述, 手术前阴道流血时间、手术距离前次剖宫产时间间隔、术后血红蛋白水平都是影响宫腔镜疤痕憩室电切术后憩室再形成的因素, 在行电切术治疗时应当予以临床干预, 以提高临床疗效。
参考文献
[1] 唐莉鸿, 张爱华, 张洪娟, 等. 宫腔镜电切术改善剖宫产术后轻中度子宫切口憩室临床症状的效果分析. 中国微创外科杂志, 2017, 17(9):798-799, 817.
[2] 魏艳, 罗剑儒, 石钢, 等. 宫腔镜及宫、腹腔镜联合治疗剖宫产术后子宫切口憩室的疗效分析. 中华妇幼临床医学杂志(电子版), 2017, 13(3):337-341.
[3] 王君, 周秋霞, 刘洁, 等. 宫腹腔镜联合治疗剖宫产术后子宫切口憩室的手术效果及术后月经恢复情况分析. 山西医药杂志, 2017, 46(23):2914-2915.
[4] 冷红. 二次剖宫产术中原子宫切口瘢痕切除对切口瘢痕憩室形成的影响. 中国计划生育学杂志, 2018, 26(9):819-822.
[5] 邱伟, 吴土连, 黄艳, 等. 再次剖宫产同时切除原子宫切口瘢痕对剖宫产术后瘢痕憩室形成的预防意义. 中国医师进修杂志, 2018, 41(6):524-527.
[6] He Y, Zhong J, Zhou W, et al. Four Surgical Strategies for the Treatment of Caesarean Scar Defect:A Systematic Review and Network Meta-Analysis. Minim Invasive Gynecol, 2019, 25(9):118-124.
[7] 蒲红生, 马志刚, 王淑霞, 等. 剖宫产术后子宫瘢痕憩室经阴道超声的形态学特征及形成危险因素分析. 临床误诊误治, 2019, 32(1):66-69.
[8] 章烨, 谢华芳, 高毅, 等. 宫腔镜电凝术与阴式手术治疗子宫切口瘢痕憩室的疗效对比. 临床和实验医学杂志, 2019, 18(4):434-436.
[9] 王健, 徐新艳, 陈勃, 等. 子宫瘢痕憩室MR动态增强与经阴道彩色多普勒超声的临床价值分析. 中国医学计算机成像杂志, 2017, 23(4):366-369.
[收稿日期:2020-05-11]
