个体化设计穿刺路径在PVP∕PKP单侧穿刺技术中的应用
2020-11-26王国著
柏 涛,赵 辉,梁 金,董 谐,王国著,纳 强
(玉溪市人民医院骨外一科,云南玉溪 653100)
近年来,我国人口平均寿命增加,社会老龄化加剧,伴随而来的是骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fractures,OVCF)的发病率逐年增加,已成为重要的公共健康问题〔1〕。除了规范的抗骨质疏松药物治疗,经皮椎体成形术(percutaneous vertebroplasty,PVP)、经皮椎体后凸成形术(percutaneous kyphoplasty,PKP)已广泛应用于骨质疏松性椎体压缩骨折,效果确切可靠〔2-3〕。传统的手术方法为双侧椎弓根穿刺进行骨水泥推注,但存在手术时间长、透视次数多等缺点,而单侧椎弓根穿刺可在克服上述缺点的同时取得与双侧穿刺相似的临床效果〔4-6〕。为实现伤椎椎体术后生物力学平衡,单侧穿刺推注的骨水泥须越过椎体中线,这在很大程度上取决于穿刺路径的选择,即骨水泥推杆所能到达的位置〔7-8〕。笔者在2017 年3 月至2019 年12 月期间采用个体化设计穿刺路径单侧穿刺技术完成椎体成形术97 例,取得较好效果,现报道如下。
1 资料与方法
1.1纳入标准①选择2017年3月至2019年12月骨质疏松性胸腰椎压缩骨折接受PVP 或PKP 治疗的患者。②无手术禁忌证,PVP 或PKP 均在局部麻醉下完成。③对手术方式知情同意。④接受PVP或PKP的患者年龄为60~96岁。
1.2一般资料97 例老年骨质疏松性胸腰椎压缩骨折患者,若合并终板明显塌陷预计骨水泥可能进入椎间隙的患者,采用PKP,使用球囊对终板进行扩张撑开,减少局部骨水泥压力,其余患者均采用PVP。
1.3个体化设计所有患者均接受胸腰椎MRI(磁共振成像)平扫,椎体呈现水肿高信号并结合症状体征,相吻合的确认为责任椎体,行相应部位的X线正侧位片及CT加密扫描。根据CT影像设计穿刺路径,M 为中线,W 为穿刺路径,B 点为骨质进针点,P 点为皮肤进针点,测量皮肤进针点与中线的距离D,测量穿刺路径与中线夹角A。见图1。

图1 CT横断面个体化设计图
1.4手术方法97 例患者均在局部麻醉下进行手术,均使用G 型臂X 线光机进行透视,其中12 例患者因无法耐受俯卧而采取侧卧位,其余均采用俯卧位,头部胸部垫软枕以满足患者舒适性,双侧髂前上棘处垫软枕,以期通过体位对骨折椎体进行复位,根据术前CT 影像规划穿刺路径,大致确定穿刺内倾角度及皮肤穿刺点,消毒铺巾,2%利多卡因局部浸润麻醉,在穿刺点上作0.5 cm 切口深达筋膜,使用穿刺针探及骨质进针点后透视,在透视监测下逐渐进针,期间根据需要进行微调,当穿刺针到达或越过椎体中线时,插入导针,更换穿刺针为工作套管,常规取材活检,手钻扩大椎体内穿刺孔道,置入骨水泥推杆,再次透视,确认推杆到达或越过椎体中线,于骨水泥拉丝期进行推注,边推注边透视监测,可见骨水泥向两侧弥散,继续推注可见骨水泥逐渐由前柱向中柱弥散。当骨水泥向两侧弥散满意后,在逐渐将推杆后撤的同时继续推注以满足中后柱椎体内骨水泥弥散,当骨水泥弥散接近椎体后壁即停止推注,一般推注量中上胸椎为2.0~3.0 mL,下胸椎及腰椎为3.5~4.0 mL,旋转后撤出骨水泥推杆,缝合切口。
1.5术后处理骨水泥凝固后理论上患者即可进行自主翻身、坐立行走练习,但受手术切口疼痛或心理因素影响,多数患者均在术后第1 天方开始坐立行走,嘱避免剧烈运动、提重物等体力劳动,嘱坐立行走须有家人陪护,术后第1 天影像学复查,第2天静脉滴注唑来膦酸,第3天出院,嘱正规服用碳酸钙、维生素D,太阳光照射,适当负重运动,每月1 次复查,1年后返院静脉滴注唑来膦酸。
1.6数据收集及评估术前、术后3 d、术后3 月采用视觉模拟评分法(visual analogue scale,VAS)评分、Oswestry 功能障碍指数(Oswestry disability index,ODI)评分评估疗效,通过X 线片记录评估Cobb 角变化。
1.7统计学分析使用SPSS 19.0 软件分析,数据以(±s)表示,术前、术后3 d、术后3 月采用配对t检验进行分析,P<0.05为差异有统计学意义。
2 结果
97例患者均成功按个体化穿刺路径完成穿刺,无穿刺导致脊髓神经损伤、胸腔腹腔脏器损伤。4例患者出现骨水泥渗漏但无症状,其中2 例椎间盘渗漏,2 例椎旁软组织渗漏。VAS、ODI 评分提示术后3 d、术后3 月显著优于术前,差异有统计学意义(P<0.05),术后3 d 与术后3 月比较差异无统计学意义(P>0.05)。见表1。Cobb 角术后3 d 较术前明显改善,差异有统计学意义(P<0.05),术后3 d与术后3月比较差异无统计学意义(P>0.05)。见表2。
表1 术前、术后3 d、术后3月VAS、ODI评分(± s)

表1 术前、术后3 d、术后3月VAS、ODI评分(± s)
注:与术前比较*P<0.05。
?
表2 术前、术后3 d、术后3月伤椎Cobb角对比(± s)

表2 术前、术后3 d、术后3月伤椎Cobb角对比(± s)
注:与术前比较*P<0.05。
?
3 讨论
3.1个体化设计穿刺路径理念为实现骨水泥双侧弥散,伤椎椎体术后生物力学得以平衡,穿刺路径极为关键,穿刺针尖端所能到达位置即穿刺靶点须达到或越过中线,推注的骨水泥向两侧弥散的几率才能得以增大。若按常规椎弓根走行进行穿刺则难以达到上述要求,特别是上、中段胸椎椎弓根内倾角度常常较小〔9〕,沿椎弓根走行方向进行穿刺将无法获得满意结果而需行椎弓根外入路〔6,10〕,但经椎弓根外入路也有因操作不当而出现进入胸腔、损伤椎旁血管的风险〔11-12〕,故笔者认为进行单侧穿刺需要术前根据每例患者CT 结果制定个体化的穿刺路径、术中具体实施以实现骨水泥推杆尖端最终能到达或稍越过椎体中线的目的,而术中如何按照术前设计完成穿刺则是该技术的重点和难点。
3.2穿刺技巧患者俯卧或侧卧后通过体位调整完成体位复位,尽可能恢复伤椎高度,配合笔者前期研究中自制的定位器在G型臂X线透视下大致确认椎弓根体表投影及皮肤穿刺点的上下位置〔13〕画一横线,结合术前测量得到的皮肤穿刺点左或右位置与中线的距离画一垂线,两线交叉点即为皮肤穿刺进针点,在切皮之前,先使用套管针细针头根据上述方法穿刺,进行1次透视,可防止因定位误差导致皮肤切口位置偏离。
在穿刺过程中,我们全程均使用轻微的锤击方法将穿刺针打入椎弓根,而非开放手术时采用的徒手置入,因为我们在实践中发现在经皮穿刺时一手把持穿刺针,一手轻轻锤击可让穿刺针更为准确地按照术者意图进入且便于术中对角度的微调,不容易出现徒手操作时穿刺针打滑或落空后继续向深部穿入的风险。在锤击过程中,有经验的医师可以通过力量的回馈判断针尖前方骨质硬度,在大多数病例中可以准确判断出穿刺针即将越过椎弓根进入椎体的关键节点。
穿刺针到达骨皮质时不忙于进针,透视后再次确认骨皮质进针点准确性。见图2。因单侧穿刺内倾角较双侧穿刺更大,故进针点较双侧穿刺偏外,透视时正位片可看到针尖位于椎弓根外缘偏外,多数患者可观察到横突,笔者的经验是骨质进针点腰椎位于横突根部偏外1∕4 范围、胸椎位于横突尖骨嵴处,确认骨质进针点后按术前测量内倾角进行穿刺,透视监测,适时调整方向,正位片上针尖到达椎弓根内壁时侧位片上针尖至少应到达椎体后壁或稍越过后壁进入椎体,这是保证穿刺针不进入椎管损伤脊髓神经的重要标准。见图3。继续锤击穿刺针将安全越过椎弓根内缘进入椎体。见图4。最终骨水泥推杆插入至椎体前缘时正位片到达或稍越过中线即为满意。见图5。
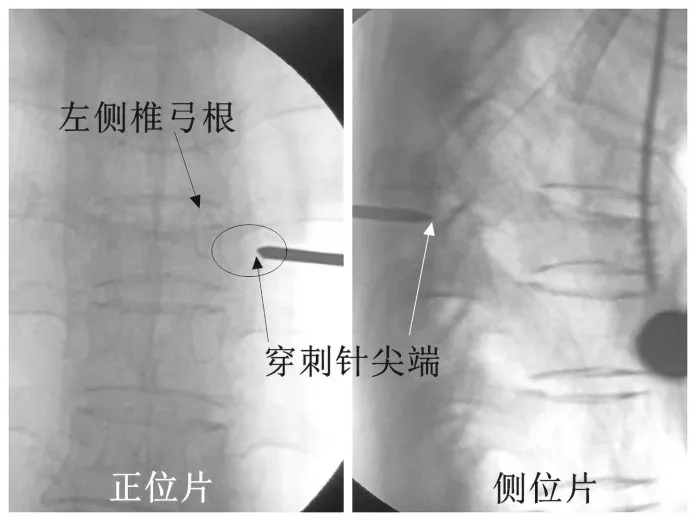
图2 穿刺至骨皮质表面

图3 穿刺至椎弓根内缘
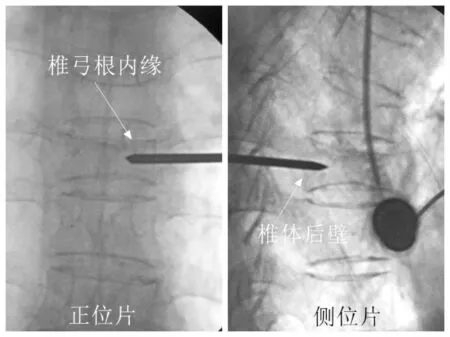
图4 穿刺进入椎体

图5 骨水泥推杆位置
3.3骨水泥推注技巧为实现骨水泥良好弥散,笔者选择于拉丝期进行推注。在实际手术中发现,特别在刚进行推注时是骨水泥弥散至对侧的关键期,推注速度决定骨水泥进入椎体压力,为减少渗漏风险,采用缓慢推注,X 线监测,维持推杆位于椎体前缘,推注时若骨水泥继续向左右两侧弥散,则继续推注;若左右两侧弥散范围固定,而向椎体中柱甚至后柱弥散,则继续推注;若左右及向后弥散均固定,则逐渐后撤推杆,继续推注,使骨水泥能在中柱后柱得以弥散,骨水泥弥散至椎体后壁即停止推注。见图6。在手术过程中,笔者遇到骨水泥推注早期即开始自椎体前、左右骨皮质及椎间隙渗漏的情况,若停止推注则骨水泥注入量过少、弥散尚不佳,若继续推注,则加重渗漏风险。笔者尝试采用改良推注方法亦获得明显成效,有待进一步对比研究。该方法为维持推杆中轴不动而将推杆外套后撤1 cm 左右,使推杆内约1 cm 柱状骨水泥在无压力状态下暴露于椎体内,此时维持推杆中轴与外套恒定不动共同压向椎体内1 cm 或小于1 cm,暴露于椎体内的1 cm 骨水泥周围均为椎体内松质骨及孔隙,受到压力后向周围散开,可减少骨水泥压力且增加弥散面积,在不明显加重渗漏的情况下可增加骨水泥注入量及弥散程度。

图6 骨水泥弥散情况
3.4展望个体化设计穿刺路径单侧穿刺椎体成形术在具体实施、效果方面取得了令人满意的结果,但穿刺成功及骨水泥满意弥散除了详细的术前设计外更多还依赖于术中实施,这与术者的操作和经验密切相关。随着科技进步,将会带来更多辅助手段或更为先进的手术器械,也许在不久的将来会出现简单易行的辅助穿刺设备、电子内镜可视化下人为精准调控穿刺靶点的骨水泥推杆等。总之,详细的术前计划、规范的术中操作、经验丰富的术者、不断进步的科技共同为患者服务,才能使得手术安全性提高、疗效提高、费用降低。
